Почки – важный орган мочевыделительной системы, отвечающий за регулирование процесса гомеостаза. Благодаря налаженной работе органов, сохраняется баланс электролитов, из организма выводятся токсины и другие вредные вещества. Любые нарушения в работе почек ведут к развитию самых разных заболеваний, оказывающих негативное влияние на работу целого организма.
Хронический гломерулонефрит без должного лечения провоцирует развитие почечной недостаточности. Болезнь длительное время может находиться в латентном состоянии, часто протекает без выраженной симптоматики.
Лечение хронического гломерулонефрита — это комплекс мероприятий, направленный на сохранение работы почек, который всегда проводится под наблюдением врача-нефролога.
Что такое ХГН
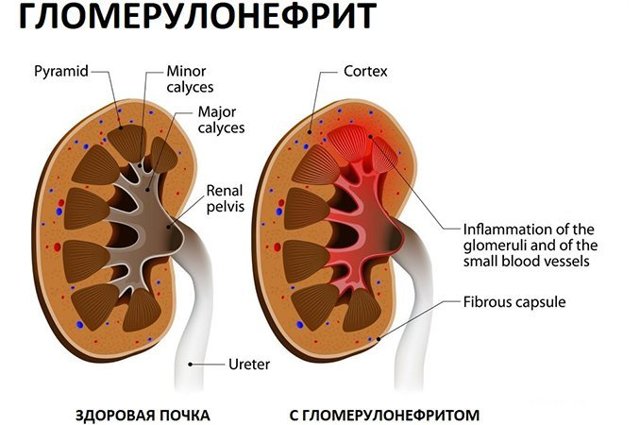
Хронический гломерулонефрит (ХГН) – прогрессирующее диффузное заболевание, при котором происходит поражение клубочкового аппарата почек. При отсутствии правильного лечения или скрытом течении болезнь приводит к развитию нефросклероза и почечной недостаточности, которые опасны для жизни и здоровья человека.
Частота встречаемости хронического гломерулонефрита среди населения составляет 1–2 %. О хронической форме болезни говорят, когда после первичной терапии выздоровление не наступает, а на протяжении года чередуются периоды ремиссии и обострения.
Хроническая форма гломерулонефрита может развиваться как осложнение после острой формы болезни.
Заболевание относят к аутоиммунным состояниям, которые вызывают в тканях мочевыделительной системы и почках патологические изменения.
При хроническом гломерулонефрите на фоне воспалительной реакции в стенках клубочков сосудов образуются микротромбы, замедляется ток крови, развивается некроз.
Если не провести лечение хронического гломерулонефрита, осложнения неизбежны: происходит отмирание нефронов, которое может привести к летальному исходу.
Причины развития и факторы риска
Спровоцировать болезнь могут патологии инфекционного происхождения, а также неблагоприятные факторы.
- острый гломерулонефрит;
- инфекционные заболевания внутренних органов;
- болезни крови инфекционного генеза;
- системные патологии;
- отравление ядовитыми или токсическими веществами;
- хронический алкоголизм, прием наркотических средств.
При хроническом гломерулонефрите прогноз на выздоровление будет благоприятным, если болезнь была вовремя распознана, проведено необходимое лечение.
Классификация и формы
Выделяют несколько форм болезни, каждая из которых имеет свои клинические признаки.
Латентная форма
Распространенная форма болезни, встречающаяся в 45% случаев. Характеризуется слабовыраженным мочевым синдромом без отеков и повышенного артериального давления.
Такая форма болезни может длиться более 10 лет, проявляться незначительными нарушениями в работе мочевыделительной системы. При отсутствии лечения развивается уремия, при которой происходит отравление крови частями урины.
Определяют болезнь по результатам анализа крови, в которой отмечается повышенный уровень белка, эритроцитов и лейкоцитов.
Гипертоническая форма
Частота встречаемости составляет 20% от всех случаев. Болезнь имеет выраженную симптоматику: повышение артериального давления, увеличение объема суточной мочи. Чаще всего является продолжением острой или латентной формы болезни.
Показатели АД могут колебаться в течение дня, развивается гипертрофия левого желудочка сердца, что существенно отображается на общем самочувствии больного.
При данной форме часто встречается хронический гломерулонефрит с изолированным мочевым синдромом, который может проявиться на фоне острой формы болезни или при постоянных скачках АД.
Гематурическая форма
Достаточно редкая форма, встречающаяся у 5% больных. Характерным признаком является присутствие крови в мочи (гематурия). При правильном и своевременном лечении, тщательной дифференциальной диагностике прогноз благоприятный. Гематурическая форма только у 6% больных вызывает почечную недостаточность.
Нефротический гломерулонефрит
Диагностируется у 25% больных с хроническим гломерулонефритом, имеет выраженную симптоматику. Результаты биохимии крови показывают снижение уровня белка, повышенный уровень холестерина. Больной часто жалуется на отсутствие аппетита, аммиачный запах изо рта, повышенную слабость. Хронический гломерулонефрит нефротической формы способен полностью нарушить работу почек.
Начало развития гломерулонефрита
Нефротически- гематурическая (смешанная) форма
Тяжелая форма, имеющая стремительное развитие и неблагоприятный прогноз. У больных имеются жалобы на сильные отеки, выраженное нарушение сердечного ритма, повышенное «почечное» давление. Частые обострения являются результатом неправильного лечения и предупреждением, что в скором времени почки перестанут выполнять свои функции. При стремительном развитии возможен летальный исход.
Любые формы хронического гломерулонефрита характеризуются периодами ремиссии и обострения. При рецидивах симптомы напоминают острый приступ, который может длиться несколько дней или недель.
В период ремиссии клиника хронического гломерулонефрита менее выражена или вовсе отсутствует. Обострение чаще всего происходит весной или осенью.
Рецидив может спровоцировать нарушения питания, отказ от приема ранее назначенных лекарственных препаратов.
Что такое уремия, причины, симптомы и методы лечения болезни
Клинические проявления болезни
Хронический диффузный гломерулонефрит, в зависимости от патоморфологических изменений в почечной ткани, формы, проявляется по-разному:
- повышенная усталость;
- снижение аппетита;
- частая тошнота, позывы к рвоте в утреннее время;
- извращение вкуса;
- отеки различной локализации;
- запах аммиака изо рта;
- анемия;
- кожный зуд;
- тремор;
- снижение чувствительности;
- мутная моча, примесь крови;
- повышенное АД;
- нарушение сердечного ритма.
В острый период болезни повышается температура тела, ощущается боль в области поясницы разной интенсивности. Все симптомы выражаются в меньшей или большей степени, но их появление требует назначения полного обследования с последующим лечением.
Как распознать болезнь
Диагностика хронического гломерулонефрита незатруднительна, если в анамнезе больного ранее отмечалась острая форма болезни. При латентном течении распознать хронический диффузный гломерулонефрит бывает затруднительно. При подозрении на данное обследование включает:
- анализ мочи;
- биохимию крови;
- УЗИ почек;
- биопсию клубочков почек.
Полученные результаты позволяют точно диагностировать болезнь, определить форму заболевания, оценить состояние почек.
При хроническом гломерулонефрите диагностика может включать дополнительные исследования, консультации у других специалистов.
На основе результатов обследования врач подбирает оптимальную схему лечения, которая хотя и не сможет полностью вылечить болезнь, но поможет замедлить некротические изменения в почечных тканях.
Методы лечения
Лечение хронической формы гломерулонефрита напрямую зависит от степени, морфологии, формы болезни, интенсивности проявления симптомов. В острый период больному назначается стационарное лечение, постельный режим, строгая диета, прием лекарственных препаратов.
При хроническом гломерулонефрите симптомы и лечение всегда требуют внимания со стороны нефролога.
Проведенная терапия не сможет полностью избавить больного от патологии, но способна сделать периоды ремиссии более длительными.
Лечение направлено на снижение интенсивности проявления симптомов, восстановление функций пораженных почечных тканей, улучшение кровообращения и метаболических процессов.
Терапия с приемом лекарственных средств включает:
- Нестероидные противовоспалительные препараты (Нимид, Ортофен, Ибупрофен и другие).
- Глюкокортикостероиды (Преднизолон).
- Цитостатики (Циклоспорин).
- Антикоагулянты (Гепарин).
- Антиагреганты (Курантил).
- Гипотензивные (Эналаприл, Енап, Каптопрес).
- Диуретики (Фуросемид, Индапамид, Лазикс).
- Антибиотики широкого спектра действия (Эмсеф, Аугментин, Сумамед).
Любой лекарственный препарат, используемый для лечения, должен назначаться врачом. Вводят препараты в острый период болезни в условиях стационара, зачастую внутривенно или внутримышечно, что позволяет получить более быстрый эффект от лечения.
В более тяжелых случаях, при запущенных формах может назначаться плазмаферез, который представляет собой процедуру очищения организма от токсических веществ, нарушающих работу почек.
Гломерулонефрит почек
Когда хронический диффузный гломерулонефрит прогрессирует, единственным способом спасти жизнь человеку считается постоянный гемодиализ или пересадка почки.
Усиленная медикаментозная терапия проводится только в период обострения. Как показывает практика, при соблюдении назначенной схемы лечения, применении современных препаратов можно добиться продолжительной ремиссии – от года и больше.
При хроническом гломерулонефрите лечение медикаментами проводится в острой стадии. В период ремиссии больному назначается строгая диета, исключаются факторы, которые могут спровоцировать обострение. В некоторых случаях проводится терапия народными средствами, которые состоит в приеме отваров и настоев лечебных трав.
Лечение народными средствами не может быть основой терапии, а использование любого рецепта нужно обсуждать с лечащим врачом. При отсутствии лечения или запущенных формах болезни синдромы ХГН полностью или частично нарушают работу почек, вызывают некроз тканей с последующим развитием почечной недостаточности.
Диета
Хронический диффузный гломерулонефрит – заболевание, требующее постоянного контроля врача, а также соблюдения строгой диеты и смены образа жизни.
Больным, в анамнезе которых присутствует данное заболевание, назначается строгая диета № 7, которая ограничивает употребление соли, жареных, острых продуктов. Рекомендуется уменьшить количество белковой пищи, увеличить объем употребляемой жидкости.
При несоблюдении диеты хронический гломерулонефрит и клинические его признаки приведут к развитию почечной недостаточности.
Профилактические меры
Профилактика хронического гломерулонефрита направлена на снижение частоты периодов обострений и их интенсивности.
Меры, предупреждающие развитие заболевания:
- Щадящий режим труда.
- Избегание переохлаждения организма.
- Отсутствие контакта с ядовитыми и токсическими веществами.
- Укрепление иммунитета.
- Правильное и здоровое питание.
- Отказ от курения, употребления алкоголя.
- Соблюдение всех назначений и рекомендаций врача.
- Профилактические осмотры 1 раз в год.
Соблюдение несложных правил поможет не только не допустить развитие хронического гломеролонефрита, но и снизить риск развития обострений, что поможет почкам выполнять свои функции.
Больным, в анамнезе которых присутствуют патологии почек, важно понимать, что лечение только народными средствами не поможет справиться с проблемой.
Только комплексная терапия под наблюдением врача повысит шансы больного на положительный прогноз.
Источник: https://TvoyaPochka.ru/bolezni/hronicheskiy-glomerulonefrit
Осложнения гломерулонефрита — причины, диагностика, методы лечения
Содержание
Рассказать ВКонтакте Поделиться в Одноклассниках Поделиться в Facebook
Гломерулонефрит – это приобретенное заболевание почек иммунновоспалительного характера, поражающее, главным образом, почечные клубочки и в меньшей степени интерстициальную ткань и канальцы почек. Гломерулонефрит часто возникает как самостоятельная болезнь, но может быть и почечным проявлением системного заболевания.
Механизм развития заболевания
Механизм развития гломерулонефрита имеет отличия в зависимости от его вида. Выделяют следующие виды гломерулонефрита:
- Острый – возникает внезапно, вскоре после инфекций верхних дыхательных путей, например гнойной ангины или фарингита, вызванных бета-гемолитическим стрептококком группы А. Острый гломерулонефрит может закончиться полным выздоровлением, или, при недостаточной интенсивности или длительности лечения, перейти в хроническую форму. Данный вид характерен больше для детей до 12 лет и взрослых до 40. Мужчины страдают чаще женщин.
- Хронический – характеризуется длительным, нередко, бессимптомным течением, с короткими периодами обострений. Часто пациенты обращаются за помощью уже с необратимыми изменениями в почках По мере прогрессирования заболевания, функционально активные нефроны могут заместиться соединительной тканью, утрачивая, при этом свои физиологические функции. Периоды обострения клинически напоминают первый эпизод острого гломерулонефрита. Выделяют следующие варианты течения хронического гломерулонефрита:
- Нефротический – на первый план выступают мочевые симптомы, артериальная гипертензия и гематурия, при этом, менее выражены или отсутствуют совсем.
- Гипертонический – преобладает повышение систолического и диастолического артериального давления, нефротический синдром, при этом, мало выражен. Вызывают подозрение пациенты без хронической артериальной гипертензии в анамнезе.
- Смешанный – комбинированный вариант, сочетающий признаки нефротического и гипертонического синдромов.
- Латентный – статистически, один из самых частых вариантов. Протекает бессимптомно, без выраженного преобладания одного или нескольких синдромов.
- Гематурический вариант – лабораторно отмечают повышение эритроцитов в общем анализе мочи, клинически – изменение цвета мочи, вплоть до так называемого цвета мясных помоев.
Почему развиваются осложнения
Осложнения острого и хронического гломерулонефрита опасны в той же или большей степени, чем само заболевание. В широком смысле, осложнения возникают из-за следующих причин:
- несвоевременно диагностированного заболевания;
- поздно начатого лечения;
- некорректно подобранной терапии;
- низкая приверженность пациента лечению.
В более узком смысле каждое осложнение возникает из-за своего патофизиологического механизма.
Ниже приведены механизмы формирования самых частых и опасных осложнений:
- эклампсия – обусловлена спазмом сосудов головного мозга и отеком его вещества;
- острая почечная недостаточность – снижение фильтрационной способности почек, и, как следствие, накопление токсичных продуктов метаболизма;
- хроническая почечная недостаточность – вызвана замещением нефронов соединительной тканью, что приводит к потере ими своих физиологических функций;
- отек легких и других органов – возникает из-за задержки жидкости в организме из-за почечной недостаточности и сердечной недостаточности.
Осложнения острого гломерулонефрита
В целом при своевременно начатом лечении прогноз острого гломерулонефрита благоприятен и осложнения возникают относительно редко. Причиной перехода острой формы в хроническую является гиперпластическая дисплазия органа. Некоторые лица более подвержены развитию осложнений:
- дети;
- пожилые люди;
- ослабленные и истощенные больные;
- пациенты с гиперергической формой развития заболевания.
Почечная и сердечная недостаточность
Почечная недостаточность, как осложнение острого диффузного гломерулонефрита развивается редко – примерно 1% случаев. Острая же сердечная недостаточность развивается несколько чаще – чуть менее, чем в 3% случаев, но при этом может привести к геморрагическому инсульту. Если подумать, процент не очень большой, но лица из групп риска подвергаются им несколько чаще:
- Острая почечная недостаточность – это утрата основных функций почек, чем обусловлена клиническая картина, характерная для этого осложнения. Среди симптомов можно выделить следующие:
- редкое мочеиспускание;
- повышение артериального давления;
- ацидоз;
- отеки;
- красный цвет мочи;
- одышка;
- тошнота и рвота.
- Острая сердечная недостаточность – следствие нарушения сократительной способности миокарда и объема крови, проходящего через камеры сердца за минуту. Сердечная недостаточность проявляется следующими симптомами:
- отёк легких;
- чувство нехватки воздуха;
- одышка;
- бледность кожных покровов;
- профузное потоотделение;
- кардиогенный шок – резкое падение артериального давления;
- сердечная астма.
Острая почечная гипертензивная энцефалопатия
Острая почечная гипертензивная энцефалопатия возникает у пациентов со стабильным злокачественным повышением артериального давления. Частота случаев с данным осложнением варьируется до 0,5 до 15%. Энцефалопатия сопровождается следующими симптомами:
- распирающая головная боль;
- снижение когнитивных способностей;
- сонливость;
- спутанность сознания;
- рвота;
- двоение в глазах;
- судороги;
- подергивание мышц конечностей;
- кома.
Внутримозговое кровоизлияние
Внутримозговое кровоизлияние – кровоизлияние в вещество головного мозга, возникающее при разрыве или выпоте из церебральных сосудов. Самой частой причиной является внезапное повышение артериального давления до индивидуально высоких цифр. Распространенными симптомами являются:
- невыносимая головная боль;
- тошнота и рвота;
- потеря сознания;
- кома;
- симптомы поражения черепно-мозговых нервов.
Другие негативные последствия
Прежде всего, стоит упомянуть переход острого гломерулонефрита в хронический. В клинической картине можно выделить те же симптомы, что и при острой форме, но в менее выраженном варианте.
Кроме того, в результате действия токсических продуктов жизнедеятельности организма на головной мозг, возможно развитие преходящего нарушения зрения, которое исчезает по мере компенсации основного заболевания.
Осложнения хронического гломерулонефрита
Прогрессирующий хронический гломерулонефрит может привести к серьезным последствиям. Среди них можно выделить следующие:
- хроническая недостаточность печени;
- почечная энцефалопатия;
- внутримозговое кровоизлияние;
- тромбоз почечных вен;
- нефротический криз;
- почечная колика;
- вторично-сморщенная почка и хроническая почечная недостаточность.
Тромбоз почечных вен
Тромбоз почечных вен – это закупорка просвета одной или обеих почечных артерий тромбом, приводящая к недостаточному обеспечению почки кровью и, как следствие, почечной недостаточности. Ниже указаны проявления этого состояния:
- инфаркт почки – некроз, то есть отмирание живых тканей органа;
- тошнота, рвота;
- острая, плохо купируемая боль в поясничной области;
- резкое снижение мочеиспускания, вплоть до полного его отсутствия;
- изменение окраски мочи с соломенно-желтой на так называемый цвет «мясных помоев»;
- лихорадка, повышение температуры тела.
Нефротический криз
Нефротический криз является осложнением бурно протекающего нефротического синдрома, что приводит к общей гиповолемии, и как следствие, снижению объема циркулирующей крови. Проявления нефротического криза перечислены в списке, приведенном ниже:
- нарастающее падение артериального давления;
- головокружение;
- слабость, адинамия;
- нарушения сознания;
- тошнота, рвота;
- боли в области живота;
- снижение или полное отсутствие мочеиспускания.
Другие осложнения
Признаки почечной энцефалопатии и внутримозгового кровоизлияния не отличаются от таковых при остром гломерулонефрите. Почечная колика и вторично-сморщенная почка – распространенные осложнения:
- Почечная колика – это внезапно возникающей приступ острой боли. Боль может продолжаться от нескольких минут до суток и более. Она носит настолько интенсивный характер, что заставляет больного принимать самые разные положения тела для облегчения боли, что помогает только от части. Болевой синдром сопровождается приступами учащенного и болезненного мочеиспускания. Моча при этом может окрашиваться в красный или грязно-черный цвет.
- Вторично-сморщенная почка – это состояние, при котором ткань почки заменяется соединительной тканью, уменьшаясь в размерах. Физиологические функции почки нарушаются, вплоть до полного их отсутствия. Патология сопровождается такими признаками:
- нарушения мочевыделения:
- полиурия – повышенное образование и выведение мочи;
- никтурия – учащенное мочеиспускание в ночное время;
- гематурия – обнаружение эритроцитов в моче, окрашивание в красный цвет.
- боли в поясничной области тянущего и ноющего характера;
- повышение артериального давления;
- снижение относительной плотности и повышение белка в общем анализе мочи.
- нарушения мочевыделения:
Чем опасен гломерулонефрит для детей
Острый гломерулонефрит в подавляющем большинстве случаев заканчивается полным выздоровлением, достижение этого возможно только при условии соблюдения всех рекомендаций и назначений лечащего врача.
Лишь в 1–2% случаев патология может перейти в хроническую форму. Крайне редко острый гломерулонефрит может закончиться летальным исходом.
У детей могут развиться следующие серьезные осложнения острого или хронического гломерулонефрита:
- острая или хроническая почечная недостаточность;
- внутримозговые кровоизлияния;
- нефротической гипертензивная энцефалопатия;
- уремия;
- тяжелая интоксикация;
- острая сердечная недостаточность;
- хроническая сердечная недостаточность, которая может осложниться развитием вторично-сморщенной почки.
Видео
Нашли в тексте ошибку?
Выделите её, нажмите Ctrl + Enter и мы всё исправим!
Внимание! Информация, представленная в статье, носит ознакомительный характер. Материалы статьи не призывают к самостоятельному лечению. Только квалифицированный врач может поставить диагноз и дать рекомендации по лечению, исходя из индивидуальных особенностей конкретного пациента.
Источник: https://vrachmedik.ru/3368-oslozhneniya-glomerulonefrita.html
Хронический гломерулонефрит
Хронический гломерулонефрит — это аутоиммунная форма заболевания, поражающая почки и приводящая к постепенному некрозу гломерункул (почечных клубочков).
Данный процесс сопровождается рубцеванием и уплотнением почечной ткани. Отмершие гломерункулы замещаются соединительной тканью.
Несмотря на то, что долгое время почки сохраняют свою функциональность, болезнь неуклонно развивается и в результате неизбежно приводит к почечной недостаточности.
Основная группа риска при рассматриваемом заболевании — лица мужского пола в возрасте до 40 лет. Как осложнение острого гломерулонефрита, хроническая форма возникает в 15% случаев.
Выявить болезнь на ранних стадиях довольно трудно, поскольку долгое время она протекает почти бессимптомно. Длительность протекания гломерулонефрита составляет более 15 лет, в течение которых происходит циклическая смена периодов обострения и ремиссии.
Независимо от цикла, в анализах мочи постоянно присутствуют характерные отклонения.
В зависимости от симптомов выделяют следующие формы хронического гломерулонефрита: латентная (или мочевая), гематурическая, гипертоническая, нефротическая, а также комбинативная форма.
При хроническом гломерулонефрите следует избегать физических нагрузок, преохлаждений, сырости, а также соблюдать специальную диету.
Согласно наиболее распространенной классификации, принято выделять несколько типов хронического гломерулонефрита, различных по скорости наступления хронической почечной недостаточности:
- Латентный тип: самая распространенная форма гломерулонефрита, которая характеризуется долгим течением болезни, изменением в составе мочи (умеренной эритроцитурии и протеинурии) и небольшим повышением артериального давления;
- Нефротический тип: встречается у 30% больных. Течение болезни либо умеренно прогрессирующее (мезангиопролиферативный или мембранозный тип), либо относительно быстро прогрессирующее (фибропластический и мезангиокапиллярный гломерулонефриты, а также фокально-сегментарный гломерулосклероз);
- Гипертонический тип: во многом напоминает латентную форму – также не имеет ярко выраженных симптомов и достаточно долго может протекать, не причиняя особых неудобств пациенту. Встречается у 20% больных. Данный тип заболевания вызывает сердечную недостаточность наряду с почечной;
- Смешанный тип: представляет собой сочетание нефротического и гипертонического типа. Встречается у 10% больных;
- Гематурический тип: проявляется в виде кровавой мочи с периодическими приступами гипергематурии. Отдельно выделяют болезнь Берже (IgA-нефропатию), в основном возникающую в раннем возрасте и редко приводящую к почечной недостаточности.
По морфологическим признакам хронический гломерулонефрит классифицируют следующим образом:
- Мезангиальный гломерулонефрит: характеризуется скоплением иммунных комплексов под эндотелием капилляров клубочка и в мезангии;
- Мембранозный гломерулонефрит: приводит к диффузии капиллярных стенок — их утолщению;
- Липоидный нефроз: представляет собой слияние отростков подоцитов на всем протяжении капилляров гломерункул;
- Фибропластический (склерозирующий) гломерулонефрит: представляет собой конгломерат всех остальных морфологических типов, дополняемый, однако, склеротическими симптомами гломерункул.
Как следствие острой формы, хронический гломерулонефрит не всегда проявляется сразу. Болезнь достаточно долго может находиться в латентном состоянии и протекать почти бессимптомно. Однако существует и первично-хронический тип гломерулонефрита, который возникает без перенесения пациентом острой формы.
Причины, по которым гломерулонефрит становится хроническим, все еще не до конца изучены.
В большинстве случаев, в качестве факторов, провоцирующих возникновение данного аутоиммунного заболевания, будут паразитарные, вирусные, бактериальные инфекционные заболевания, среди которых следует выделить нефритогенные штаммы стрептококка, а также некоторые хронические инфекции, такие как тонзиллит, гайморит, фарингит и пр. Кроме того причинами аутоиммунного поражения почечных клубочков могут быть генетическая предрасположенность к гипериммунным реакциям и врожденная дисплазия почек, а также пагубное воздействие окружающей среды (переохлаждение, сырость, большие физические нагрузки), лекарства (среди которых пинециллин, D-пеницилламин и препараты золота), аллергические реакции на вакцины, отравление алкоголем и прочими химическими веществами. Различные злокачественные опухоли также могут привести к поражению почек гломерулонефритом. К причинам, побуждающим развитие хронической формы рассматриваемого заболевания, которые никак не связаны с иммунными реакциями организма, можно отнести гиперфильтрацию, повреждение почечных канальцев и интерстициальной ткани в результате протеинурии и трансферринурии, повышенное содержание в крови липопротеинов, а также клубочковую и артериальную гипертензию.
Заболевания, вызывающие диффузии соединительных тканей и системные васкулиты также могут вызывать хроническую форму гломерулонефрита. К таким заболеваниям относятся: системная склеродермия, ревматоидный артрит, синдром Гудпасчера, узелковый периартериит, геморрагический васкулит, СКВ и пр.
В качестве сопутствующего заболевания хронический гломерулонефрит может возникать при системной красной волчанке, геморрагическом капилляротоксикозе, ревматизме и септическом эндокардите.
Преобладание тех или иных симптомов при хроническом гломерулонефрите зависит от типа данного заболевания.
При латентной форме протекания болезни присутствуют лишь слабовыраженные симптомы, такие как изменение состава мочи, характеризуемое умеренной эритроцитурией и протеинурией, а также, в некоторых случаях, незначительное увеличение артериального давления.
Нефротический синдром характеризуется отеками, диспротеинемией и повышенной протеинурией.
В качестве побочных симптомов часто встречаются одышка, плохой аппетит, головные боли, боли в пояснице, слабость, одутловатость лица и различные дисперсические расстройства. Отеки обычно проявляются на лице и под лодыжкой.
Иногда случается асцит, гидроперикард, гидроторакс. Из-за цикличности хронического заболевания отеки то уменьшаются, то возрастают со временем.
Гипертоническая форма гломерулонефрита проявляется в виде гипертонии при незначительном изменении состава мочи. Со временем симптом становится все более выраженным. Скачки артериального давления усиливаются, что приводит к сердечным заболеваниям.
Симптомами смешанной формы являются как гипертония, так и отечность. Течение болезни в данном случае довольно тяжелое.
Гематурический синдром приводит к повышенному содержанию крови в моче (гематуримия 50–100 млн.) при отсутствии каких-либо других признаков.
В конечном итоге любая из форм хронического гломерулонефрита вызывает почечную недостаточность, в последствие приводящую к уремии.
Обнаружили симптомы данного заболевания? Звоните Наши специалисты проконсультируют Вас!
После наружного осмотра и первичного сбора анамнеза с изучением истории болезни проводят дифференциальную диагностику, во время которой может понадобиться анализ мочи, крови, биопсия почки, УЗИ и прочие диагностические процедуры.
Сложность дифференциальной диагностики хронического гломерулонефрита заключается в том, что формы проявления данного заболевания довольно разнообразны и могут быть весьма схожи с другими почечными заболеваниями. Гипертензивная и латентная форма гломерулонефрита имеет те же признаки, что и пиелонефрит.
Если в анамнезе присутствует указание на перенесенную острую форму гломерулонефрита, то это исключает пиелонефрит.
Воздействие инфекции на мочевые пути приводит к повышенному содержанию бактерий, клеток Штернгеймера-Мальбина и лейкоцитов в моче; а также к поздней гипертензии в сочетании с ранней анемией, повышенной температурой тела, отсутствием отеков и лейкоцитозов.
Однако если это все же первично-хроническая форма гломерулонефрита, необходимо провести радионуклидную ренографию. В сочетании с урологическим исследованием, она позволит выявить асимметрию поражения почек, которая почти не встречается при гломерулонефрите. Подобным образом, шаг за шагом исключая иные варианты, определяется точный диагноз и тип заболевания.
Поскольку хронический гломерулонефрит является аутоиммунным заболеванием, полное излечение случается крайне редко.
Поэтому основные виды терапии направлены на смягчение и торможение симптомов в периоды обострения, а также на повышение общей трудоспособности и увеличение продолжительности жизни пациентов с данным заболеванием.
Так, при обострении латентной формы, применяются антибиотики (делагил, хингамин и др.) по 250 мг, раз в день после еды на протяжении 8 месяцев. Кроме того, применяются производные индолуксусной кислоты примерно по 140 мг в день на протяжении полугода.
Пациентам с нефротической формой следует ограничить потребление соли, а также следить за потреблением необходимого количества воды. При данном синдроме, в качестве лечения назначаются кортикостероиды, которые позволяют осуществить переход в более легкую форму заболевания, а в редких случаях даже привести к ремиссии.
Кроме того возможно применение специальных гармонотерапий. Самая известная из них осуществляется по схеме Ланге, суть которой состоит в постепенном увеличении дозировки преднизолона с последующим его постепенным уменьшением на протяжении всего курса. Если процедура оказывается эффективной, пациента переводят на циклическую терапию сроком в 1 год с постепенным снижением дозы препарата.
Стероидная терапия сочетается с хлоридом натрия и антибиотиками. При стероидозависимых формах гломерулонефрита, данный метод является весьма эффективным, однако прекращение терапии вновь приводит к ухудшению самочувствия пациента.
Кроме того стероидная терапия способна вызвать язву желудка. В таком случае могут назначить терапию цитостатическими препаратами — иммунодепрессантами.
Подобный метод лечения менее эффективен, чем стероидная терапия, хотя осложнения случаются реже, они склонны приобретать более тяжелую форму. Поэтому чаще используют комбинированный метод.
Прогноз и профилактика хронического гломерулонефрита
Основные меры профилактики хронического гломерулонефрита должны быть направлены на предотвращение возможности заражения инфекционными заболеваниями, поскольку они могут вызвать обострение.
Также в качестве профилактических мер, следует избегать переохлаждений, сырости и тяжелых физических нагрузок.
Соблюдение диеты, сокращение потребления соли тоже благоприятно сказывается на самочувствии пациента.
Несмотря на то, что полная ремиссия данного заболевания — большая редкость, при должном и своевременном лечении хронического гломерулонефрита (особенно на ранних стадиях), прогноз для пациента благоприятен: таким образом можно исключить множество негативных факторов заболевания и обеспечить больному относительно долгую, полноценную жизнь.
Данная статья размещена исключительно с целью ознакомления в познавательных целях и не является научным материалом или профессиональным медицинским советом. За диагностикой и лечением обратитесь к врачу.
Остались вопросы?
Введите ваши данные, и наши специалисты свяжутся с Вами, и бесплатно проконсультируют по волнующим вас вопросам.
Источник: https://www.medcentrservis.ru/disease/hronicheskiy-glomerulonefrit/
Хронический гломерулонефрит
Хронический гломерулонефрит – это диффузное заболевание почек, в большинстве случаев иммунного генеза. Характеризуется поражением клубочкового аппарата и остальных структур почек.
Болезнь, как правило, имеет прогрессирующее течение, результатом чего становится нефросклероз и формирование вторично сморщенной почки.
Как правило, именно на фоне хронического гломерулонефрита чаще всего развивается хроническая почечная недостаточность.
Причины возникновения
Хронический гломерулонефрит может возникать как самостоятельное заболевание, так и являться следствием проявлений других патологий (системной красной волчанки, инфекционного эндокардита, геморрагического васкулита и прочего).
Наиболее распространенными причинами развития хронического гломерулонефрита являются:
- Инфекционные заболевания: ветряная оспа, эпидемический паротит, инфекционный мононуклеоз, вирусный гепатит B, менингококковая инфекция, брюшной тиф, пневмококковая пневмония, сепсис, инфекционный эндокардит, скарлатина, ангина;
- Системные заболевания: болезнь Шенлейна-Геноха, васкулит, системная красная волчанка, наследственный легочно-почечный синдром;
- Воздействие токсических веществ (алкоголя, органических растворителей);
- Введение сывороток и вакцин;
- Облучение.
Первые симптомы гломерулонефрита появляются примерно через 1-4 недели после воздействия провоцирующего фактора.
В большинстве случаев заболевание сопровождается рядом признаков болезней почек. Симптомами гломерулонефрита являются:
- Необоснованная потеря веса;
- Частое мочеиспускание;
- Тошнота и рвота;
- Подергивание мышц;
- Судороги;
- Пигментация кожи;
- Головные боли;
- Кожный зуд;
- Ухудшение общего состояния пациента;
- Учащение приступов икоты;
- Ощущения разбитости и усталости;
- Кровотечения и кровоподтеки;
- Уменьшение общего количества мочи;
- Притупление чувствительности в конечностях;
- Нарушения и спутанность сознания;
- Присутствие крови в кале и рвотных массах.
Стадии хронического гломерулонефрита
Течение хронического гломерулонефрита разделяют на две основные стадии:
1. Почечная компенсация (т.е. достаточная азотовыделительная функция почек). Сопровождается мочевым синдромом. В индивидуальных случаях возможно латентное протекание болезни, проявляющееся только небольшой гематурией или альбуминурией;
2. Почечная декомпенсация. Характеризуется недостаточностью азотовыделительной функции почек, повышением артериального давления, отеками, выраженными полиурией и гипоизостенурией.
Выделяют пять основных форм болезни:
- Нефротическая. В большинстве случаев сопровождается массивной протеинурией, гипо- и диспротеинемией, отеками, гиперлипидемией, уменьшением объема циркулирующей крови, снижением клубочковой фильтрации, тахикардией. Кожа больного бледнеет, появляется сухость во рту, ощущение жажды и слабость. За счет скопления жидкости в плевральных полостях возможны одышка и кашель. Уменьшается объем мочи и общее количество мочеиспусканий в сутки.
- Гипертоническая. Для нее характерны преобладающая артериальная гипертензия, слабовыраженный мочевой синдром и изменение глазного дна в виде нейроретинита.
- Смешанная. Данная форма хронического гломерулонефрита сопровождается одновременно нефротическими и гипертензивными синдромами заболевания.
- Латентная. Как правило, проявляется слабо выраженным мочевым синдромом без возникновения отеков и повышения артериального давления.
- Гематурическая. Характеризуется стойкой гематурией, небольшой анемией и протеинурией, а также отсутствием отеков и артериальной гипертензии.
Необходимо помнить, что периодически все формы хронического гломерулонефрита могут давать рецидивы.
Диагностика заболевания
- Так как симптомы гломерулонефрита развиваются постепенно, патологические нарушения могут быть выявлены даже при обычном медосмотре, например, в качестве одной из причин гипертонии, которая трудно поддается лечению.
- При проведении лабораторных исследований могут быть обнаружены анемия, азотемия или симптомы угнетения почечной функции.
- Дополнительные исследования, проведение которых необходимо перед началом лечения хронического гломерулонефрита, включают:
- Развернутый анализ мочи;
- Экскреторную урографию;
- Ультразвуковое исследование брюшной полости и почек;
- Компьютерную томографию почек и брюшной полости;
- Рентгенографические исследования.
При наличии рубцовых изменений в клубочках дифференцировать форму заболевания можно с помощью биопсии почек.
Хронический гломерулонефрит также выражается в отклонениях от нормы результатов исследований, среди которых:
- Анализ на концентрационную способность почек;
- Содержание мочевой кислоты в моче;
- Общий белок;
- Реносцинтиграфия;
- Клиренс креатинина;
- Антиген базальной мембраны клубочков;
- МРТ брюшной полости;
- Альбумин плазмы крови.
Лечение хронического гломерулонефрита
Схема лечения гломерулонефрита назначается лечащим врачом индивидуально для каждого пациента и зависит от формы заболевания, прогрессирования патологического процесса в почках и наличия осложнений.
Своевременное лечение хронического гломерулонефрита тормозит развитие почечной недостаточности.
Для достижения максимальной эффективности терапии заболевания больной должен соблюдать установленный врачом режим. Во время лечения гломерулонефрита необходимо избегать переохлаждений, чрезмерных психических и физических утомлений. Рекомендуется ежедневный дневной сон. Раз в год пациент должен быть госпитализирован.
Также лечение гломерулонефрита должно сопровождаться соблюдением диеты с ограничением потребления соли и белка.
Медикаментозное лечение, как правило, заключается в активной терапии, направленной на устранение обострений патологических процессов в почках, а также в симптоматической терапии, которая воздействует на отдельные симптомы болезни и развивающиеся осложнения.
Профилактика
Профилактические манипуляции должны быть направлены на предупреждение рецидивов хронического гломерулонефрита. Они подразумевают сведение к минимуму стрессов и охлаждений, ограничение физических нагрузок, вакцинопрофилактику, санацию очагов хронических инфекций.
Источник: https://zdorovi.net/bolezni/hronicheskij-glomerulonefrit.html
Хронический гломерулонефрит у детей
Хронический гломерулонефрит — двустороннее иммуноаллергическое воспаление почек, проявляющееся отечным, мочевым и гипертензивным синдромами, характеризующееся длительным течением с частыми обострениями,прогрессирующим снижением функций почек, а также вовлечением в процесс многих органов и систем.Причины развития хронического гломерулонефрита изучены недостаточно.
Имеют значение нарушения диетического и двигательного режима после перенесенного острого гломерулонефрита. Большая роль отводится стрептококковой, вирусно-бактериальной и стафилококковой инфекции.
Об этиологической роли ее свидетельствуют частые обострения хронического гломерулонефрита при ангине, хроническом тонзиллите, острой респираторной вирусной инфекции, а также появление свежих воспалительных изменений в паренхиме почек.
Развитию хронического гломерулонефрита способствуют травма, влажное переохлаждение, переутомление, повторные введения вакцин и сывороток, растительные и животные яды, некоторые лекарственные средства и химические вещества. В таких случаях возможность развития хронического процесса в почках объясняется повторным воздействием антигенов.
В основе развития хронического гломерулонефрита лежит иммунокомплексный механизм с последующим наслоением аутоиммунных процессов, о чем свидетельствует высокий титр почечных аутоантител, обнаруженных рядом исследователей в начальном периоде обострения заболевания.
Участие аутоиммунного компонента в патогенезе хронического гломерулонефрита подтверждается также отложением иммуноглобулинов, чаще фракции G, сывороточного комплемента и его фракции С3. В патогенезе заболевания существенная роль принадлежит нарушению внутрисосудистой коагуляции, в клубочках почечных телец обнаруживаются отложения фибрина.
Эги нарушения гемокоагуляции способствуют развитию пролиферативно-склерогических процессов в почках и хроническому течению заболевания.
Однако большинство нефрологов в формировании хронического гломерулонефрита основное значение придают иммуноморфологической активности, наличию циркулирующих в крови антител базальной мембраны, стойкому понижению содержания комплемента в крови и гиперчувствительности клеток, особенно лимфоцитов.
По мере прогрессирования процесса нефроны разрушаются соединительной тканью, происходит сморщивание почек. Почки плотной консистенции, уменьшены. Корковое вещество неравномерно истончено, мозговое вещество атрофировано. Рисунок почечной ткани стертый. На срезе: кровоизлияния, утолщение сосудов.
Гистологически выявляются следующие типы гломерулита; минимальный, пролиферативный, пролиферативно-мембранозный, пролиферативно-фибропластический. Для нефротической формы хронического гломерулонефрита характерны минимальные и нерезко выраженные пролиферативно-мембранозные изменения в клубочках почечных телец, дистрофия эпителия канальцев.
В ткани почек обнаруживаются отложения иммуноглобулинов G и комплемента. При смешанной форме выявляется чаще фибропластический и выраженный пролиферативно-мембранозный гломерулит с тубулоинтерстициальным компонентом, отложения иммуноглобулинов G, А, М и комплемента. Менее выражены морфологические изменения при гематурической форме хронического гломерулонефрита.
Они выражаются пролиферативно-мембранозным гломерулитом без значительных изменений канальцев и интерстиция. Тубулярный компонент характеризуется дистрофией эпителия канальцев с некрозом части клеток; тубулоинтерстициальный — сочетанием резко выраженных изменений канальцев и интерстициальной ткани коркового и мозгового вещества почки.
В канальцах помимо дистрофии и некроза наблюдается атрофия эпителия, склероз базальной мембраны; в интерстиции — распространенная лимфоидно-гистиоцитарная инфильтрация, отек, склероз. Хронический гломерулонефрит характеризуется большим разнообразием симптомов, которые не всегда четко определяются.
В одних случаях обострение заболевания развивается бурно и сопровождается всеми характерными синдромами, в других — наблюдается вялое течение со стертой симптоматикой, а порой заболевание проявляется лишь незначительными патологическими изменениями мочи. Однако независимо от выраженности клинических проявлений характерным для всех форм хронического гломерулонефрита является прогрессирующее течение, длительная сохранность функций почек и частое развитие недостаточности почек. Согласно классификации выделяют нефротическую, гематурическую и смешанную формы хронического гломерулонефрита. Клинические формы заболевания обычно формируются на втором году после перенесенного острого гломерулонефрита. В процессе развития и прогрессирования заболевания может отмечаться переход одной формы хронического гломерулонефрита в другую.
Нефротическая форма встречается чаще у детей раннего и дошкольного возраста, склонных к аллергическим заболеваниям — диатезам, бронхиальной астме, астматическому бронхиту, риниту и др. Заболевание развивается постепенно. Ребенок становится слабым, вялым, у него нарушается аппетит, появляется неприятный вкус во рту, отмечается тошнота, нередко понос.
Характерно наличие отечного синдрома. Отеки мягкие, рыхлые, кожа над ними бледная, сухая, истонченная, что обусловлено нарушением обмена веществ. Отмечается олигурия со значительной протеинурией.
Иногда протеинурия достигает 10 г/сут и более, а в крови содержание белка уменьшается до 40 — 50 г/л, преимущественно за счет альбуминов, отмечается гипер-а2-глобулинемия. В осадке мочи выявляют цилиндры и большое количество эпителия почек. Эритроциты и лейкоциты в моче обычно единичные.
Относительная плотность мочи может быть даже повышена в ранние периоды заболевания при отсутствии тяжелых органических изменений в ткани почек. Азотистые вещества в крови чаще в пределах нормы, характерно значительное повышение количества холестерина (в норме 3,12 — 6,5 ммоль/л) и липидов (в норме 4 — 7 г/л).
Клубочковая фильтрация длительное время не нарушается. Лишь в отдельных случаях бывает некоторое снижение ее (до 50 — 60 мл/мин). Иногда отмечается непостоянная почечная гликозурия и аминоацидурия. Артериальное давление остается на нормальном уровне продолжительное время. У большинства детей отмечаются признаки анемии, повышение СОЭ.
Наблюдаются увеличение печени и селезенки, тяжелые нарушения водно-электролитного обмена. Резко снижается иммунитет, возникают осложнения (пневмония и др.). Нефротическая форма хронического гломерулонефрита протекает волнообразно.
С каждым новым обострением все четче проявляются симптомы недостаточности почек, с нарушением их функций нарастает экстраренальная симптоматика, свидетельствующая о тяжелом поражении различных органов и систем.
Гематурическая форма проявляется в основном постоянной, очень упорной и выраженной гематурией (моча иногда приобретает кровянистый цвет). Эта форма довольно часто трудно поддается лечению. Кроме эритроцитов в моче определяются белок (до 1 г/сут), лейкоциты, цилиндры, почечный эпителий.
Относительная плотность мочи длительное время остается в пределах нормальных величин. Изредка возможно кратковременное повышение артериального давления. Функция фильтрации почек часто длительное время не нарушается. Отеки не наблюдаются, возможна легкая пастозность тканей в области глаз. Уровень остаточного азота, мочевины в крови обычно в пределах нормы, реже несколько повышается на высоте обострения. В отличие от предыдущей формы хронического гломерулонефрита такой вариант течения встречается чаще у детей школьного возраста.
Смешанная форма хронического гломерулонефрита проявляется всеми характерными симптомами. Обращает на себя внимание бледность кожи и слизистых оболочек, пастозность подкожной клетчатки или отечность тканей всего тела. У детей отмечаются признаки дистрофии на фоне вялости, адинамии, пониженного аппетита, диспепсии. Иногда отмечается головная боль, головокружение, нарушение сна, повышенная утомляемость. Артериальное давление может оставаться в пределах нормы или транзиторно повышается на 2,7 — 5,3 кПа (20 — 40 мм рт. ст.) и выше по мере прогрессирования заболевания. При большой давности процесса в почках и многократных обострениях артериальное давление постепенно стабилизируется на повышенном уровне, и гипотензивная терапия становится неэффективной. Длительная артериальная гипертензия приводит к гипертрофии левого желудочка сердца и может сопровождаться острой недостаточностью кровообращения или спазмом сосудов головного мозга.Мочевой синдром проявляется чаще неселективной протеинурией (до 2 — 3 г/сут), что свидетельствует о значительном поражении клубочков. При этом фильтруются и мелко-, и крупнодисперсные белки (альбумины и глобулины)/Гематурия может достигать 0,5 — 1 • 108 в сутки и более, лейкоцитурия — в пределах 0,2 — 1 • 107 в сутки, реже выше. При сочетании гломерулонефрита с пиелонефритом лейкоцитурия может достигать более высоких цифр. В мочевом осадке обнаруживают гиалиновые, зернистые и другие цилиндры, а также почечный эпителий в значительном количестве. Клубочковая фильтрация умеренно снижена. Рано появляются признаки нарушения функции канальцев. При продолжительном обострении хронического гломерулонефрита возникает ацидоз, гипо- или гиперкалиемия, анемия и др.
При смешанной форме хронического гломерулонефрита функция почек определенное время может сохраняться. Затем основные функции нарушаются, и развивается недостаточность почек.
О развитии ее свидетельствуют повышение уровня мочевины в крови более чем до 8,33 ммоль/л (50,03 мг %), креатинина — свыше 0,1 ммоль/л (1,13 мг %), снижение клубочковой фильтрации до 25 % нормального уровня, отмечаемые у больного в течение 3 — 6 месяцев.
При наличии точных сведений о перенесенном остром гломерулонефрите или характерных проявлений хронического гломерулонефрита диагноз ставится без особых затруднений. Трудно диагностировать заболевание, протекающее нетипично и скрыто в течение нескольких месяцев.
При этом возникает необходимость дифференцировать его с затяжными формами острого гломерулонефрита.
О хроническом гломерулонефрите свидетельствуют ограничение концентрационной способности почек, умеренное снижение клубочковой фильтрации и почечного кровотока, более стойкая задержка азотистых шлаков в крови, нарастающая анемия, транзиторное повышение артериального давления, скудные, но стойкие изменения в мочевом осадке.
Однако признаки могут отмечаться не всегда. Поэтому решающими в распознавании заболевания должны быть показатели клинико-лабораторного наблюдения в динамике и результаты пункционной биопсии почек.Хронический гломерулонефрит следует дифференцировать и с хроническим пиелонефритом.
Последнему предшествует перенесенная инфекция мочевых путей, характерны явления дизурии, боль в поясничной области, повышение температуры тела, значительная лейкоцитурия. Гематурия и протеинурия выражены нерезко. Артериальное давление в пределах нормы. Отеки не наблюдаются. Показатели клиренса длительное время сохранены в пределах возрастных норм.
Бактериурия отмечается периодически (свыше 100 тыс. микробных тел в 1 мл). В атипичных случаях постановке диагноза помогают результаты проб Каковского — Аддиса, Амбурже, провокационной и показатели урологических исследований.
В зависимости от клинической формы хронического гломерулонефрита может возникнуть необходимость в дифференциальной диагностике с идиопатическим нефротическим синдромом, наследственными нефритом, поликистозом почек и др.
Наиболее частые осложнения — пневмония с поражением плевры, отит, рожистое воспаление кожи, острая недостаточность кровообращения, острая недостаточность почек, тромбоэмболическая болезнь, почечная эклампсия, абдоминальный синдром, пиелонефрит.Клинические наблюдения подтверждают возможность выздоровления при хроническом гломерулонефрите. Однако предсказать, в каких случаях оно наступит, невозможно. Прогноз в значительной степени определяется не только формой и стадией заболевания, но и другими факторами. Стрептококковые, острые респираторные заболе вания, влажное переохлаждение и другие факторы способствуют прогрессированию процесса в почках. Своевременное лечение предупреждает обострение гломерулонефрита и может обеспечить длительную ремиссию.
Источник: https://vse-zabolevaniya.ru/bolezni-detskie/hronicheskij-glomerulonefrit.html