Дисметаболическая нефропатия – болезнь почек, которая характеризуется структурными и функциональными изменениями в органе. Основная причина развития патологии – нарушение обменных процессов. Заболевание протекает с множеством симптомов, устранить которые можно медикаментами, диетой, фитотерапией.
Дисметаболическая нефропатия и ее особенности
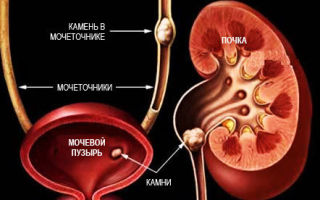
Обменная нефропатия у детей и взрослых имеет код по МКБ-10 — N16.3. Болезнь характеризуется повышением уровня содержания в моче солей (ураты, оксалаты, фосфаты), что последует за собой повреждение почечных структур.
Причины и провоцирующие факторы
Условия развития описываемой аномалии включают в себя целый спектр предпосылок. В педиатрии встречаются случаи, когда детская болезнь развивается на фоне следующих патологических состояний:
- проникновение инфекции в мочевыводящий путь;
- нарушение обменных процессов в организме в отношении таких кислот, как мочевая и щавелевая, а также фосфатных, кальциевых соединений;
- сопутствующее развитие эндокринного заболевания;
- застойные процессы в мочевыводящих путях;
- онкологическое заболевание;
- патология желудочно-кишечного тракта;
- глистные инвазии;
- лечение некоторыми лекарственными препаратами, в том числе — проведение лучевой терапии.
Дисметаболическая обменная нефропатия у детей, а именно – оксалатурия, связана с такими предпосылками:
- повышением объема оксалатов в организме, поступающих из продуктов питания;
- наследственным дефектом некоторых ферментов;
- перенесенным оперативным вмешательством на кишечнике;
- заболеванием кишечника воспалительного характера;
- язвенным колитом;
- болезнью Крона, избыточным содержанием в организме витамина С;
- недостаточным содержанием в организме витамина В6.
Обменная уратная нефропатия у ребенка часто развивается по таким причинам:
- злоупотребление мясными продуктами;
- наследственная предрасположенность к заболеванию;
- длительный прием мочегонных препаратов (например, это может быть «Фуросемид»);
- сопутствующая терапия химиопрепаратами.
На развитие нефропатии у ребенка влияют экзогенные и эндогенные факторы. В первую группу относят:
- употребление воды, имеющей высокую жесткость;
- проживание в условиях сухого и жаркого климата;
- превышение в организме объема витамина Д и недостаток ретинола, В6 и РР;
- злоупотребление пищей с высоким содержанием белков, щавелевой кислоты, пуринов;
- нарушенный питьевой режим;
- злоупотребление алкогольными напитками.
К эндогенным факторам относят:
- Развитие воспалительного заболевания в парном органе или в иных мочевыводящих путях.
- Врожденное нарушение строения почек или иного мочевыводящего пути.
- Усиленную потерю жидкости организмом, что возникает, например, на фоне физической нагрузки.
- Наследственное нарушение обменных процессов.
- Повышенную проницаемость кишечных стенок, что увеличивает всасывание кальция и оксалатных соединений.
Дети с обменной нефропатией входят в группу риса по возникновению болезней, таких как пиелонефрит, интерстициальный нефрит мочекаменная патология.
Патогенез
Организм выполняет множество защитных функций, одной из которых выступает удержание солей нерастворенными, что обеспечивается действием определенных веществ – коллоидов. Их секреция происходит посредством канальцевых эпителиальных клеток. При недостаточном функционировании таковых формируются солевые отложения по типу кристаллов, что и характеризует патогенез болезни.
При дисметаболической нефропатии у детей отложение кристаллов наблюдается в области собирательных трубочек, канальцев и интерстиции парного органа. На начальном этапе происходит развитие неспецифического воспалительного процесса, который со временем переходит в иммунокомплексное воспаление, вовлекающее в поражение различные зоны нефронов.
С учетом уровня поражения почки дисметаболическое заболевание может протекать в нескольких формах:
- в виде тубуло-интерстициального нефрита;
- острой почечной недостаточности;
- мочекислого диатеза;
- уролитиаза;
- в бессимптомной форме.
История болезни и соответствующие наблюдения в педиатрии подтверждают большую частоту диагностирования нефропатии вторичного типа. Первичная патология встречается редко.
Классификация
Чтобы подобрать правильное лечение, необходимо опираться на приведенную ниже классификацию. Учитывая, какой обмен нарушается в организме, выделяют 4 вида нефропатии:
- Оксалатная, связанная с нарушением обмена кальциевых соединений и солей щавелевой кислоты.
- Уратная, связанная с отложением в органе мочевых кислот, их кристаллов.
- Фосфатная, связанная с нарушением обмена фосфатных соединений.
- Цистиновая, связанная с отложением кристаллов метионина (аминокислота).
Терапия нефропатии разного вида как у детей, так и у взрослых будет отличаться. Обобщенный метод лечения патологий не существует.
Появления заболевания
Клинические симптомы дисметаболической патологии у грудничков возникают редко. Первые проявления заболевания развиваются лишь к 5-7 годам. До этого времени оно протекает в скрытой форме. В комплексе с обменной нефропатией часто происходит развитие подагры, спондилеза, мочекаменной болезни, сахарного диабета, артропатии.
Дети имеют склонность к аллергической реакции на эпидермисе, к таким патологиям, как гипотония, вегето-сосудистая дистония, артралгия, ожирение. Ребенок быстро утомляется, возникает колющий болевой синдром в поясничном отделе, дискомфорт при мочеиспускании, мышечная слабость, диспепсия.
Усиливаются симптомы и признаки нефропатии в своей интенсивности в пубертатный период, что вызвано гормональной перестройкой.
Риск осложнений
- Воспалительный процесс в чашках и лоханках органа острого или хронического характера (пиелонефрит).
- Воспалительный процесс в почечных канальцах (нефрит).
- Формирование камнеподобных отложений в органе (мочекаменная болезнь).
Среди наиболее опасных негативных последствий – развитие хронической почечной недостаточности.
Диагностические мероприятия
В первую очередь, необходимо посетить доктора-терапевта. В обязательном порядке требуются консультации нефролога и детского уролога. По мнению известного педиатра Комаровского, наиболее информативными методами диагностики нефропатии выступают лабораторные:
- Общий анализ мочи: диагностируется кристаллурия, протеинурия, гематурия, цилиндрурия, абактериальная лейкоцитурия.
- Биохимический анализ мочи: диагностируется повышение концентрации определенных солей.
- Функциональная проба мочи по Нечипоренко, Зимницкому, Аддису-Каковскому.
- Определение уровня рН урины.
- Бактериологическая диагностика урины на микрофлору.
УЗИ парного органа назначают как средство, позволяющее выявить кристалловые отложения, – песок или камни.
Дифференциальный анализ проводят с транзиторной кристаллурией, вызванной острой респираторной инфекцией.
Описание лечебного процесса
Лечебные рекомендации сводятся к соблюдению правильного питания и режима питья, приему лекарственных препаратов. Особенности терапии могут отличаться в зависимости от типа нефропатии (уратной, фосфатной и др.).
Лекарства
Медикаменты для ребенка любого года жизни должен назначать только врач. Такое лечение контролируется специалистом.
Учитывая вид нефропатии, могут использоваться следующие препараты:
- Оксалатная: «Ксидифон», «Уростон», «Димефосфон», калиевые и магниевые соли, витамины В6, Е, ретинол.
- Уратная: «Канефрон», «Этамид», «Цистенал», «Цистон», витамин Д3.
- Фосфатная: «Ксидифом», «Алопрон», витамин Д3.
- Цистиновая: «Блемарен», «Купренил», «Пеницилламин», ретинол, гидрокарбонат натрия (раствор).
Любая дисметаболическая нефропатия требует достаточной водной нагрузки, что позволяет уменьшить объем содержания в моче солей. Эффективно принудительное опорожнение пузыря по специальному режиму – каждые 2 часа.
Совет! Как альтернатива традиционной терапии, используется гомеопатия, которую проводят строго под наблюдением врача соответствующей квалификации – гомеопата. Народное лечение в данном случае неэффективно.
Правила питания
При разных типах нефропатии у ребенка требуется отличительная диета. Например, если в организме преобладают оксалаты, исключают следующие продукты:
- мясной бульон;
- холодец;
- свеклу и морковь;
- щавель, шпинат;
- смородину и клюкву;
- какао.
- Наоборот, полезными при оксалатах будут картошка, капуста, курага и чернослив, груша.
- При фосфатной нефропатии нет существенных ограничений по питанию, однако стоит уменьшить употребление:
- молока и продуктов, его содержащих;
- солений и копченостей;
- сладостей, выпечки.
Полезны при фосфатурии мясо, рыба, крупы, овощи и фрукты с кислинкой.
Если диагностирован цистиноз, требуется уменьшить потребление белок-содержащих продуктов. На запущенном этапе развития диета не эффективна. В таком случае проводят трансплантацию органа.
При уратах требуется исключение из рациона такой пищи:
- мяса и мясного бульона;
- орехов и бобовых;
- сладостей, сдобы;
- какао;
- жирных, жареных, острых продуктов.
Полезной при уратах будет молочная продукция, крупы, овощи и фрукты.
Профилактика и прогноз
В большинстве случаев прогноз при дисметаболической нефропатии у детей и взрослых благоприятный. Если придерживаться правильного питания, проводить лекарственную терапию, уже за короткий период времени можно добиться нормализации состава мочи.
- правильно питаться;
- соблюдать питьевой режим;
- своевременно выявлять и лечить провоцирующие патологии;
- 2 раза в год проходить контрольные обследования мочевыводящих путей.
Для предупреждения рецидива заболевания врач назначает курсы антимикробной терапии уросептиками и фитоуросептиками. В любом случае ребенка ставят на диспансерный учет. Что касается армии, подросток годен к прохождению военной службы, но только при отсутствии сопутствующих осложнений.
Дисметаболическая нефропатия у ребенка или взрослого пациента – не приговор. Несмотря на благоприятный прогноз, полагаться на самолечение все же не стоит. Любое заболевание требует квалифицированной помощи.
Источник: https://UroMir.ru/nefrologija/porazhenie/dismetabolicheskaja-nefropatija-u-detej.html
Дисметаболическая Нефропатия Код Мкб — strongwindtomb
Систематика хронических периодонтитов и их место в МКБ Дисметаболические нефропатии в педиатрической практике. Сообщение 1. Принципы диагностики.
Согласно современным представлениям, дисметаболические нефропатии — это группа заболеваний различной этиологии и патогенеза, которые характеризуются интерстициальным процессом с поражением канальцев почек вследствие нарушения обмена веществ.
Спектр метаболических расстройств, приводящих к развитию обменных нефропатий, довольно широк.
Гипертоническая нефропатия код мкб
Предпочтение следует отдавать слабощелочным и слабоминерализованным водам, отварам трав хвощ полевой, укроп, лист березы, брусничный лист, клевер, спорыш и др. Для поддержания оптимальной кислотности мочи можно использовать цитратные смеси уралит-У, блемарен, магурлит, солимок и др.
При уратной нефропатии важно уменьшить концентрацию мочевой кислоты. Для этого используются средства, снижающие синтез мочевой кислоты — аллопуринол, никотинамид.
Применение в педиатрии аллопуринола ограничено из-за возможных осложнений со стороны кожи, печени, крови. Длительность общего курса — до 6 месяцев.
Никотинамид является более слабым препаратом, чем аллопуринол, но лучше переносится; назначается в дозе 0,—0, г 2—3 раза в сутки по 1—2 месяца повторными курсами.
Мочевую кислоту выводят также оротовая кислота, цистон, этамид, цистенал, фитолизин и др. Лечение фосфатной нефропатии Лечение при фосфатной нефропатии должно быть направлено на подкисление мочи минеральные воды — нарзан, арзни, дзау-суар и др.
Назначается диета с ограничением продуктов, богатых фосфором сыр, печень, икра, курица, бобовые, шоколад и др.
Лечение цистиноза Лечение цистиноза и цистинурии включает диету, высокожидкостный режим и медикаментозную терапию, направленную на подщелачивание мочи и повышение растворимости цистина.
Цель диетотерапии — предотвратить избыточное поступление в организм ребенка предшественника цистина — метионина и других серосодержащих кислот.
Для этого также исключают или резко ограничивают из рациона питания ребенка богатые метионином и серосодержащими аминокислотами продукты — творог, рыбу, яйца, мясо и др.
Поскольку метионин необходим организму ребенка для роста, длительное применение строгой диеты невозможно, поэтому через 4 недели от начала диетотерапии рацион ребенка расширяется и приближается к обычному, но характеризуется строгим исключением рыбы, творога и яиц.
Для подщелачивания мочи используется цитратная смесь, растворы гидрокарбоната натрия, блемарен, щелочные минеральные воды. Для повышения растворимости цистина и предупреждения кристаллизации назначается пеницилламин.
Лечение пеницилламином проводится длительно, годами.
Имеются данные о положительном эффекте применения вместо пеницилламина менее токсичного его аналога — купренила в уменьшенной дозе в сочетании с ксидифоном и другими мембраностабилизаторами.
Антибактериальная терапия показана при присоединении инфекции. При цистинозе успешно используется трансплантация почки, которая проводится до развития терминальной стадии хронической почечной недостаточности.
Трансплантация почки позволяет значительно увеличить срок жизни больных — до 15—19 лет, однако отложение кристаллов цистина наблюдается и в трансплантате, что в конечном итоге приводит к поражению и пересаженной почки.
Прогноз Прогноз при дисметаболической нефропатии в целом благоприятен. В большинстве случаев при соответствующем режиме, диете и лекарственной терапии удается добиться стойкой нормализации соответствующих показателей в моче. В отсутствие лечения или при его неэффективности наиболее естественным исходом дисметаболической нефропатии является мочекаменная болезнь и воспаление почек.
Самым частым осложнением дисметаболической нефропатии является развитие инфекции мочевой системы, в первую очередь пиелонефрита.
Многие педиатры оспаривают эту точку зрения и не связывают возникновение заболевания с метаболизмом.
Приводятся другие причины развития недуга, как то: Под воздействием всех приведенных факторов происходит постепенное накопление и кристаллизация солей, которые вызывают воспаления, и провоцируют образование камней различных составов. Симптомы Как узнать, что у ребенка нефропатия? Какие признаки должны вызвать у вас беспокойство?
Обычно нефропатия выявляется у детей в возрасте лет. Болезнь может протекать бессимптомно, или проявлять себя в виде следующих признаков: Более выраженные симптомы заболевания бывают у детей с наследственной формой нефропатии. У них уже с самого раннего возраста бывают частые боли в животе, беспокоят периодические боли в суставах, возникает припухлость в области суставов.
Как правило, конечной стадией недугов становится мочекаменная болезнь. Иногда в моче обнаруживают соли — оксалаты. Но их разовые появления еще не свидетельство заболевания. Оксалаты могут образовываться и у здоровых детей, вследствие злоупотребления определенными продуктами, например, щавелем, свеклой, грибами, мясными бульонами и пр.
Если вы заподозрили у своего ребенка нефропатию, то не следует откладывать визита к врачу. Только точный диагноз, установленный на основании обследований и анализов, позволит назначить правильное лечение и избежать в дальнейшем нежелательных последствий и осложнений.
Начальную стадию любого заболевания, в том числе и нефропатию, лечить намного легче, чем запущенные состояния.
Диагноз будет поставлен после ряда обследований: Еще до проведения анализов врач внимательно осмотрит ребенка, выслушает жалобы, соберет полные сведения об употребляемых лекарственных препаратах, потребляемой пище.
На основании всех собранных сведений и проведенных анализов врач составит полную картину заболевания и установит точный диагноз, определив на какой стадии оно находится.
Далее будет назначено индивидуальное лечение для вашего ребенка, которое необходимо в точности выполнять.
Только точно соблюдение всех назначений специалиста, внимательное отношение к здоровью ребенка, позволят вам справиться с проявлениями грозного заболевания и избежать осложнений.
Осложнения Обычно прогноз нефропатии у детей довольно благоприятный, и при соблюдении всех рекомендаций и выполнении назначений лечащего врача, недуг проходит без последствий. Ребенок продолжает расти и развиваться в обычном темпе. Однако в некоторых случаях болезнь по каким-либо причинам может развиваться по тяжелому сценарию, что ведет к серьезным осложнениям.
У ребенка меняется функционирование тканей пораженной почки, начинают образовываться рубцы и атрофия некоторых участков. Моча не выводится, а возвращается обратно в почки. Нарушается работа не только почек, но и других органов.
В то же время появляются аномалии мочевыводящих путей, что ведет к обострению уже имеющихся инфекционных заболеваний у ребенка. В конечном итоге может развиться мочекаменная болезнь, которая считается серьезным осложнением при нефропатии. Хирургическая операция считается крайней мерой, однако в очень редких случая только она способна помочь ребенку излечиться от заболевания.
Лечение Родителям необходимо знать, что лечение заболевания — это комплекс мер и единство таких методов, как: Кроме использования таблеток и других лекарственных препаратов, назначенный врачом, необходимо приучить ребенка к правильному режиму сна и отдыха. Также необходимо разъяснить правила здорового питания, необходимость придерживаться во всем нормы.
Отвар овса еще наши бабушки успешно использовали при заболеваниях почек. Вашему ребенку он тоже пойдет на пользу. По рекомендации врача можно давать арбузы в качестве мочегонного средства. Они очень хорошо выводят соли. Но и здесь нужно знать меру.
Что делает врач В большинстве случаев выполнение всех назначений врача приводит к полному выздоровлению ребенка.
В редких случаях, когда все предпринятые меры не привели к желаемому результату, и недуг стал прогрессировать, то имеется вероятность ее перерастания в воспалительные процессы почек и далее в мочекаменную болезнь.
В самых тяжелых случаях врач может назначить хирургическое вмешательство — операцию по трансплантации почки. Но такие случаи бывают крайне редко, обычно в той стадии, когда заболевание переросло в рак почки.
Диета при оксалатной нефропатии является преимущественно, капустно-картофельной. Исключаются крепкие бульоны, субпродукты, щавель, ревень, шпинат, петрушка, свекла, кислые ягоды и фрукты, какао, шоколад.
При уратной нефропатии диета преимущественно молочно-растительная.
Рекомендуется проведено разгрузочных дней: Желательно исключить из питания грибы, жареное мясо и птицу, мясные и рыбные консервы, маринады, копчености, субпродукты, шпроты, паштеты. Полезно обильное питье минеральных вод без газа.
При цистинурии специалисты советуют включать в питание молоко, морковь, свеклу, картофель, помидоры, бананы, цитрусовые, капусту. Строго ограничиваются творог, яйца, рыба.
Если не лечить гипертонию и болезнь принимает тяжелую форму, то страдают и почечные сосуды.
N07 Наследственная нефропатия, не классифицированная в других рубриках. Код по МКБ Эпидемиология диабетической нефропатии. На развернутой стадии у больных наблюдается резистентный к диуретикам нефротический синдром, гипертоническая болезнь, замедление скорости клубочковой фильтрации.
Код заболевания по МКБ N16,3. Вторичная нефропатия развивается при расстройствах дисметаболического характера и может поражать другие внутренние органы. Диабетическая нефропатия код по МКБ Поиск в MKБ
Дисметаболическая нефропатия у детей
Систематика хронических периодонтитов и их место в МКБ Дисметаболические нефропатии в педиатрической практике. Сообщение 1. Принципы диагностики.
Согласно современным представлениям, дисметаболические нефропатии — это группа заболеваний различной этиологии и патогенеза, которые характеризуются интерстициальным процессом с поражением канальцев почек вследствие нарушения обмена веществ.
Спектр метаболических расстройств, приводящих к развитию обменных нефропатий, довольно широк.
Этиопатогенетические механизмы представлены различными факторами эндогенной и экзогенной природы.
Эндогенные факторы: Экзогенные факторы: Функциональное состояние почек при патологии обмена в значительной мере определяется тубулоинтерстициальными расстройствами, при этом изменение функции канальцевого аппарата нефрона, ответственного за поддержание гомеостаза, проявляется нарушением процессов концентрирования, реабсорбции и секреции.
В зависимости от типа обменных нарушений канальцевые дисфункции могут проявляться нарушением диуреза и относительной плотности мочи, изменением реакции мочи, глюкозурией, гипо- или гиперкалиемией, урикурией, канальцевой протеинурией. В данном случае дисметаболические нефропатии представлены конкретными нозологическими формами и обозначены в МКБ-Х.
В педиатрической. Код по МКБ N28 Другие болезни почки и мочеточника, не. В настоящее время с учетом роста хронической патологии особенное внимание уделяется обменным нефропатиям, которые приводят к развитию хронической болезни почек.
С этих позиций изучается проблема нефропатий при сахарном диабете, амилоидозе, подагре, цистинозе, мочекаменной болезни и др.
В данном случае дисметаболические нефропатии представлены конкретными нозологическими формами и обозначены в МКБ- Х.
В педиатрической практике в структуре обменной патологии, связанной с нарушением функционального состояния почек, наиболее часто встречаются гипероксалурия, урикозурическая нефропатия, фосфатурия.
Такие состояния, представленные в МКБ- Х, отображены в табл. В настоящее время в клинической практике используется классификация дисметаболических нефропатий, предложенная в 1. Твороговой и Ю. Вельтищевым табл.
Согласно классификации, выделяют первичные и вторичные формы дисметаболических нефропатий.
Первичные дисметаболические нефропатии, как правило, характеризуются быстро прогрессирующим течением с развитием нефролитиаза и исходом в хроническую болезнь почек табл.
Под вторичными дисметаболическими нефропатиями подразумевают вторичные тубулярные синдромы, сопровождающиеся кристаллуриями. Именно вторичные формы дисметаболических нефропатий наиболее часто встречаются в клинической практике и в соответствии с видом мочевого осадка традиционно обозначаются как гипероксалурия и оксалатно- кальциевая кристаллурия, урикозурия, фосфатурия.
Обменные нарушения в своем развитии проходят следующие фазы: Следует подчеркнуть, что фазы патологического процесса при обменных нефропатиях являются последовательными звеньями дисметаболического марша.
Для оценки фазы обменных нарушений проводится исследование мочи с анализом общеклинических и биохимических показателей табл.
В соответствии с данными литературы и согласно нашим собственным наблюдениям, наиболее часто встречающейся формой дисметаболической нефропатии у детей является вторичная гипероксалурия 6.
Патогенетическими звеньями данного типа нефропатий являются дефекты антиоксидантной защиты и метаболизма мембранных фософолипидов, нарушения механизмов транспорта ионов кальция, недостаточность ферментов метаболизма глиоксиловой кислоты, дисбаланс в системе ингибиторов и активаторов преципитации. Этиопатогенетические механизмы вторичных гипероксалурий представлены на рис.
Основные диагностические критерии оксалатных кристаллурий представлены в табл. Нарушение обмена мочевой кислоты лежит в основе уратных нефропатий, обусловленных воздействием натриевой соли мочевой кислоты на почечную ткань.
Частота уратных кристаллурий в структуре дисметаболической нефропатии колеблется в пределах от 5 до 2.
Этиопатогенетические особенности уратных кристаллурий связаны с повышенным синтезом и увеличенной экскрецией мочевой кислоты, обусловленными рядом патологических состояний рис.
Основными патогенетическими фазами дисметаболических нефропатий, обусловленных нарушением пуринового обмена, являются гиперурикозурия и гиперурикемия.
Клиническими проявлениями гиперурикозурической стадии наряду с дисметаболической нефропатией могут быть бессимптомная гиперурикозурия, нефролитиаз.
База данных
ГЛАВА ОКСАЛАТНАЯ НЕФРОПАТИЯ. НЕФРОПАТИЯ, АССОЦИИРОВАННАЯ С АНТИФОСФОЛИПИДНЫМ СИНДРОМОМ+ КОД ПО МКБ Код по МКБ N28 Другие болезни почки и мочеточника, не нефропатия БДУ и почечные нарушения БДУ с морфологическими повреждениями. N Нефропатия, вызванная анальгетическими средствами; N Нефропатия, вызванная другими лекарственными средствами, медикаментами. Дисметаболическая нефропатия — симптомы, причины и лечение и шифр по МКБ Код по МКБ N Тубулоинтерстициальное поражение.
Видео по теме: Гипертоническая нефропатия код мкб — Зарина Казакова
Лечение Лечение дисметаболической нефропатии основано на соблюдении диеты. Диета при оксалатной нефропатии является преимущественно, капустно-картофельной. Исключаются крепкие бульоны, субпродукты, щавель, ревень, шпинат, петрушка, свекла, кислые ягоды и фрукты, какао, шоколад.
При уратной нефропатии диета преимущественно молочно-растительная. Рекомендуется проведено разгрузочных дней:
Источник: http://news.stavenergo.ru/dismetabolicheskaya-nefropatiya-kod-mkb/
Дисметаболическая нефропатия: что это, причины, симптомы и лечение
Дисметаболическая нефропатия (далее по тексту мы будем иногда использовать аббревиатуру ДН) относится к группе патологий почек, связанных с нарушением обмена веществ.
Существует первичная и вторичная ДН. Классификация данного недуга происходит в зависимости от причин развития заболевания. Первичный тип заболевания является наследственным, протекает особо прогрессивно, при этом мочекаменная болезнь развивается в хронической форме довольно рано, иногда перетекая в почечную недостаточность.
Вторичная ДН связана с непосредственным (приобретенным) нарушением обмена веществ. Главной причиной является чрезмерное поступление специальных веществ в организм.
Классификация
Существует несколько видов ДН, многие из них встречаются, как правило, у детей. Виды:
- Уратурия (обнаруживается благодаря уратам, которые появляются в моче)
- Оксалургия (определяется благодаря оксалатам, которые в избытке обнаруживаются в урине после анализа)
- Фосфатурия (когда обнаруживают фосфаты)
- Цистиновая форма (когда обнаруживаются цистины)
- Смешанный тип (когда могут обнаруживаться сразу несколько видов веществ).
Вторичная нефропатия, как правило, вызвана дисметаболическими нарушениями, которые развиваются вместе с нарушением работы других органов.
Классификация по мкб 10
В международной классификации болезней (МКБ-10) все виды дисметаболических нефропатий обозначаются N16.3. Заболевание отмечается как поражение почек турулоинтерстициального типа, при котором наблюдается нарушение обмена веществ.
Причины
Главными причинами возникновения ДН являются:
- Нарушение в процессе обмена веществ (в усваивании витаминов и полезных ферментов)
- Застой мочи.
- Отрицательное влияние лечебных препаратов (почки не всегда могут справиться с различными таблетками)
- Последствия лучевой терапии и осложнения после онкологических болезней.
- Инфекции мочеполовой системы, осложнения после цистита.
Говоря о влиянии плохого обмена веществ, следует отметить, что уратурия может возникать при чрезмерном употреблении мяса и при лечении различных болезней серьезными химическими препаратами.
При недостатке витамина В6 или явном переизбытке аскорбиновой кислоты может начаться оксалурия. Причинами для развития этой разновидности ДН также могут быть наследственными. Намного реже оксалургия начинается на фоне болезней желудочно-кишечного тракта.
Симптомы
Первые симптомы нефропатии иногда наблюдаются даже у новорожденных детей. Однако следует заметить, что ДН часто протекает первое время бессимптомно.
Первым симптомом расстройства работы почечной системы является, как правило, цвет мочи: урина имеет коричневый цвет, иногда очень темный. Если от урины остается налет, который сложно смывать, это является очень убедительным признаком. При подозрении необходимо сдавать общий анализ мочи и подтверждать (либо исключать) нефропатию.
Если у пациента имеются аллергические реакции, они могут помочь обнаружить проблемы с мочеиспусканием. Зачастую, ДН начинает давать о себе знать в переходной период, на фоне повышения гормонов в молодом организме.
К врачу необходимо обращаться сразу, как только появляется подозрение. В противном случае может начать развиваться пиелонефрит и почечная недостаточность.
Диагностика
Диагностировать данное заболевание удается при помощи лабораторного анализа. Лаборатория подтверждает нефропатию, если:
- В моче обнаруживаются кристаллы соли.
- Биохимия урины указывает на рост концентрации разных видов солей.
- Моча теряет способность предотвращать образование кристаллов.
Также, ультразвуковое исследование помогает обнаружить нарушения в работе почек.
Лечение
Лечение заболевания производят по многим методикам, однако главными (особенно у детей) являются следующие меры:
- Необходимо выпивать дневную норму воды.
- Введение специального режима питания, в который не входят продукты, содержащие кристалообразующие вещества.
- Отказ от вредных привычек.
Воды необходимо выпивать много, это позволяет уменьшить плотность образовываемых веществ (кристаллов). Употребление воды перед сном является крайне важным, так как это предотвращает процесс образования камней и «песков». Вода не должна быть газированной.
Если пациент имеет дело с оксалургией, то из рациона исключается шоколад, морковь, свекла, холодец. Капуста и картошка наоборот снижают уровень оксалатов и позитивно влияют на лечение.
Сухофрукты являются особенно полезными не только при ДН, но и при многих других нарушениях работы почек. Организму необходимо поступление витаминов А, Е, В6, а также магния.
Осложнения и прогноз
- Мы уже упоминали, что во избежание развития таких осложнений, как почечная недостаточность и хроническая мочекаменная болезнь, в случае подозрения на ДН, нужно немедленно обращаться к врачу.
- Если ребенку поставили диагноз нефропатия, родители не должны паниковать, ведь данный недуг полностью излечим, если изменить образ жизни и ввести необходимую диету, то никаких последствий, влияющих на качество жизни, у ребенка не будет.
- Однако бездействие приводит к диаметрально противоположному: у пациента может начаться образование камней, а лечение такой хронической болезни довольно длительное и угнетающее.
ДН у грудных детей обнаруживается совершенно случайно, происходит это, как правило, на плановом осмотре, когда врач исследует анализ мочи. Первичную форму ДН (наследственная форма) удается обнаружить довольно рано, кроме этого родители (которые передали заболевание генетически) сообщают доктору о своих подозрениях.
Намного чаще встречается вторичный тип заболевания. Питание, прием таблеток, сбои в обмене веществ, неприемлемый анализ мочи – все это является признаками заболевания.
Почечная недостаточность является основным видом осложнения, для лечения которого потребуется не только диета, но и ряд процедур, таких как гемодиализ. Необходимо проводить плановые осмотры и внимательно слушать рекомендации врачей, это почти всегда позволяет избежать тяжелых осложнений.
Загрузка…
Источник: https://KardioBit.ru/pochki/lechenie/dismetabolicheskaya-nefropatiya
Дисметаболическая нефропатия у детей :: Симптомы, причины, лечение и шифр по МКБ-10
Название: Дисметаболическая нефропатия у детей.
Дисметаболическая нефропатия у детей
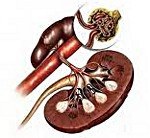
Дисметаболическая нефропатия у детей. Структурные и функциональные изменения почек, развивающиеся на фоне нарушения обмена веществ, сопровождающегося кристаллурией. Дисметаболическая нефропатия у детей клинически может проявляться аллергией и зудом кожи, отеками, болями в пояснице, гипотонией, выделением мутной мочи.
У детей дисметаболическая нефропатия обычно впервые диагностируется при исследовании общего анализа мочи; расширенная диагностика включает УЗИ почек, биохимический анализ мочи.
Лечение дисметаболической нефропатии у детей проводится с учетом ее вида и включает диету, медикаментозную коррекцию метаболических нарушений и физико-химических свойств мочи, фитотерапию.
Дисметаболическая нефропатия у детей – группа обменных нарушений, сопровождающихся повышенной экскрецией с мочой различных солей (оксалатов, уратов, фосфатов) и как следствие — повреждением почечных структур.
В детской урологии дисметаболические нефропатии составляют около 27-64% всех заболеваний мочевыделительной системы у детей; в практике педиатрии признаки обменных нарушений в моче встречаются практически у каждого третьего ребенка.
Дети с дисметаболическими нефропатиями относятся к группе высокого риска по развитию интерстициального нефрита, пиелонефрита, мочекаменной болезни.
В зависимости от состава солей различают дисметаболические нефропатии у детей, протекающие с: • оксалатно-кальциевой кристаллурией (85-90%). • фосфатной кристаллурией (3–10%). • уратной кристаллурией (5%). • цистиновой кристаллурией (3%). • смешанной (оксалатно/фосфатно-уратной) кристаллурией.
С учетом причин возникновения выделяют первичные и вторичные дисметаболические нефропатии у детей.
Первичные нефропатии – это наследственно обусловленные заболевания, имеющее прогрессирующее течение и рано приводящие к нефролитазу и хронической почечной недостаточности.
К группе вторичных нефропатий у детей относятся различные дисметаболические расстройства, протекающие с кристаллурией и развивающиеся на фоне поражения других органов.
Дисметаболическая нефропатия у детей – полиэтиологичный синдром, возникающий при участии множества факторов. Общими причинами могут выступать отравления и интоксикации, тяжелые физические нагрузки, длительный прием лекарственных веществ, монодефицитные диеты. Отмечено частое развитие дисметаболической нефропатии у детей, рожденных от беременности, протекавшей с поздним токсикозом и гипоксией плода, а также детей с нервно-артритическим диатезом. Первичные нефропатии могут быть обусловлены метаболическими нарушениями у родственников ребенка либо накопленными мутациями, вызывающими дисбаланс регуляторных клеточных механизмов у него самого. Кроме общих причин, в возникновении того или иного вида дисметаболической нефропатии у детей имеет значение воздействие частных факторов. Оксалатная дисметаболическая нефропатия у детей (оксалурия) патогенетически связана с нарушением обмена кальция и солей щавелевой кислоты (оксалатов). Определенную роль в ее развитии играет дефицит витаминов А, В6, Е, магния, калия; передозировка витамина D в процессе лечения рахита; повышенное поступление оксалатов с пищей. Оксалатная дисметаболическая нефропатия часто встречается у детей с болезнью Крона, энтеритом, колитом, хроническим панкреатитом, дискинезией желчевыводящих путей, сахарным диабетом, пиелонефритом. Уратная дисметаболическая нефропатия у детей характеризуется выделением с мочой и отложением в почках уратов — натриевой соли мочевой кислоты. Первичная (наследственная) уратурия чаще всего встречается у детей с синдромом Леша-Найхана. Вторичные нефропатии сопровождают течение эритремии, гемолитической анемии у детей, миеломной болезни, пиелонефрита. Возможно развитие уратной дисметаболической нефропатии у детей, получающих лечение цитостатиками, тиазидовыми диуретиками, салицилатами, циклоспорином А и тд.
Причинами фосфатурии могут выступать хроническая мочевая инфекция, первичный и вторичный гиперпаратиреоз, заболевания ЦНС.
Цистинурия развивается при системном нарушении обмена цистина – цистинозе, характеризующемся внутриклеточным и внеклеточным накоплением кристаллов цистина в интерстиции и канальцах почек, селезенке, печени, лимфоузлах, клетках крови, костном мозге, нервной и мышечной ткани. Вторичная цистиновая дисметаболическая нефропатия у детей обычно связана с пиелонефритом или тубулярным интерстициальным нефритом.
Признаки оксалатной дисметаболической нефропатии у ребенка могут манифестировать уже в период новорожденности, однако в большинстве случаев заболевание длительное время протекает латентно. В родословной детей с дисметаболической нефропатией отмечаются артропатии, подагра, спондилез, мочекаменная болезнь, желчнокаменная болезнь, сахарный диабет. Чаще всего кристаллурия обнаруживается у детей 5-7 лет случайно, при исследовании общего анализа мочи. Внимательные родители могут заметить, что на вид моча ребенка мутная, с осадком, нередко образует на стенках горшка трудно смываемый налет.
При дисметаболической нефропатии у детей отмечается склонность к аллергическим кожным реакциям, вегето-сосудистой дистонии, гипотонии, головным болям, артралгиям, ожирению.
Дети могут испытывать повышенную утомляемость, колющие боли в пояснице, частые и болезненные мочеиспускания, энурез, покраснение и зуд в области наружных половых органов, мышечную гипотонию, субфебрилитет, диспепсии, вздутие живота.
Кроме педиатра, в диагностике дисметаболической нефропатии у детей обязательно должен участвовать детский нефролог или детский уролог. Общий анализ мочи выявляет кристаллурию, протеинурию, гематурию, абактериальную лейкоцитурию, цилиндрурию. При биохимическом исследовании мочи определяется повышенная концентрация тех или иных солей (оксалатов, фосфатов, уратов и тд ). В комплексе лабораторной диагностики проводятся функциональные пробы мочи по Зимницкому, Аддису–Каковскому, Нечипоренко, определение рН мочи. При наслоении вторичной бактериальной инфекции необходимо бактериологическое исследование мочи на микрофлору. УЗИ почек и мочевого пузыря у детей с дисметаболической нефропатией может обнаруживать кристаллические включения, указывающие на наличие песка или конкрементов.
Дисметаболическую нефропатию у детей следует отличать от транзиторной кристаллурии, связанной с ОРВИ, обильным приемом некоторых продуктов.
К основным принципам лечения дисметаболической нефропатии у детей относятся: соблюдение рациональной диеты, нормализация обменных процессов, устранение условий для кристаллообразования и усиление выведения солей. При оксалатной дисметаболической нефропатии у детей из рациона исключаются мясные бульоны, шпинат, щавель, клюква, морковь, свекла, какао, шоколад; предпочтение отдается картофельно-капустной диете. Медикаментозная терапия проводится мембранотропными препаратами (витамин В6, А, диметилоксобутилфосфонилдиметил) и антиоксидантами (витамин Е). Диета при уратной дисметаболической нефропатии у детей не должна содержать продукты, богатые пуриновыми основаниями (почки, печень, мясные бульоны, фасоль, горох, какао и тд ). Основу рациона составляют молочные и растительные продукты. Для снижения синтеза мочевой кислоты назначается аллопуринол, никотинамид, фитосборы и тд. При фосфатной дисметаболической нефропатии у детей рекомендуется ограничение продуктов, богатых фосфором (сыров, печени, бобовых, курицы, шоколада). Необходимо подкисление мочи за счет употребления минеральных вод и лекарственных препаратов (аскорбиновой кислоты, настойки корня марены красильной). Лечение цистиноза включает диету с исключением из питания ребенка продуктов, богатых серосодержащими аминокислотами и метионином (рыбы, творога, яиц и тд ). Важно обязательное подщелачивание мочи с помощью цитратной смеси, раствора гидрокарбоната натрия, щелочных минеральных вод. С целью предупреждения кристаллизации цистина назначается прием пеницилламина.
При любом виде дисметаболической нефропатии у детей важна достаточная водная нагрузка, способствующая уменьшению концентрации солей в моче, соблюдение ребенком режима принудительного мочеиспускания (через каждые 1,5-2 ч). В качестве альтернативной коррекции метаболических процессов может проводиться гомеопатическое лечение под контролем детского гомеопата.
При соблюдении диеты и лекарственной терапии прогноз дисметаболической нефропатии у детей благоприятен: происходит стойкая нормализация биохимических показателей в моче.
В случае несоблюдения общего и терапевтического режима естественным исходом нефропатии является пиелонефрит и мочекаменная болезнь.
При цистинозе больные, как правило, нуждаются в трансплантации почки, однако выпадение кристаллов цистина со временем развивается и в трансплантате, приводя к гибели детей в возрасте 15–19 лет.
Диспансерное наблюдение детей с дисметаболической нефропатией проводится педиатром и детским нефрологом. Профилактика дисметаболической нефропатии у детей требует соблюдения детьми питьевого режима, исключение действия предрасполагающих факторов, лечение сопутствующей патологии, обследование детей из групп риска.
42a96bb5c8a2acfb07fc866444b97bf1Модератор контента: Васин А.С.
Источник: https://kiberis.ru/?p=32685
Нарушения минерального обмена в почках (дисметаболические нефропатии)
Дисметаболические нефропатии (наршения минерального обмена почек — НМО) представляют собой группу заболеваний, характеризующихся поражением почек вследствие нарушения обмена веществ и приводящим к развитию мочекаменной болезни (МКБ), воспалению почек (пиелонефрит), которые могут осложниться хронической почечной недостаточностью (ХПН).
В зависимости от причины развития выделяют первичные и вторичные НМО.
Первичные нарушения представляют собой наследственно обусловленные формы заболеваний, характеризующихся прогрессирующим течением, ранним развитием мочекаменной болезни (МКБ) и хронической почечной недостаточности (ХПН). Первичные дисметаболические нефропатии встречаются редко и начало клинических проявлений развивается уже в детском возрасте.
Вторичные дисметаболические нефропатии могут быть связаны с повышенным поступлением определенных веществ в организм, нарушением их метаболизма в связи с поражением других органов и систем (например, желудочно-кишечного тракта), применением ряда лекарственных средств и др.
Подавляющее большинство (от 70 до 90%) дисметаболических нефропатий связаны с нарушением обмена кальция, при этом около 85–90% из них обусловлены избытком солей щавелевой кислоты в виде оксалата кальция — оксалатов, 3–10% — перегрузкой фосфатами (фосфаты кальция), существуют смешанный вариант нарушений – оксалатно/фосфатно-уратные.
Оскалатно-кальциевая нефропатия
Оксалатно-кальциевая нефропатия наиболее часто встречается в детском возрасте. Ее возникновение может быть связано с нарушением обмена кальция или оксалатов (солей щавелевой кислоты).
Причины образования оксалатов:
- повышенное поступление оксалатов с пищей
- заболевания кишечника – воспалительные заболевания кишечника (болезнь Крона, язвенный колит), кишечные анастомозы при проведении оперативных вмешательств на кишечнике
- повышенная выработка оксалатов самим организмом
Оксалатная нефропатия представляет собой многофакторный патологический процесс. Наследственная предрасположенность к развитию оксалатной нефропатии встречается в 70–75%. Помимо генетических, большую роль играют такие внешние факторы, как: питание, стресс, экологические проблемы и др.
Первые проявления болезни могут развиться в любом возрасте, даже в период новорожденности.
Чаще всего они выявляются в 5–7 лет в виде обнаружения кристаллов оксалатов, небольшим содержанием белка, лейкоцитов и эритроцитов в общем анализе мочи. Характерно повышение удельной плотности мочи.
Заболевание обостряется в период полового созревания в возрасте 10–14 лет, что, по-видимому, связано с гормональной перестройкой.
Прогрессирование оксалатной нефропатии может привести к формированию мочекаменной болезни, развитию воспаления почек — пиелонефриту при наслоении бактериальной инфекции.
Фосфатная нефропатия
Фосфатная нефропатия встречается при заболеваниях, сопровождающихся нарушением фосфорного и кальциевого обмена. Основная причина фосфатурии – хроническая инфекция мочевой системы. Часто фосфатно-кальциевая нефропатия сопровождает оксалатно-кальциевую, но при этом выражена в меньшей степени.
Уратная нефропатия (нарушения обмена мочевой кислоты)
Эта группа обменных нарушений наиболее часто встречается у взрослых. Первичные уратные нефропатииобусловлены наследственными нарушениями обмена мочевой кислоты. Вторичные возникают как осложнениядругих заболеваний (болезней крови и др.
), являются следствием применения некоторых препаратов (тиазидовых диуретиков, цитостатиков, салицилатов, циклоспорина А и др.) или нарушения функции канальцев почек и физико-химических свойств мочи (при воспалении почек, например).
Кристаллы уратов откладываются в ткани почек – это приводит к развитию воспаления и снижению почечных функций.
Первые признаки заболевания могут выявляться в раннем возрасте, хотя в большинстве случаев наблюдается длительное скрытое течение процесса.
Цистиновая нефропатия
Цистин является продуктом обмена аминокислоты метионина. Можно выделить две основные причины повышения концентрации цистина в моче:
- избыточное накопление цистина в клетках почки
- нарушение обратного всасывания цистина в почечных канальцах.
Накопление цистина в клетках происходит в результате генетического дефекта фермента цистинредуктазы. Это нарушение обмена носит системный характер и называется цистинозом.
Внутриклеточное и внеклеточное накопление кристаллов цистина выявляется не только в канальцах и интерстиции почки, но и в печени, селезенке, лимфоузлах, костном мозге, клетках периферической крови, нервной и мышечной ткани, других органах.
Нарушение обратного всасывания цистина в канальцах почек наблюдается вследствие генетически обусловленного дефекта транспорта через клеточную стенку для аминокислот – цистина, аргинина, лизина и орнитина.
По мере прогрессирования заболевания определяются признаки мочекаменной болезни, а при присоединении инфекции – воспаление почек.
Симптомы НМО
НМО почек, как правило, клинически течет бессимптомно до формирования мочекаменной болезни или пиелонефрита, но в ряде случаев могут проявляться следующими симптомами:
- дискомфорт при мочеиспускании
- учащенное мочеиспускание
- ноющая боль или дискомфорт, локализующиеся преимущественно в поясничной области или животе
- приступообразная («почечная колика») или постоянная боль, отдающая в. подвздошную или паховую область, на внутреннюю поверхность бедра, в половые органы
- боль над лоном может развиваться при отложении солей или наличии камней в мочевом пузыре
Диагностика НМО
Необходимое комплексное обследование включает лабораторные и инструментальные методы.
Лабораторная диагностика
- Общий анализ мочи, в котором выявляются кристаллы солей той или иной кислоты. Однако данное исследование не позволяет с полной уверенностью утверждать о присутствии дисметаболической нефропатии.
Выявление кристаллов солей только в общих анализах мочи не является основанием для постановки диагноза дисметаболической нефропатии. Следует иметь в виду, что выделение кристаллов с мочой часто бывает преходящим и оказывается не связанным с нарушением обмена веществ.
Поэтому для уточнения диагноза прибегают ко второму этапу исследования – проведению биохимического исследования мочи.
- Биохимический анализ мочи позволяет оценить концентрации тех или иных солей в порции мочи.
Метод является более точным и чувствительным для определения количественного уровня оксалатов, фосфатов, уратов и других кристаллов солей.
- АКОСМ — определение антикристаллобразующей способности мочи. Метод достаточно сложный, проводится не в каждом лечебном заведении.
- Ряд тестов на перекиси в моче и кальцифилаксию. Данная методика позволяет выявить нарушения кальциевого обмена и оценить степень активности перекисного окисления мембран клеток почечной ткани, что является важным звеном в процессах развития дисметаболических нефропатий.
Инструментальная диагностика
УЗИ органов брюшной полости. Изменения, выявляемые при УЗИ почек, как правило, мало специфичны. Возможно выявление в почке микролитов или «песка» (включений). УЗИ почек, как правило, является неспецифичным методом диагностики, однако в ряде случаев позволяет отследить формирование мелких камней и, таким образом, зафиксировать время возникновения мочекаменной болезни.
Лечение
Рекомендации по питанию являются основой терапии как в детском, так и во взрослом состоянии.
| Вид нефропатии | Запрещенные продукты |
| Оксалатная нефропатия | Мясные блюда, щавель, шпинат, клюква, свекла, морковь, какао, шоколад |
| Уратная нефропатия | Печень, почки, мясные бульоны, горох, фасоль, орехи, какао, алкогольные напитки |
| Фосфатная нефропатия | Сыр, печень, икра, курица, бобовые, шоколад |
| Цистиновая нефропатия | Творог, рыба, яйца, мясо |
Лечение оксалатной нефропатии
Диета
- при лечении больных с оксалатной нефропатией назначается картофельно-капустная диета, при которой снижается поступление оксалатов с пищей и нагрузка на почки
- необходимо исключить холодец, крепкие мясные бульоны, щавель, шпинат, клюкву, свеклу, морковь, какао, шоколад
- рекомендуется ввести в рацион курагу, чернослив, груши
- из минеральных вод используются такие, как славяновская и смирновская, по 3–5 мл/кг/сут. в 3 приема курсом 1 месяц 2–3 раза в год
Лекарственная терапия включает мембранотропные препараты и антиоксиданты. Лечение должно быть длительным. Применяются витамины группы В, А, Е. Назначаются специальные препараты при кристаллурии. Помимо этого, назначается окись магния, особенно при повышенном содержании оксалатов.
Лечение уратной нефропатии
Диета
- при лечении уратной нефропатии диета предусматривает исключение богатых пуриновыми основаниями продуктов (печени, почек, мясных бульонов, гороха, фасоли, орехов, какао и др.)
- преимущество должно отдаваться продуктам молочного и растительного происхождения
- важным условием успешной терапии является достаточное употребление жидкости – от 1 до 2 л в сутки. Предпочтение следует отдавать слабощелочным и слабоминерализованным водам, отварам трав (хвощ полевой, укроп, лист березы, брусничный лист, клевер, спорыш и др.), отвару овса
Для поддержания оптимальной кислотности мочи можно использовать цитратные смеси. При уратной нефропатии важно уменьшить концентрацию мочевой кислоты. Для этого используются средства, снижающие синтез мочевой кислоты.
Лечение фосфатной нефропатии
Назначается диета с ограничением продуктов, богатых фосфором (сыр, печень, икра, курица, бобовые, шоколад и др.).
Лечение при фосфатной нефропатии должно быть направлено на подкисление мочи (минеральные воды – нарзан, арзни, дзау-суар и др.; препараты – цистенал, аскорбиновая кислота, метионин).
При любой степени тяжести заболевания необходимо незамедлительно обратиться к врачу нефрологу или урологу за помощью, так как длительно текущие, в целом обратимые, нарушения обмена при отсутствии лечения могут привести к развитию мочекаменной болезни с последующим оперативным вмешательством и хронической почечной недостаточности. Самолечение не допустимо!
Все виды лекарственной терапии должен назначать и обязательно контролировать врач нефролог или уролог, так как:
- эти лекарства имеют серьезные побочные эффекты на другие органы и системы
- у части пациентов отмечается изначальная невосприимчивость или постепенно развивается устойчивость к препаратам
На первом этапе лечения составляется план лечения. Лечение любой дисметаболической нефропатии можно свести к четырем основным принципам:
- нормализация образа жизни
- правильный питьевой режим
- диета
- специфические методы терапии
Прием большого количества жидкости является универсальным способом лечения любой дисметаболической нефропатии, так как способствует уменьшению концентрации растворимых веществ в моче.
Одной из целей лечения является увеличение ночного объема мочеиспускания, что достигается приемом жидкости перед сном. Предпочтение следует отдавать простой или минеральной воде.
- Диета позволяет в значительной степени снизить солевую нагрузку на почки.
- Специфическая терапия должна быть направлена на предупреждение конкретного кристаллообразования, выведение солей, нормализацию обменных процессов.
- На втором этапе терапии производится оценка эффективности диеты, проводятся контрольные УЗ-исследования и анализы.
Третий этап лечения осуществляется после достижения стойкой ремиссии. Он представляет собой схему постепенного снижения доз назначенных препаратов до поддерживающих или полной их отмены с сохранением диетических рекомендаций.
Даже после достижения долгожданной ремиссии пациенту рекомендуется быть внимательным к себе и регулярно наблюдаться у врача нефролога или уролога, так как высок риск рецидива заболеваний.
Практически всем пациентам необходимо принимать рекомендованные врачом средства противорецидивной терапии или придерживаться ранее разработанной диеты для предотвращения формирования или прогрессирования МКБ, воспаления почек.
Прогноз
Прогноз при дисметаболической нефропатии в целом благоприятен. В большинстве случаев при соответствующем режиме, диете и лекарственной терапии удается добиться стойкой нормализации соответствующих показателей в моче. В отсутствие лечения или при его неэффективности наиболее естественным исходом дисметаболической нефропатии является мочекаменная болезнь и воспаление почек.
Самым частым осложнением дисметаболической нефропатии является развитие инфекции мочевой системы, в первую очередь пиелонефрита.
Если вы обнаружили у себя какие-либо из перечисленных выше симптомов (нарушение мочеотделения, изменения свойств мочи, боли), необходимо в ближайшее время обратиться к врачу за помощью.
Помните, что очень важно начать лечение на ранних стадиях болезни, так как НМО в почках является преимущественно обратимым состоянием, а в случае отсутвтия лечения итогом является развитие мочекаменной болезни, пиелонефрита.
Рекомендации
Для профилактики развития заболевания, а так же рецидива, необходимо придерживаться правильного, сбалансированного и регулярного питания – избегать острой пищи, маринадов и пр. В период обострения пациентам рекомендуется щадящая диета, соответствующая требованиям биохимического вида нефропатии (оксалатная, уратная и пр.).
С целью профилактики рецидивов всем пациентам рекомендуется один раз в квартал консультация врача нефролога или уролога для необходимой коррекции медикаментозной терапии и пищевых рекомендаций.
Пациенты, длительно страдающие НМО в почках, относятся к группе повышенного риска по МКБ. Поэтому в период ремиссии им необходимо ежегодно проходить по назначению врача контрольные обследования (общий анализ мочи, биохимия мочи, УЗИ почек, мочеточников, мочевого пузыря) мочевыводящей системы.
Часто задаваемые вопросы
Излечимы ли НМО?
НМО часто обусловлено наследственными нарушениями обмена, что требует постоянного соблюдения как минимум диетических рекомендаций.
Из-за чего возникает заболевание?
НМО может быть связано с наследственной предрасположенностью, а также с заболеваниями внутренних органов (желудочно-кишечные проблемы, заболевания крови и пр.), применением определенных групп лекарственных препаратов (мочегонные средства, цитостатики и пр.).
Является ли заболевание противопоказанием к беременности?
Само НМО в почках требует наблюдения весь период беременности с соблюдением диетических рекомендаций.
При развитии МКБ, пиелонефрита и их осложнений в виде ХПН, возможность беременности и ее сохранения зависит от обострения процесса и стадии осложнений и решается в каждом конкретном случае.
Может ли заболевание почек проявляться снижением потенции?
Непосредственно НМО конечно не влияет на потенцию, но в случае развития осложнений МКБ, воспаления почек или развития ХПН снижение потенции может появиться как реакция на хроническое заболевание.
Увеличивается ли риск заболеть, если близкий родственник страдает данным заболеванием?
Да, существует группа первичных обменных нефропатий (НМО в почках), имеющая наследственную предрасположенность.
Источник: https://expert-clinica.ru/diseases/dismetabolicheskie-nefropatii

 Дисметаболическая нефропатия у детей
Дисметаболическая нефропатия у детей