Во многих странах мира1 перитонеальный диализ является признанным методом, с которого начинают лечение терминальной стадии хронической болезни почек.
1.
NHS-NICE,2011; The National Institute for Health and Clinical Excellence (NICE) guideline for PD states that PD should be considered the first choice of treatment modality for patients with residual renal function and for adults without significant associated comorbidities 142; Клинические рекомендации «Лечение пациентов с хронической болезнью почек 5 стадии методом перитонеального диализа», Москва 2016).
Основной отличительной особенностью перитонеального диализа является то, что он проводится в домашних условиях. Домашнее лечение возможно, потому что, Вы без труда сможете самостоятельно или с помощью родственников провести все необходимые Вам процедуры.
А как же врачебное наблюдение, подумаете Вы, разве можно получать диализ без наблюдения врача или медицинской сестры? Не волнуйтесь! Регулярно, примерно 1 раз в месяц, Вам будет необходимо посещать диализный центр для периодических медицинских осмотров.
Кроме того, перед тем, как выпустить Вас в «свободное плавание», опытный медицинский персонал проведёт все необходимое обучение для того, чтобы Вы чувствовали себя уверенно и правильно провели диализ дома.
Что такое перитонеальный диализ?
А теперь поговорим, о том, как работает перитонеальный диализ. Чтобы очистить кровь от токсинов при помощи перитонеального диализа используют специальные растворы. Однако главным “ инструментом”, который необходим для диализа является брюшина или, как ее называют врачи, перитонеальная мембрана.
Это тонкая внутренняя оболочка, которая изнутри выстилает брюшную полость. Брюшина и является фильтром, который очищает кровь от токсинов и удаляет избыток жидкости. Теперь понятно, что перитонеальный диализ очень похож на ежедневную работу почек.
При перитонеальном диализе очищение крови и удаление лишней жидкости происходит ежедневно внутри вашего тела — так же, как это делают почки.
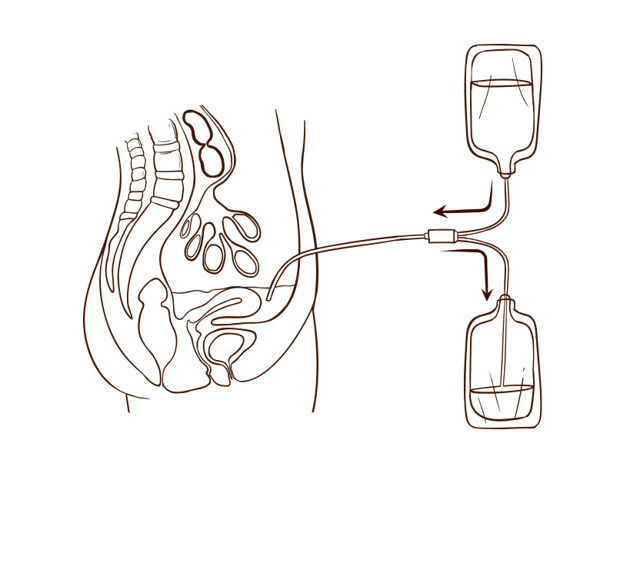
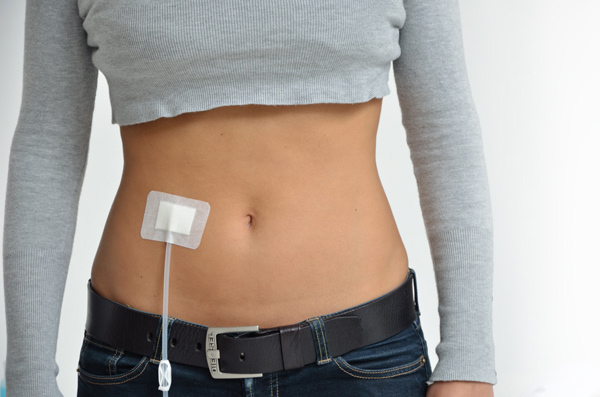
Чтобы диализный раствор поступал в брюшную полость и контактировал с перитонеальной мембраной для очищения крови, в брюшную полость помещают мягкую и гибкую трубочку — специальный перитонеальный катетер. Катетер устанавливают в больнице, для этого хирург проводит несложную хирургическую операцию.
Установка катетера для перитонеального диализа занимает около 15-30 минут и проводится в операционной под общим обезболиванием или местной анестезией. Перитонеальный катетер устанавливают, как правило, чуть ниже пупка и несколько сбоку от него.
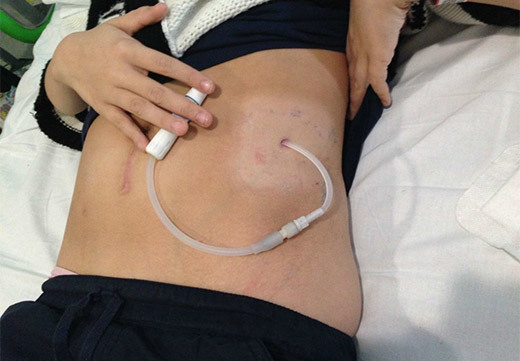
Место, где катетер выходит из брюшной полости, называется местом выхода катетера. Катетер необходимо содержать в чистоте и сухости во избежание инфицирования и всегда обращаться с ним очень бережно и аккуратно, чтобы не повредить.
Точное место установки катетера определяет врач с учетом того, чтобы катетер было удобно прикрывать одеждой, и чтобы он не мешал в повседневной жизни.
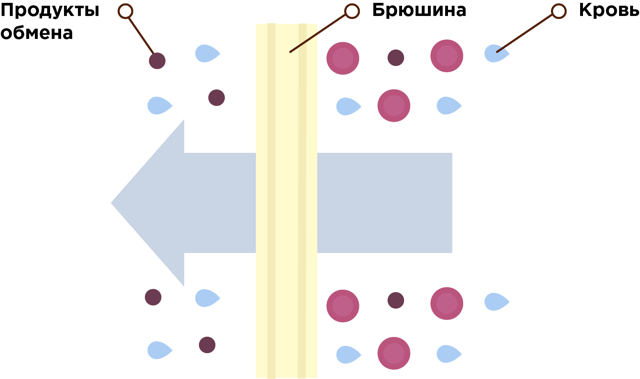
После того, как диализный раствор через катетер попадает в брюшную полость, находящиеся в крови токсины и излишек жидкости перемещаются в диализный раствор через перитонеальную мембрану, как через фильтр.
Процесс очищения похож на заваривание чая из пакетика в кружке с горячей водой.
Через стенку чайного пакета, как через брюшину в воду попадают мелкие частицы заварки – также, как токсины из крови в диализный раствор.
Токсины (продукты обмена веществ) имеют маленькие размеры, поэтому они переходят из крови сквозь крошечные отверстия – поры в брюшине и попадают в диализный раствор. Частицы токсических веществ перемещаются из крови, где их концентрация выше, в диализный раствор, где их концентрация намного ниже, посредством диффузии и осмоса.
Растворы для перитонеального диализа помогают организму удалять избыток жидкости, поддерживать баланс питательных веществ и нормализуют кислотно-щелочной баланс крови. Отработанный диализный раствор сливается через перитонеальный катетер из брюшной полости наружу в отдельный дренажный пакет.
Мы уже говорили о том, что перитонеальный диализ проводится ежедневно в домашних условиях – самостоятельно или при помощи кого-то из членов семьи. И здесь очень важным является ваше обучение.
К самостоятельным процедурам обмена Вы сможете приступить, когда и Вы, и медицинский специалист, проводивший обучение, будете твердо уверены, что все этапы перитонеального диализа освоены в полной мере, и Вы можете их выполнить правильно.
Кроме того, Вы будете продолжать посещать своего нефролога и находиться под его наблюдением.
Перитонеальный диализ может проводиться двумя способами:
Вручную – этот вид перитонеального диализа называется Постоянный амбулаторный перитонеальный диализ
Во время процедуры постоянного амбулаторного перитонеального диализа пациенты находятся дома. Им не нужно приезжать в диализный центр для лечения. Между процедурами можно заниматься обычными делами и свободно передвигаться вне дома.
Поступление диализного раствора в брюшную полость происходит за счет силы тяжести.
Необходимо проводить обмен диализного раствора (введение и выведение (дренирование)) раствора из брюшной полости) 4 раза в день, примерно по 30 минут каждый раз.
Диализный раствор находится в запечатанных пластиковых пакетах, которые подсоединяются к перитонеальному катетеру с помощью трубок и зажимов.
Время для обмена диализирующего раствора пациент выбирает сам. Можно придерживаться, например, такого расписания:
- 1-й обмен – перед завтраком;
- 2-й обмен – перед обедом;
- 3-й обмен – перед ужином;
- 4-й обмен – перед сном.
В ходе процедуры замены диализного раствора можно смотреть телевизор, читать книгу, общаться по телефону. В период между процедурами активность ничем не ограничена: можно заниматься привычными делами, в том числе делать разрешенные физические упражнения.
С помощью аппарата – такой вид перитонеального диализа имеет название Автоматизированный перитонеальный диализ
Для обмена диализного раствора при проведении автоматизированного перитонеального диализа используется специальный аппарат для перитонеального диализа, который называется циклер.
Лечение проводится дома в ночное время, в течение 8-10 часов пока вы спите. В течение дня вы можете заниматься обычными повседневными делами и жить нормальной жизнью.
При этом весь день свободен от проведения процедур обмена диализного раствора.
В каком случае это вид перитонеального диализа может быть наиболее оптимальным для Вас? В первую очередь, если Вы учитесь или работаете и вынуждены или не хотите оставлять трудовую деятельность.
Автоматический перитонеальный диализ нужно особенно рассмотреть молодым людям, поскольку именно этот вид диализа позволит оставаться активными и максимально сохранить привычный образ жизни.
В жизни всякое бывает, и кто-то из пациентов не хочет, чтобы окружающие знали о его заболевании, автоматизированный перитонеальный диализ позволит не привлекать внимание к вашей болезни и сохранить конфиденциальность лечения.
А как же командировки, отпуск, да и просто дача в выходные дни? И здесь Вы можете быть уверенным, что такая возможность у Вас полностью сохраниться: циклер — это аппарат размером с небольшой чемоданчик, он легко умещается как в спальне, так и в багажнике автомобиля, а при дальних путешествиях, его можно взять с собой в поезд или самолет.
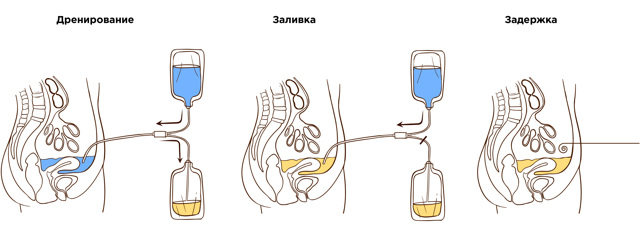
Этапы постоянного амбулаторного перитонеального диализа
Дренирование (Слив):
Использованный “старый” диализный раствор сливается из брюшной полости через катетер в отдельный дренажный пакет. Использованный раствор содержит продукты обмена и лишнюю жидкость.
Заливка:
Когда брюшная полость полностью освобождается от старого диализного раствора в нее заливается свежий диализный раствор.
Задержка:
После заполнения брюшной полости раствором, система для перитонеального диализа – пакеты и магистрали, отсоединяется от катетера и переходной трубки, после чего переходная трубка герметично закрывается специальным колпачком.
Наружная часть катетера и переходная трубка надежно крепятся к коже живота, поэтому в промежутках между процедурами вы можете свободно передвигаться. Диализ происходит в то время, пока раствор находится в брюшной полости.
В это время путем осмоса и диффузии в диализный раствор переходят продукты обмена и излишек жидкости, а вы можете заниматься обычными повседневными делами или продолжать трудовую деятельность.
Источник: http://nadialize.ru/peritonealnyy-dializ/
Что такое перитонеальный диализ: виды, особенности и показания к применению
Перитонеальный диализ – это очищение организма путем циркуляции жидкости в брюшной полости пациента. Альтернативный метод для пациентов, желающих проходить лечение в амбулаторных условиях.
Что такое и особенности процедуры
Диализ – специфическая процедура, задачей которой является очищение крови пациента, страдающего от почечной недостаточности или сильного отравления организма конечными продуктами метаболизма.
В отличие от гемодиализа, который проводится через аппарат «искусственная почка», при перитонеальном — роль «фильтра» выполняет человеческая брюшина. Тончайшая оболочка, окутывающая органы и внутренние стенки брюшной полости, способная пропускать воду, разнообразные вещества с высокой проницаемостью.
Процедура — альтернатива для больных, которым гемодиализ противопоказан. Мероприятие используется для лечения маленьких детей.
Основное достоинство состоит в удобстве для пациентов. Человек на очистке ведет полноценную жизнь – работает, учится, совершает поездки.
Виды перитонеального диализа
Различают 2 разновидности диализа – острая и хроническая. Проведение первой заключается в кратковременном использовании.
Назначается пациентам с отсутствием патологических заболеваний почек, а целесообразность очищения возникла в результате интоксикации организма. Процедуру проводят несколько раз, после назначается курс медикаментозной терапии.
Вторая показана пациентам с хронической почечной недостаточностью. Орган не справляется с прямой задачей, вынуждая обращаться к искусственному очищению организма.
Диализ классифицируют по методу влияния. Различают ручные и автоматические методы очистки:
- Автоматический (АПД) проводится с помощью аппарата очищения «Циклер». Машина просчитывает количество введенного и выведенного раствора, необходимого для полноценного функционирования организма. Метод примечателен тем, что процесс очистки происходит ночью, пока пациент спит. Днем человек может заниматься привычными делами, не ощущая привязанности к сеансам диализа.
- Постоянный амбулаторный (ПАПД) – заключается в частом введении диализного раствора. В день проводится 3 — 5 сеансов очищения. В брюшину вводят 2 литра жидкости, где она находится от 4 до 12 часов. Каждое введение и выведение занимает у человека в среднем 30 минут. Остальное время пациент может заниматься привычными делами.
- Ночной циклерный (НЦПД) основан на использовании аппарата автономной очистки. В отличие от АПД, процесс диализа не длится всю ночь.
- Прерывистый или интермиттирующий диализ (ППД или ИПД) предполагает ручное введение нагретого до 37°С раствора. Введение занимает 15 минут. Жидкость остается в брюшной полости на протяжении 40 минут, после сливается. Процедура длится 24–48 часов. Метод применяется для пациентов с острой почечной недостаточностью.
Способ проведения процедуры подбирается индивидуально в отношении пациента. Учитывается возраст больного, образ жизни, физиологические особенности.
Показания и противопоказания
Манипуляция назначается врачом после оценки состояния пациента. Показанием к проведению процедуры:
- отсутствие адекватного доступа к сосудистой системе (гипотония, ангиопатия, вызванная диабетом, у маленьких детей);
- сердечно-сосудистые патологии (проведение гемодиализа может спровоцировать опасные осложнения);
- нарушения свертывания крови;
- аллергическая реакция на синтетические материалы (служащие для изготовления фильтра аппарата);
- невозможность проведения гемодиализа по причине отказа пациента.
Перитонеальная методика очищения организма от скопившихся токсинов — альтернатива процедуре на аппарате «искусственная почка». Данный метод, как и гемодиализ имеет существенное количество противопоказаний.
Противопоказана подобная методика при:
- Ожирении. Методом исследований определяется нутритивный статус и реакцию на перитонеальный диализ, когда очистительные способности брюшины ставятся под сомнение. Нутритивный статус показывает соотношение между жировой и мышечной массой тела. Ограничения распространяются на случаи, когда установлена низкая проницаемость брюшины.
- Спайках в брюшном пространстве, увеличениях размера внутренних органов, ограничивающих площадь брюшины.
- Дренажах в тканях полости или интраперитонеальных органов, диализ не проводится.
- Воспалительных процессах и гнойных выделениях в области живота пациента.
- Психических заболеваниях.
Как проходит процедура
Процедура не представляет сложности в проведении, но требует определенных навыков и соблюдения правил.
Перед началом лечения в брюшную полость пациента внедряют катетер. Манипуляция проводится врачом в медицинском учреждении с соблюдением санитарных норм под общим или местным наркозом. После установки катетера до начала лечения должно пройти минимум 14 дней.
В манипуляции используют магистральные силиконовые или полиуретановые трубки, стерильные пакеты – контейнеры для жидкостей, стерильные перчатки, маска, антисептическое средство, штатив для диализного раствора. Если речь идет об автоматическом методе очищения, необходим аппарат для циклического ввода–вывода жидкости.
Руки и магистральные трубки обрабатываются антисептиком. Важно придерживаться правил гигиены если процедура проводиться в домашних условиях.
Трубки соединяются с пакетами. Пакет с диализным раствором помещается на штатив, на высоту 1,5 метра. Для диализа используется глюкоза, иногда добавляют дополнительные составляющие – кальций или аминокислоты. После подсоединения трубки к катетеру начинается вливание раствора – около 2 литров (для ребенка количество меньше).
Процесс занимает 15–20 минут. После раствор остается в брюшной полости на определенный промежуток времени. Точные данные зависят от вида очищения и в какой период суток совершается мероприятия. По окончании очистки через брюшину краник катетера перекрывается, подсоединяется трубка с пустым пакетом для выведения жидкости.
Автоматический метод отличается тем, что магистрали проходят через аппарат, регулирующий циклы ввода – вывода жидкостей. Используют такую машину для ночного диализа. Устройство портативно, что позволяет использовать во время переездов.
Первый курс перитонеального диализа происходит в больнице. Обучение пациента/человека, который обслуживает больного, длится 2 недели. По окончании курсов, лечение допускается проводить в домашних условиях. Пациент регулярно сдает на анализ кровь и выведенную жидкость.
Загрузка …
Какую группу инвалидности дают при перитонеальном диализе
Группа инвалидности присваивается пациентам, страдающим хронической почечной недостаточностью (ХПН) в зависимости от степени поражения организма и физических возможностей.
На ранних этапах развития почечной недостаточности человек способен вести полноценную жизнь, корректируя состояние приемом медикаментов. Диализ не назначается.
Если состояние человека требует проведения подобной терапии, присваивается статус инвалида. Вторую группу инвалидности присваивают, если заболевание протекает в хронической форме. Выражено нарушение работы органов, но нет динамического регресса. Человек занимается трудовой деятельностью с существенными ограничениями.
Первая группа присваивается людям, пребывающим на хроническом диализе. У пациентов наблюдается поражение органов и систем. Пациенты-инвалиды требуют постоянного ухода, не ведут трудовую деятельность.
Возможные осложнения
Диализ – процедура, которая способна спровоцировать осложнения. Опасное последствие — перитонит – острый воспалительный процесс в брюшине.
Его развитию предшествует заражение возбудителями инфекций – бактериями, грибами. Заражение происходит при несоблюдении санитарных норм во время эксплуатации принадлежностей для диализа.
Перитонит является показанием к отмене перитонеального диализа, может привести к смерти пациента.
Встречаются другие осложнения:
- кровотечения;
- гипергликемия;
- лактат-ацидоз;
- гипер и гипонатриемия;
- инфекционные поражения участка пункции;
- паховая или пупочная грыжа;
- некроз тканей.
Любые отклонения от нормы во время проведения процедуры требуют немедленного обращения к доктору. Самостоятельно корректировать лечение нецелесообразно и опасно для жизни больного.
Данный метод при нарушении работы почек считается оптимальным лечением. Человек при программе терапии не чувствует себя «привязанным» к больнице. Пациенты ведут обычную жизнь, придерживаясь рекомендаций врача.
Статья была одобрена редакцией
Источник: https://toxikos.ru/ochishhenie-organizma/krov/peritonealnyj-dializ
Как проводится перитонеальный диализ, какие могут быть осложнения?
Существуют разные способы искусственного очищения крови от токсинов. Один из них – перитонеальный диализ. Основывается процесс на фильтрационных возможностях брюшины – оболочки, защищающей органы брюшной полости. Она становится своеобразным фильтром, прорабатывающим токсичный диализат и оставляющим только необходимую для организма жидкость.
Специфика процесса
Суть перитонеального диализа заключается в пропуске диализирующего раствора сквозь физиологическую мембрану. В брюшную полость заливается специальная жидкость, которая очищается оболочкой брюшины. Использованный диализат сливается. Одно из преимуществ метода – возможность использовать его даже для лечения маленьких деток, гемодиализ которым обычно не проводится.
У мембраны есть три типа пор, каждая из которой обладает своими фильтрационными особенностями. Малые пропускают обычную воду, средние – водорастворимые соединения и вещества, у которых молекулярная масса незначительна. Через крупные очищаются жидкости с высокой массой.
Для больного притонеальный диализ достаточно комфортен. Во время использования диализата человек может заниматься привычными делами и вести полноценную жизнь. Главные его задачи – регулярно ходить в диализный центр, чтобы вовремя сдавать анализы, а также соблюдать строгую диету. Существует также возможность очищать кровь в домашних условиях, без посещения стационара.
Разновидности диализа
Медики предлагают два типа перитонеального диализа: автоматизированный и мануальный. Оптимальный вариант зависеть будет от предпочтений больного, образа его жизни и медицинских показаний.
Техники выполнения процедур разные, но в обоих случаях необходима установка катетера. Он может быть пористым полиуретановым или силиконовым, длина составляет порядка 30 сантиметров. С помощью дакроновой манжеты, которая является фиксатором, трубка катетера закрепляется в подкожно-жировой клетчатке. Процедура достаточно болезненная, поэтому требуется анестезия – общая или местная.
Чтобы обеспечить надежное крепление катетера необходимо время. Первый перитонеальный диализ проводится через 2-3 недели после вшивания трубки. Этого времени хватит для того, чтобы манжета проросла соединительной тканью.
Мануальный
Мануальный диализ еще называется непрерывным лабораторным. Фильтрация диализата проводится несколько раз на протяжении всего дня – чистый раствор вливается в брюшину и сливается через несколько часов. Процедура проводится в больнице или дома. Время может быть скорректировано по желанию пациента.
Аппаратной техники этот перитонеальный диализ не требует. Используется только проводная магистраль и контейнеры. В один заливается чистый диализат, в другой сливается уже отфильтрованный раствор. Применяется для очищения глюкоза с дополнительными компонентами (например, кальцием).
Процесс фильтрации крови происходит в самой брюшной полости. Через трубку-катетер вводится приблизительно два литра диализата, занимает это приблизительно пятнадцать минут. Конец катетера закупоривается.
Носить в себе жидкость пациенту необходимо не менее 4-6 часов. После использованная жидкость спускается, катетер снова наполняется чистым раствором.
В течение суток проводится 3-5 диализов, между которыми человек может заниматься привычными делами.
Автоматизированный
При автоматизированном процессе процедура очищения крови занимает 8-12 часов и проводится преимущественно в ночное время. Используется для нее циклер – специальный препарат, который полностью управляет процессом. Утром он отключается.
Циклер выглядит как небольшой стандартный чемодан на колесах. Он может перевозиться. Предварительно пациенту следует пройти курс обучения по эксплуатации препарата. Вечером он подключается к катетеру и самостоятельно рассчитывает оптимальную порцию раствора и производит обмен жидкостей. Перед отключением аппарата в брюшную полость вливается дневная порция диализата, который сливается ночью.
Диализ у маленьких детей
Перинатальный диализ может проводиться даже маленьким детям. Длительность процесса и количество необходимого диализата рассчитываются индивидуально, в зависимости от возраста и роста малыша. Стандартный объем раствора – от 10 до 40 мл на килограмм веса.
Время обмена (заливки и слива) жидкости дли перитонеального диализа составляет всего пять минут. Цикл очистки продолжается всего 1-2 часа. Несколько раз в сутки проводятся необходимые замеры: контролируется масса тела, давление, параметры пульса и дыхание, баланс жидкости в организме.
Показания
Использование перинатального диализа рекомендуется людям с тяжелой почечной недостаточностью. Если болезнь перешла в тяжелую термальную стадию, и орган не может выполнять свою работу, организм постоянно испытывает интоксикацию. Процедуры типа гемодиализа остаются единственным способом продлить жизнь и улучшить ее качество.
Процедуры по очистке крови необходимы также при повышенных показателях калия и магния в почках, нарушении деятельности органа, отравлении организма. Ставка именно на перитонеальный диализ делается при:
- нарушениях в процессах свертываемости крови;
- нежелании находиться в стационаре;
- непереносимости искусственных систем фильтрации;
- невозможности обеспечить доступ к сосудам.
Также к показаниям относятся тяжелые сердечно-сосудистые заболевания: стандартный гемодиализ создает дополнительную нагрузку на сердце, что может привести к осложнениям, опасным для жизни пациента.
Показан такой диализ и при экзогенных отравления. Он может быть самостоятельным методом детоксикации или дополнением к другим способам, если доза яда представляет серьезную угрозу, а консервативной терапии для спасения жизни недостаточно.
Противопоказания
Перитонеальный диализ считается достаточно щадящим процессом, если сравнивать его со стандартным гемодиализом. Несмотря на это существуют определенные противопоказания. Большая их часть касается болезней, затрагивающих органы брюшной полости.
Список запретов включает:
- выраженную сердечную недостаточность;
- спайки;
- гнойные воспаления;
- лишний вес;
- психические болезни;
- травмы живота и органов;
- увеличенные органы;
- дренажи в животе.
Также у некоторых пациентов могут наблюдаться сниженные фильтрационные способности, при которых полноценная очистка с использованием раствора невозможна.
Возможные осложнения
Во время проведения перитонеального диализа могут возникнуть инфекционные или неинфекционные осложнения. Главную опасность представляет перитонит – воспаление брюшины и инфекционное заражение в том месте, куда вставляется катетер. Чаще такое нарушение провоцирует не соблюдение гигиенических норм и правил.
При воспалительных и инфекционных процессах диализ временно прекращается. Пациенту назначаются антибиотики, проводится обработка катетера и промывание брюшной полости. В особо тяжелых случаях требуется удаление катетера. Игнорировать подобные осложнения нельзя: перитонит опасен развитием сепсиса и летальным исходом.
Также пациент может столкнуться со следующими проблемами:
- нарушением работы катетера;
- правосторонним плевритом;
- грыжами;
- протеканием раствора.
Если катетер установлен неправильно или сместился, нормально заливать и сливать раствор становится проблематично. Требуется промывание трубки или операция, во время которой приспособление меняет положение или удаляется.
Если раствор попадает через диафрагму в плевральную полость, это приводит к развитию правостороннего плеврита. Избавиться от него можно посредством сокращения объемов диализата. Процедура приводит к значительному увеличению брюшного давления, и длительный курс чреват появлением грыжи, пупочной или паховой.
Лечебная диета
Один из побочных эффектов диализа – потеря ценных веществ: аминокислот, олигопептидов, водорастворимых витаминов и полезных микроэлементов. Компенсировать это можно с помощью специального питания. Составлять диету должен лечащий врач, и зависит она будет от:
- частоты процедур;
- продолжительность диализа;
- степени нарушения обмена веществ;
- состава диализата.
Если пациенты проходят подобные процедуры регулярно, необходимо сократить потребление жидкостей, соли, продуктов с фосфором и калием. Увеличить следует количество пищи, богатой белком, а калорийность питания несколько повышается.
Исключить из рациона следует субпродукты, бобовые, орехи, наваристые мясные бульоны, картофель и помидоры. Серьезно ограничивается количество молочных продуктов, богатых фосфором. Из круп разрешается только рис, все остальные попадают под запрет, как и любые хлебобулочные изделия.
Диета строится на овощах, нежирной рыбе, продуктах с большим количеством белка – постной говядине и свинине, крольчатине, куриных яйцах. Разрешается небольшое количество сливочного и растительных масел. Супы лучше делать вегетарианские.
Из напитков допускаются некрепкий чай или кофе, натуральные фруктовые и овощные соки, морсы, отвары трав, домашние компоты. Если здоровому человеку рекомендуется пить минимум два литра жидкостей в день, при диализе это количество сокращается минимум в два раза.
Уход за катетером
Катетер, который буквально вшивается в брюшную полость, требует определенного ухода. Недостаточное соблюдение гигиены опасно инфицированием места ввода трубки, что приводит к воспалительным процессам и делает процедуру перитонеального диализа невозможной.
Место ввода катетера следует каждый день осторожно промывать с использованием антибактериального мыла или антисептического раствора. Тереть область в районе трубки запрещено: достаточно слегка промокать ее мягкими движениями без заметного нажима.
При появлении любого раздражения следует обратиться к специалисту. Также строго запрещается носить одежду, которая передавливает место выхода катетера или как-то задевает его. Избежать повреждений можно с помощью хлопкового или эластичного пояса для фиксации.
При соблюдении всех врачебных рекомендаций данный метод диализа остается удобным и безопасным. Она имеет ряд преимуществ, может использоваться для лечения детей и незначительно меняет жизнь больного. Но стоит учесть, что при регулярных процедурах фильтрационная способность брюшины может значительно снизиться, и со временем придется перейти на стандартный гемодиализ.
Источник: https://zdravpochka.ru/gemodializ/peritonealnyj-dializ-chto-ehto-takoe.html
Перитонеальный диализ
Современный диализ существует в двух вариантах: мануальный (ручной) и автоматизированный. Каждый из них имеет свои показания, которые определяет врач. Это привычки пациента, его образ жизни, возраст, отношение к новым аппаратным методикам.
Диализ не должен нарушать эмоциональное состояние больного, лишать его внутреннего равновесия.
И врач, и пациент обязаны быть уверенными в том, что делают благое дело для продления жизни человека, и все временные неудобства – это всего лишь необходимые атрибуты дальнейшего комфортного существования.
Мануальный
Такой способ введения жидкости предполагает порционный обмен в течение всего дня: один объем раствора вливают и отсасывают, затем, второй, и так – в течение 12 часов. Проводят манипуляцию амбулаторно: в поликлинике или домашних условиях (в исключительных случаях).
Регулирует проведение процедуры медицинский персонал. Для осуществления перитонеального диализа в малом тазу устанавливают искусственные магистрали для введения и отсоса жидкости. Специального оборудования не требуется.
Необходимы две емкости: одна с диализатом, другая – пустая, для его отработанного сбора и два катетера.
Через первый катетер вливается 2 л теплого раствора, затем он пережимается и закрывается специальным колпачком. Отсасывается диализат через 4, максимум 6 часов в пустой контейнер.
Отводящий катетер снова перекрывают и включают первый. Время перитонеального диализа и количество обменов подбирает врач, чтобы максимально сохранить эффективность и привычный распорядок дня пациента.
Следует понимать, что таких дневных процедур должно быть не менее пяти.
Манипуляция осуществляется ночью, автоматически, с помощью специального медицинского прибора – циклера. Пациент спит, в то время как аппарат все делает за него и за врача. Утром его просто отключают.
Чтобы провести такую процедуру, нужен психологический настрой и полное доверие пациента врачу и современной медицинской технике. Циклер – портативен, его можно брать с собой в любую поездку. Пользоваться препаратом учат пациента в больнице, в течение недели. В результате – пациент сам управляет прибором.
Перед утренним отключением аппарата следует залить в брюшину дневной объем диализата, который иногда требуется слить днем.
Автоматическая методика имеет ряд плюсов:
- Определение времени слива и заливки происходит автоматически и не зависит от человеческого фактора.
- Циклер поддерживает необходимую температуру диализата.
- Происходит манипуляция ночью, когда пациент лежит, что существенно снижает давление в брюшной полости, высокие показатели которого ведут к осложнениям.
- Аппарат сохраняет все данные в карте памяти, что дает возможность анализировать состояние пациента в динамике.
Поскольку у детей свои объемы вводимой жидкости и расчет время ее действия, то для них перитонеальный диализ обладает массой преимуществ. Однако он не способен стать альтернативой искусственной почки или гемодиализа. Для новорожденных и детей первого года жизни эта манипуляция становится заместительной терапией при почечной недостаточности.
С помощью перитонеального диализа:
- Осуществляют детоксикацию ребенка.
- Корректируют водно-электролитный баланс.
- Нормализуют метаболизм.
Единственным недостатком становится невозможность использования процедуры в критических ситуациях из-за длительности алгоритма действий.
Объем диализата составляет до 40 мл/кг (он строго индивидуален и рассчитывается врачом), время обмена – 5 минут, весь цикл – от 1 до 3 часов.
Два раза в день ребенка взвешивают, измеряют пульс, частоту дыхания, давление и при каждом цикле – баланс жидкости.
Осложнения перитонеального диализа
Самыми важными и частыми осложнениями являются перитонит и инфекция места выхода катетера. Симптомы перитонита включают боль в животе, мутную перитонеальную жидкость, лихорадку, тошноту и болезненность при пальпации. Диагноз основан на окрашивании по Граму, бактериологическом исследовании перитонеальной жидкости и подсчете лейкоцитарной формулы.
Окраска по Граму часто не помогает диагнозу, но культуры положительны в более 90 % случаев. Приблизительно в 90 % случаев также имеется более 100 лейкоцитов/мкл, обычно нейтрофилов. Отрицательные культуры и количество лейкоцитов менее 100/мкл не исключают перитонит.
Они могут быть обусловлены предшествующей антибиотикотерапией, инфицированием канала или места выхода катетера или исследованием слишком небольшого количества перитонеальной жидкости. Лечение перитонеального диализа начинают с комбинации цефалоспоринов первого или третьего поколения или амино-гликозида.
Подбор препаратов в дальнейшем основан на результатах бактериологического исследования перитонеальной жидкости. Анти-биотикотерапию обычно назначают внутривенно или интраперитонеально при перитоните и внутрь при инфицировании канала или места выхода катетера.
Инфицирование места выхода катетера проявляется болезненностью по ходу или в области выхода катетера наряду с образованием корок и покраснением. Диагноз является клиническим. Лечение инфекции без дренажа проводят местными антисептиками ; в противном случае применяют цефалоспорины первого поколения или пенициллины, устойчивые к пенициллиназе.
Автоматический перитонеальный диализ
Для реализации процедуры не обойтись без специального аппарата, раствора, катетера и соединительной трубки. Проводить процедуру следует в условиях стационара, чтобы лечащий врач мог постоянно проверять состояние пациента и контролировать любые изменения.
За счет высокопроизводительного аппарата продукты распада пищи и вся лишняя жидкость удаляется примерно за 8-10 часов.
Специалисты рекомендуют проводить процедуру в то время, пока больной спит, чтобы организм был в состоянии покоя и пациенту не пришлось проводить свое время в одной позе.
Автоматический аппарат (АПД) имеет возможность контролировать объем раствора, а еще он информирует оператора сколько раз следует произвести замену диализирующей жидкости. На некоторых моделях есть функция показа длительности слива и выдержки, что очень полезно для проведения процедуры.
Подключение аппарата осуществляют вечером, а отключение производят в утреннее время. Перед отключением циклера в брюшную полость больного вводят последнюю дозу жидкости, с которой он проводит целый день.
Около 10 дней потребуется для обучения пациента, после чего он сможет реализовать свои знания уже в домашних условиях.
Аппарат не такой уж и массивный, как может показаться на первый взгляд, по своим габаритам он не более среднего чемодана с колесиками, поэтому при необходимости он легко транспортируется. Многие полагают, что перитонеальный диализ в домашних условиях проводить невозможно, однако это далеко не так, ведь нужно просто некоторое время для развития навыков.
Если рассмотреть модели нового поколения, то они обладают более широким функционалом, нежели простые аппараты. К примеру, такие аппараты имеют специальные кары данных, благодаря которым можно корректировать процедуру, исходя из рекомендаций лечащего врача. К тому же, такие устройства способны учитывать особенности проведения каждого сеанса.
Источник: https://Kashel.su/krov/peritonealnyj-dializ
Перитонеальный диализ и гемодиализ у пациентов с терминальной стадией ХПН – выбор метода
В частности, уже в 1913 г. J.J. Abel поставил серию экспериментов по удалению в экстракорпоральном контуре «растворенных субстанций из циркулирующей крови живых животных посредством диализа». Как известно, результаты этих работ легли в основу концепции современного гемодиализа (ГД).
Чуть позже, в 1918 г., немецкий ученый G. Ganter начинает изучение альтернативного метода очищения крови при уремии — перитонеального диализа (ПД) и даже предпринимает попытку использовать этот метод у человека.
Его единственной пациенткой стала женщина с обструкцией мочеточников вследствие рака матки. Ее состояние к началу терапии было очень тяжелым, и ПД позволил достигнуть лишь кратковременной стабилизации, после чего наступила внезапная смерть.
Опубликовав результаты своей работы в 1923 г., G.
Ganter предположил, что, невзирая на его неудачный опыт, перитонеальный диализ может быть использован в качестве заместительной почечной терапии у человека, и необходимы дальнейшие исследования в этом направлении.
В 1938 г. J.B. Wear, I.R. Sisk и A.J. Trinkle использовали ПД у пяти больных с острой почечной недостаточностью (ОПН), развившейся вследствие обструкции конкрементами мочевыводящих путей. Проводя лечение этим методом, исследователи отметили отчетливое снижение азота мочевины и креатинина плазмы крови.
Спустя некоторое время, состояние одного из пациентов улучшилось настолько, что он смог перенести хирургическую операцию. Конкремент из мочевого пузыря был удален, и почечная недостаточность полностью регрессировала. Это был первый случай успешного лечения диализом человека, и авторы сделали вывод о вполне вероятной возможности использования ПД при острой почечной недостаточности.
Тем не менее, к началу 40-х гг. XX в. перитонеальный диализ рассматривался большинством исследователей только как потенциально возможный метод заместительной почечной терапии и не находил широкого применения в клинической практике.
Во время Второй мировой войны тысячи случаев ОПН, связанной с тяжелыми травмами, отравлениями и ранениями, заставили (прежде всего, хирургов) изменить несколько пессимистическое отношение к перитонеальному диализу и начать искать способы повышения его эффективности.
Уже в апреле 1946 г. на конгрессе Американской ассоциации хирургов J.H. Fine, А.М. Seligman и Н.А. Frank продемонстрировали свои результаты лечения острой почечной недостаточности перитонеальным диализом.
Их работа «The treatment of acute renal failure by peritoneal irrigation» в последующем стала классической.
В статье описывался удачный опыт использования ПД при анурии, развившейся после лечения сульфатиазолом, и с этого времени метод стали признавать, наряду с гемодиализом, как достаточно эффективный вид заместительной терапии ОПН.
Иначе обстояло дело с применением ПД при хронической почечной недостаточности. Серьезной проблемой оставались частые перитониты, а также недостаточное удаление воды и низкомолекулярных веществ при проведении относительно длительной терапии.
Поэтому при отдельных значительных достижениях (описывались случаи успешного 2-3-летнего использования ПД), к середине 70-х годов все еще не было единой концепции этого метода. Ряд клиник, как и раньше, применяли «периодический» диализ с многократными повторными имплантациями катетеров, другие центры предпочитали постоянный проточный или автоматизированный перитонеальный диализ.
По-прежнему исследователи расходились во мнениях относительно того, какие объемы растворов и какие режимы их введения необходимы для достижения адекватного диализа. При решении этой задачи в подавляющем большинстве случаев врачи опирались только на собственный клинический или экспериментальный опыт.
В 1975 г. в Остине (США) состоялась историческая дискуссия, темой которой было обсуждение возможности проведения постоянной терапии больным с ХПН, которых не удается лечить гемодиализом или интермиттирующим перитонеальным диализом.
Во время этого обсуждения R.P. Popovich и J.W. Moncrief предложили увеличить время экспозиции раствора в брюшной полости и не делать таких перерывов в лечении, как это происходит при «периодическом» перитонеальном диализе.
Для оценки дозы диализа ими была создана математическая модель кинетики мочевины и скорости генерации азота для мужчины весом 70 кг без остаточной функции почек, с допущением, что 2 л диализирующего раствора должны вводиться каждые 5 часов, соотношение концентрации мочевины в диализате к мочевине в плазме будет достигать 1, а суточная ультрафильтрация — 2 л.
На основании этой модели они разработали стандартный режим постоянного ПД, состоящий из пяти обменов в сутки 2 л раствора ежедневно. J.W.
Moncrief назвал такой вариант лечения «равновесным перитонеальным диализом» (equilibrium peritoneal dialysis) и, опробовав его на одном из своих пациентов, пришел к выводу, что он позволяет достигнуть адекватного удаления низкомолекулярных веществ и воды.
«Равновесный» ПД успешно проводился больному в течение 5 месяцев, после чего ему была выполнена трансплантация почки.
В 1977 г. при поддержке National Institute of Health США J.W. Moncrief, R.P. Popovich и K.D. Nolph начали исследование эффективности новой методики у девяти пациентов с ХПН. Описав в 1978 г. первые результаты этой работы, они предложили новое название метода: «постоянный амбулаторный перитонеальный диализ» (continuous ambulatory peritoneal dialysis).
За прошедшие три десятилетия популярность ПД в мире неизменно растет. К началу 2005 г. суммарно им лечились уже более 149 тыс. человек, что составило 11% от общего числа больных, лечившихся диализом, и 8,4% — от числа пациентов, обеспеченных заместительной почечной терапией в целом.
При этом соотношение гемодиализа и ПД в разных странах различно. Это связано как с исторически сложившейся практикой, так и с рядом причин, прежде всего экономического порядка.
Так в Мексике и Гонконге при ХПН в 75-78% случаев используется ПД, в Южной Корее и Великобритании — 22-25%, в Канаде — около 30%, а в США, Японии, Германии, Франции и Италии доля перитонеального диализа в общей диализной популяции не превышает 10%.
Почти во всей Восточной Европе, также как и в Западной, при ХПН более чем у 90% больных применяется гемодиализ. И лишь в некоторых странах его доля больше: в Польше — 10,5%, в Румынии 13,2%, в Латвии — почти 20,9%, в Эстонии — почти 37%.
Доля ПД в структуре заместительной почечной терапии в значительной мере зависит от системы финансирования здравоохранения, при этом она выше в тех странах, где программа лечения ХПН финансируется государством.
Однако этот вывод относится, главным образом, к экономически развитым странам, где стоимость ПД примерно на 15-30% ниже стоимости гемодиализа.
В то же время в развивающихся странах, а также в России, эти различия не столь существенны и определяются, в основном, разницей в капитальных затратах, которые при организации ПД не требуются, но весьма значительны при организации ГД.
В нашей стране перитонеальный диализ начал развиваться в 1991 г. Впервые он был применен для лечения почечной недостаточности в педиатрической практике, а с 1995 г. в практическом здравоохранении России перитонеальный диализ используется и для лечения ХПН у взрослых.
Однако, хотя к настоящему времени в этой области и накоплен значительный отечественный клинический опыт, тем не менее, доля ПД в структуре заместительной почечной терапии в нашей стране все еще остается крайне низкой (8,5%), что объясняется рядом объективных и субъективных факторов.
С начала внедрения перитонеального диализа в клиническую практику заместительной терапии ХПН вопрос его эффективности по сравнению с гемодиализом остается предметом постоянного обсуждения. При этом единого мнения по поводу того, какой из видов диализа обеспечивает лучшие показатели выживаемости и качества жизни больных, до настоящего времени не выработано.
Первые попытки проанализировать отдаленные результаты лечения ПД больных с ХПН относятся к периоду 1981-1990 гг. Полученные в то время данные вызывали определенный пессимизм в отношении дальнейших перспектив этого метода, ибо на их основании создавалось впечатление о его более низкой эффективности по сравнению с гемодиализом.
Позже, в середине 90-х гг., предметом серьезной дискуссии стала публикация W.E. Bloembergen и соавт. Это было первое исследование относительного риска смерти больных с ХПН в большой популяции, получавших лечение ПД и ГД.
Изучив результаты лечения 93% больных, начавших диализ в США в период 1987-89 гг.
(170700 пациентолет), авторы установили, что относительный риск смерти у больных на ПД выше, чем у пациентов, получающих гемодиализ как в целом во всей группе (1,19; р
Источник: http://www.ambu03.ru/peritonealnyj-dializ-i-gemodializ-u-pacientov-s-terminalnoj-stadiej-xpn-vybor-metoda/
Перитонеальный диализ или гемодиализ. Что лучше, как выбрать?
Не всегда пациентам дают возможность выбрать желаемый метод лечения. Т.к. при его назначении учитывают показания, противопоказания, возраст пациента и наличие сопутствующей патологии. Но если всё же врач даёт право выбора, то на что нужно обратить внимание?
Перитонеальный диализ
Перитонеальный диализ считается более физиологичной процедурой, т.к. вредные продукты обмена веществ и избыток жидкости выводятся из организма 4 раза в день ежедневно. Что позволяет человеку не так строго соблюдать питьевой режим, он коррегируется на каждой процедуре.
Противопоказания для перитонеального диализа: наличие повреждения органов брюшной полости или инфекционное поражение передней брюшной стенки, паралитическая кишечная непроходимость, отграниченный гнойный перитонит, цирроз печени, колостома и т.д.
Перитонеальный диализ показан, если у пациента возможен высокий риск осложнений от введения гепарина (он вводится при гемодиализе), если у пациента низкая механическая резистентность эритроцитов (тогда при гемодиализе эритроциты могут разрушаться), при трудностях в создании сосудистого доступа.
На перитонеальном диализе пациент более мобилен, т.к. процедуры делает сам. Он может выехать из города, предварительно захватив с собой расходный материал.
Нужно учесть, что для проведения процедуры дома должна быть выделена отдельная зона, а лучше комната, в которой перед каждой процедурой нужно проводить обработку поверхностей дез. средством, а ещё лучше и кварцевать помещение. Т.к.
не соблюдение этих правил может привести к грозному осложнению- перитониту, который придётся лечить в больнице. С каждым последующим перитонитом качество диализа снижается, поэтому нужно выполнять процедуры четко, соблюдая правила асептики (этому всему научат в больнице). Процедуры переносятся легче, занимают они 20-30 мин. каждая.
Косметический дефект- это тонкая трубочка, которая выходит из брюшной полости через переднюю брюшную стенку. Это место нужно оберегать от попадания воды при приёме душа, ванны таким людям запрещены. Некоторые пациенты боятся такой ответственности, потому предпочитают гемодиализ.
Гемодиализ
Гемодиализ проходит 3 раза в неделю в определённом диализном центре, который находится обычно в крупных городах. Их мелких городов пациенты добираются сами или их привозит скорая помощь. Т.к. гемодиализ проводится через день, то и токсины выводятся из организма только в эти дни.
Поэтому между процедурами пациенты должны строго соблюдать питьевой режим, зависящий от количества выделяемой мочи. Между процедурами гемодиализа, как и во время самой процедуры, часты перепады давления, чаще это гипертензия, но возможно и резкое снижение давления.
Процедура занимает в среднем 4 часа, все действия выполняются опытным медперсоналом, во время процедуры пациент всегда под присмотром врача. Пациенты зависимы от своего диализного центра, не могут надолго выехать из города. Обычно на руке формируют фистулу- это место подключения аппарата «искусственной почки».
Внешне она выглядит как шишка 5 на 5 см, т.е. небольшой косметический дефект.
Источник: http://www.bolshoyvopros.ru/questions/543989-peritonealnyj-dializ-ili-gemodializ-chto-luchshe-kak-vybrat.html