При необходимости используйте дополнительный код, чтобы идентифицировать ассоциированное хроническое заболевание почек (N18.-).
При необходимости используйте дополнительный код, чтобы идентифицировать внешнюю причину (глава XX) или наличие почечной недостаточности, острой (N17.-) или неуточненной N19.
Исключена: гипертоническая болезнь с преимущественным поражением почек (I12.-)
С рубриками N00-N07 могут использоваться следующие четвертые знаки, классифицирующие морфологические изменения. Подрубрики .0-.8 не следует использовать, если для идентификации поражений не были проведены специальные исследования (например, биопсия или аутоспия почек). Трехзначные рубрики основаны на клинических синдромах.
.0 Незначительные гломерулярные нарушенияМинимальные повреждения
.1 Очаговые и сегментарные гломерулярные нарушения
- .2 Диффузный мембранозный гломерулонефрит
- .3 Диффузный мезангиальный пролиферативный гломерулонефрит
- .4 Диффузный эндокапиллярный пролиферативный гломерулонефрит
- .5 Диффузный мезангиокапиллярный гломерулонефритМембранозно-пролиферативный гломерулонефрит (типы 1,3 или БДУ)
- .6 Болезнь плотного осадкаМембранозно-пролиферативный гломерулонефрит (тип 2)
- .7 Диффузный серповидный гломерулонефритЭкстракапиллярный гломерулонефрит
- .8 Другие измененияПролиферативный гломерулонефрит БДУ
- .9 Неуточненное изменение
- [подрубрики см. в описании N00-N08]
- Включены: острая(ый):
- гломерулярная болезнь
- гломерулонефрит
- нефрит
- почечная болезнь БДУ
Исключены:
- острый тубулоинтерстициальный нефрит N10
- нефритический синдром БДУ (N05.-)
[подрубрики см. в описании N00-N08]
Включены: быстро прогрессирующая(ий):
- гломерулярная болезнь
- гломерулонефрит
- нефрит
- Исключен: нефритический синдром БДУ (N05.-)
- [подрубрики см. в описании N00-N08]
- Включены: гематурия:
- доброкачественная (семейная) (детская)
- с морфологическим поражением, уточненным в .0-.8 после N00.-
- Исключена: гематурия БДУ R31
- [подрубрики см. в описании N00-N08]
- Включены: хроническая(ий):
- гломерулярная болезнь
- гломерулонефрит
- нефрит
Исключены:
- хронический тубулоинтерстициальный нефрит (N11.-)
- диффузный склерозирующий гломерулонефрит (N18.-)
- нефритический синдром БДУ (N05.-)
[подрубрики см. в описании N00-N08]
Включены:
- врожденный нефротический синдром
- липоидный нефроз
[подрубрики см. в описании N00-N08]
Включено:
- гломерулярная болезнь БДУ
- гломерулонефрит БДУ
- нефрит БДУ
- нефропатия БДУ и почечная болезнь БДУ с морфологическим поражением, уточненным в .0-.8 перед N00.-
Исключены:
- нефропатия БДУ по неустановленной причине (N28.9)
- почечная болезнь БДУ по неустановленной причине (N28.9)
- тубулоинтерстициальный нефрит БДУ N12
[подрубрики см. в описании N00-N08]
Включена: протеинурия (изолированная) (ортостатическая) (стойкая) с морфологическим поражением, уточненным в .0-.8 перед N00.-
Исключены: протеинурия:
- БДУ R80
- Бенс-Джонса R80
- вызванная беременностью (O12.1)
- изолированная БДУ R80
- ортостатическая БДУ (N39.2)
- стойкая БДУ (N39.1)
[подрубрики см. в описании N00-N08]
Исключены:
- синдром Альпорта (Q87.8)
- наследственная амилоидная нефропатия (E85.0)
- синдром (отсутствия) (недоразвития) ногтей-надколенника (Q87.2)
- наследственный семейный амилоидоз без невропатии (E85.0)
- Включена: нефропатия при болезнях, классифицированных в других рубриках
- Исключены: почечные тубулоинтерстициальные поражения при болезнях, классифицированных в других рубриках (N16*)
- РЦРЗ (Республиканский центр развития здравоохранения МЗ РК) Версия: Клинические протоколы МЗ РК — 2014
Общая информация
Краткое описание
Дисфункция трансплантата – симптомокомплекс, включающий в себя все патологические проявления почечной недостаточности.
Классификация
Диагностика
- II. МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
- • антропометрия, расчет ИМТ.
- • определение концентрации такролимуса/циклоспорина А в крови
- Диагностические мероприятия, проводимые на этапе скорой неотложной помощи: не проводятся.
- • наличие вирусного гепатита, вирусной, грибковой и/или бактериальной инфекции.
- Объективно: средняя или тяжелая степень общего состояния, бледность кожных покровов и слизистых, высыпания на коже, герпес на губах, папилломы на кожных покровах, кровоизлияния, петехии, гипертермия, отечность, резкое снижение веса, одышка, повышение температуры тела, кашель сухой или с мокротой, увеличение лимфатических узлов, наличие увеличенных миндалин, притупление легочного звука, ослабление везикулярного дыхания, наличие сухих, крепитирующих и/или влажных хрипов, нарушение ритма сердца, гипертензия, гипотония, следы расчесов на коже, увеличение границ сердца, акцент 2 тона над аортой, легочной артерией, систолический шум на верхушке сердца, увеличение размеров печени, селезенки, увеличение размеров трансплантата, уплотнение, болезненность при пальпации, наличие артерио-венозной фистулы, подключичного катетера, послеоперационного шва, дренажной трубки.
- • бактериурия, патологический мочевой осадок (лейкоцитурия, гематурия, цилиндрурия).
- • признаки гипертрофии предсердий и/или желудочков сердца, гиперкалиемии, нарушений проводимости, миокардиодистрофия.
Пройти лечение в Корее, Израиле, Германии, США
Получить консультацию по медтуризму
Пройти лечение в Корее, Турции, Израиле, Германии и других странах
Выбрать иностранную клинику
Бесплатная консультация по лечению за рубежом! Оставьте заявку ниже
Получить консультацию по медтуризму
Лечение
- • Трансплантатэктомию (при неэффективности проводимых мероприятий и наличии показаний).
- • угроза для жизни реципиента.
- • При несостоятельности самостоятельного питания и выраженного дефицита ИМТ принять во внимание питание через назогастральный зонд [20].
- Медикаментозное лечение, оказываемое на амбулаторном уровне
- Перечень основных лекарственных средств:
- Пентоксифиллин, раствор для инъекций 2%-5мл.
- Амоксициллин + Клавулановая кислота, таблетки растворимые 625 мг.
- Пантопразол, таблетки, покрытые кишечнорастворимой оболочкой, 40 мг; Эзомепразол, таблетки 20 мг.
- Кальция карбонат, таблетки 25 мг, порошок.
- Пентоксифиллин, раствор для инъекций 2%-5мл.
- Алпростадил, лиофилизат для приготовления раствора для инфузий 20 мкг.
- Глицерофосфат натрия, гранулы во флаконах 100г.
- Цефоперазон, порошок для приготовления раствора для инъекций 1000 мг.
- Ванкомицин, порошок для приготовления инъекционного раствора во флаконе 500мг.
- Цефоперазон + Сульбактам; порошок для приготовления раствора для инъекций 1,5 г.
- • Другие антибактериальные средства:
- Ганцикловир, порошок во флаконах, содержащих по 0,546 г (546 мг) ганцикловира натрия, в виде лиофилизированного (обезвоженного за счет замораживания в вакууме);
- Индапамид; таблетки 2,5 мг.
- Метоклопрамид (церулин), раствор для инъекций в ампуле 0,5%/2мл.
- Хирургическое вмешательство – трансплантатэктомия.
Профилактика цитомегаловирусной инфекции включает назначение валганцикловир (таблетки 450мг) – 450 -900 мг/сутки/валацикловир 2000 мг/сутки.
Продолжительность приема составляет у серопозитивного реципиента — 100 дней, у серонегативного реципиента при условии серопозитивного донора — 200 дней. В случае обнаружения Ig M и/или при наличии клинических признаков цитомегаловирусной инфекции и/или положительного результата на ЦМВ методом количественной ПЦР после курса лечения – дополнительное назначение вальганцикловира до достижения серонегативности.
Определение «диабетическая нефропатия» – это сборное понятие, которое объединяет комплекс заболеваний, результатом которых является поражение сосудов в почках на фоне острого сахарного диабета.
Часто для этого недуга используют термин «синдром Киммельстил-Уилсона», ведь понятие нефропатии и гломерулосклероза используются как синонимичные.
Для диабетической нефропатии по МКБ 10 используется 2 шифра. Поэтому диабетическая нефропатия код по МКБ 10 может иметь как Е.10-14.2 (сахарный диабет с поражением почек), так и N08.3 (гломерулярные поражения при диабете). Чаще всего, нарушение деятельности почек замечены при инсулинозависимом, первом типе – 40-50%, а при втором типе распространенность нефропатии равна 15-30%.
Причины развития
У докторов есть три основные теории касательно причин развития нефропатии:
Кроме того, к причинам развития нефропатии по МКБ 10 зачастую относят:
- курение;
- завышенный уровень сахара в крови;
- повышенное АД;
- плохие показатели триглицеридов и холестерина;
- анемию.
Зачастую, в группе нефропатии выявляют следующие заболевания:
- диабетический гломерулосклероз;
- атеросклероз почечной артерии;
- омертвение почечных каналов;
- жировые отложения в почечных каналах;
- пиелонефрит.
Симптомы
Зачастую признаки диабетической нефропатии начинают обнаруживаться уже на тот момент, когда развилась почечная недостаточность.
Во время доклинической стадии у пациентов может наблюдаться повышение АД, протеинурия, а также 15-25% увеличение почек в размерах.
На развернутой стадии у больных наблюдается резистентный к диуретикам нефротический синдром, гипертоническая болезнь, замедление скорости клубочковой фильтрации.
Следующий этап – хроническая болезнь почек – характеризуется наличием азотемии, ренальной остеодистрофии, артериальной гипертензии и сохранением отечного синдрома.
Уже много лет я изучаю проблему ДИАБЕТА. Страшно, когда столько людей умирают, а еще больше становятся инвалидами из-за сахарного диабета.
Спешу сообщить хорошую новость — Эндокринологическому научному центру РАМН удалось разработать лекарство полностью вылечивающее сахарный диабет. На данный момент эффективность данного препарата приближается к 100%.
Еще одна хорошая новость: Министерство Здравоохранения добилось принятия специальной программы, по которой компенсируется вся стоимость препарата. В России и странах СНГ диабетики до 6 июля могут получить средство — БЕСПЛАТНО!
Как диагностируют?
Для определения нефропатии используется анамнез пациента и показатели лабораторных исследований. Основным методом на доклинической стадии является определение уровня альбумина в моче.
Для диагностики диабетической нефропатии по МКБ 10 могут применяться следующие способы:
- определение СКФ с помощью пробы Реберга.
- биопсия почек.
- допплерография почек и периферических сосудов (УЗИ).
Кроме того, офтальмоскопия поможет определить характер и стадию ретинопатии, а электрокардиограмма поможет выявить гипертрофию левого желудочка.
Лечение
При лечении заболевания почек главенствующим условием является обязательное лечение диабета. Немаловажную роль играет и нормализация липидного метаболизма, и стабилизация АД. Нефропатия лечится с помощью медпрепаратов, которые защищают почки и снижают уровень АД.
В 47 лет мне поставили диагноз — сахарный диабет 2 типа. За несколько недель я набрала почти 15 кг. Постоянная усталость, сонливость, чувство слабости, начало садиться зрение.
Когда стукнуло 55 года, я уже стабильно колола себе инсулин, все было очень плохо. Болезнь продолжала развиваться, начались периодические приступы, скорая буквально возвращала меня с того света. Все время думала, что этот раз окажется последним.
Все изменилось, когда дочка дала прочитать мне одну статью в интернете. Не представляете на сколько я ей за это благодарна. Эта статья помогла мне полностью избавиться от сахарного диабета, якобы неизлечимой болезни.
Последние 2 года начала больше двигаться, весной и летом каждый день езжу на дачу, выращиваю помидоры и продаю их на рынке.
Тетки удивляются, как я все успеваю, откуда столько сил и энергии, все никак не поверят, что мне 66 лет.
Кто хочет прожить долгую, энергичную жизнь и навсегда забыть про эту страшную болезнь, уделите 5 минут и прочитайте эту статью.
Примеры продуктов, содержащих простые углеводы
Одним из лечебных методов является диета. Диета при нефропатии должна заключаться в ограничении потребления простых углеводов и содержать необходимое количество белка.
При диете жидкость не ограничивается, кроме того, жидкость должна содержать калий (например, несладкий сок). Если же у пациента наблюдается сниженная СКФ, ему рекомендована низкобелковая, но при этом содержащая необходимое количество калорий диета. Если у больного нефропатия сочетается с артериальной гипертензией, ему рекомендована малосолевая диета.
Паллиативная почечная терапия
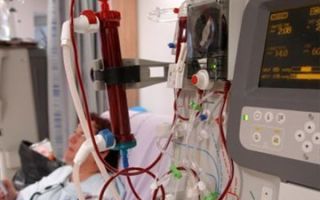
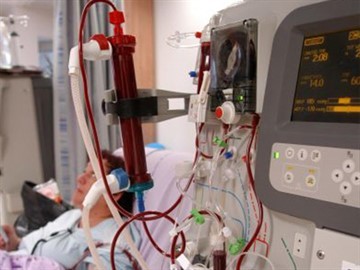
Суть гемодиализа заключается в очистке крови аппаратом «искусственная почка». Процедура должна проводиться 3 раза в неделю, примерно по 4 часа.
Перитонеальный диализ подразумевает под собой очистку крови через брюшину. Ежедневно по 3-5 раз больному вводят диализирующий раствор непосредственно в брюшную полость. В отличие от вышеназванного гемодиализа, перитонеальный диализ может проводиться на дому.
Пересадка донорской почки является крайним методом борьбы с нефропатией. В таком случае больной должен принимать лекарственные средства, подавляющие иммунитет, для профилактики отторжения трансплантата.
Три способа профилактики
Наиболее надежным способом профилактики развития нефропатии является приемлемая компенсация сахарного диабета:
Видео по теме
- О причинах возникновения и лечении нефропатии при диабете в телепередаче “Жить здорово!” с Еленой Малышевой:
- Несмотря на то, что среди всех негативных последствий сахарного диабета, нефропатия занимает одно из главенствующих мест, тщательное соблюдение профилактических мер в сочетании со своевременной диагностикой и правильно выбранным лечением помогут в значительной мере отсрочить развитие этого заболевания.
Источник: https://diabet.zydus.su/mkb-10-diabet-nefropatija/
Диабетическая нефропатия: код по МКБ-10, причины возникновения у детей и взрослых
Определение «диабетическая нефропатия» – это сборное понятие, которое объединяет комплекс заболеваний, результатом которых является поражение сосудов в почках на фоне острого сахарного диабета.
Часто для этого недуга используют термин «синдром Киммельстил-Уилсона», ведь понятие нефропатии и гломерулосклероза используются как синонимичные.
Для диабетической нефропатии по МКБ 10 используется 2 шифра. Поэтому диабетическая нефропатия код по МКБ 10 может иметь как Е.10-14.2 (сахарный диабет с поражением почек), так и N08.3 (гломерулярные поражения при диабете). Чаще всего, нарушение деятельности почек замечены при инсулинозависимом, первом типе – 40-50%, а при втором типе распространенность нефропатии равна 15-30%.
Причины развития
У докторов есть три основные теории касательно причин развития нефропатии:
Vizox — натуральное средство на основе нативных экстрактов растений. Подробнее
Кроме того, к причинам развития нефропатии по МКБ 10 зачастую относят:
- курение;
- завышенный уровень сахара в крови;
- повышенное АД;
- плохие показатели триглицеридов и холестерина;
- анемию.
Зачастую, в группе нефропатии выявляют следующие заболевания:
- диабетический гломерулосклероз;
- атеросклероз почечной артерии;
- омертвение почечных каналов;
- жировые отложения в почечных каналах;
- пиелонефрит.
Симптомы
Зачастую признаки диабетической нефропатии начинают обнаруживаться уже на тот момент, когда развилась почечная недостаточность.
Во время доклинической стадии у пациентов может наблюдаться повышение АД, протеинурия, а также 15-25% увеличение почек в размерах.
На развернутой стадии у больных наблюдается резистентный к диуретикам нефротический синдром, гипертоническая болезнь, замедление скорости клубочковой фильтрации.
Следующий этап – хроническая болезнь почек – характеризуется наличием азотемии, ренальной остеодистрофии, артериальной гипертензии и сохранением отечного синдрома.
Доктор медицинских наук, глава Института Диабетологии Татьяна Яковлева
Уже много лет я изучаю проблему ДИАБЕТА. Страшно, когда столько людей умирают, а еще больше становятся инвалидами из-за сахарного диабета.
Спешу сообщить хорошую новость — Эндокринологическому научному центру РАМН удалось разработать лекарство полностью вылечивающее сахарный диабет. На данный момент эффективность данного препарата приближается к 100%.
Еще одна хорошая новость: Министерство Здравоохранения добилось принятия специальной программы, по которой компенсируется вся стоимость препарата. В России и странах СНГ диабетики до 6 июля могут получить средство — БЕСПЛАТНО!
На всех клинических стадиях выявляют невропатию, гипертрофию левого желудочка, ретинопатию и ангиопатию.
Как диагностируют?
Для определения нефропатии используется анамнез пациента и показатели лабораторных исследований. Основным методом на доклинической стадии является определение уровня альбумина в моче.
Для диагностики диабетической нефропатии по МКБ 10 могут применяться следующие способы:
- определение СКФ с помощью пробы Реберга.
- биопсия почек.
- допплерография почек и периферических сосудов (УЗИ).
Кроме того, офтальмоскопия поможет определить характер и стадию ретинопатии, а электрокардиограмма поможет выявить гипертрофию левого желудочка.
Лечение
При лечении заболевания почек главенствующим условием является обязательное лечение диабета. Немаловажную роль играет и нормализация липидного метаболизма, и стабилизация АД. Нефропатия лечится с помощью медпрепаратов, которые защищают почки и снижают уровень АД.
Примеры продуктов, содержащих простые углеводы
Одним из лечебных методов является диета. Диета при нефропатии должна заключаться в ограничении потребления простых углеводов и содержать необходимое количество белка.
При диете жидкость не ограничивается, кроме того, жидкость должна содержать калий (например, несладкий сок). Если же у пациента наблюдается сниженная СКФ, ему рекомендована низкобелковая, но при этом содержащая необходимое количество калорий диета. Если у больного нефропатия сочетается с артериальной гипертензией, ему рекомендована малосолевая диета.
Паллиативная почечная терапия
Суть гемодиализа заключается в очистке крови аппаратом «искусственная почка». Процедура должна проводиться 3 раза в неделю, примерно по 4 часа.
Перитонеальный диализ подразумевает под собой очистку крови через брюшину. Ежедневно по 3-5 раз больному вводят диализирующий раствор непосредственно в брюшную полость. В отличие от вышеназванного гемодиализа, перитонеальный диализ может проводиться на дому.
Пересадка донорской почки является крайним методом борьбы с нефропатией. В таком случае больной должен принимать лекарственные средства, подавляющие иммунитет, для профилактики отторжения трансплантата.
Три способа профилактики
Наиболее надежным способом профилактики развития нефропатии является приемлемая компенсация сахарного диабета:
Видео по теме
О причинах возникновения и лечении нефропатии при диабете в телепередаче “Жить здорово!” с Еленой Малышевой:
Несмотря на то, что среди всех негативных последствий сахарного диабета, нефропатия занимает одно из главенствующих мест, тщательное соблюдение профилактических мер в сочетании со своевременной диагностикой и правильно выбранным лечением помогут в значительной мере отсрочить развитие этого заболевания.
ПредыдущаяСледующая
Гипертониум снизит давление до возрастной нормы без химии и побочных эффектов! Подробнее
Источник: https://AboutDiabetes.ru/diabeticheskaia-nefropatiia-kod-po-mkb-10-prichiny-vozniknoveniia-y-detei-i-vzroslyh.html
Диабетическая нефропатия (код по МКБ-10 – N08
- Определение «диабетическая нефропатия» — это сборное понятие, которое объединяет комплекс заболеваний, результатом которых является поражение сосудов в почках на фоне острого сахарного диабета.
- Часто для этого недуга используют термин «синдром Киммельстил-Уилсона», ведь понятие нефропатии и гломерулосклероза используются как синонимичные.
Для диабетической нефропатии по МКБ 10 используется 2 шифра. Поэтому диабетическая нефропатия код по МКБ 10 может иметь как Е.10-14.2 (сахарный диабет с поражением почек), так и N08.3 (гломерулярные поражения при диабете). Чаще всего, нарушение деятельности почек замечены при инсулинозависимом, первом типе — 40-50%, а при втором типе распространенность нефропатии равна 15-30%.
В задачи лазерной терапии входит улучшение общей и регионарной гемодинамики, микроциркуляторной гемодинамики почечной ткани, повышение функциональной активности почек.
Зоны лечебного воздействия включают внутривенное надвенное облучение крови (способ воздействия определяется тяжестью заболевания и состояния больного), НЛОК дуги и брюшной части аорты, полипозиционное облучение почек, паравертебральное облучение зон сегментарной иннервации почек в проекции Th10-L2.
Режимы облучения лечебных зон при лечении диабетической нефропатии
Рис. 193. Проекция зон воздействия при лечении диабетической нефропатии. Условные обозначения: поз. «1» — проекция локтевых сосудов справа, поз. «2» — проекция почек в передней позиции, поз. «3» — зона сегментарной иннервации почек, поз. «4» — проекция почек в задней позиции.
Продолжительность курсовой лазерной терапии не менеепроцедур. Обязателен повторный лечебный курс через 3-6 недель и выполнение противорецидивных курсов лечения: ежеквартально ил 1 раз в полгода. Периодичность противорецидивного лечения определяется индивидуальными показаниями.
Диабетическая нефропатия – это поражение крупных и мелких сосудов почек, а также клубочков, возникшее на фоне длительной гликемии.
Заболевание выступает в качестве осложнения диабета 1 или 2 типа, прогрессирует медленно и наиболее часто является причиной летального исхода у пациентов с сахарным диабетом 1 типа.
Опасность нефропатии развившейся на фоне диабета состоит в том, что она на протяжении длительного периода времени протекает без ярко выраженной симптоматики.
Признаки болезни появляются, когда начинается почечная недостаточность хронической формы. В этот период, лечение заключается в проведении гемодиализа или операции по трансплантации почки.
Основным осложнением нефропатии считают острая или хроническая почечная недостаточность. Она приводит к нарушению оттока мочи. В таком случае больному требуется гемодиализ, его проводят в условиях стационара.
- А также пациента ставят в очередь на трансплантацию почки, операция поможет решить существующие проблемы и продлить человеку жизнь.
- При необходимости идентифицировать лекарственный препарат, вызвавший диабет, используют дополнительный код внешних причин (класс XX).
- Следующие четвертые знаки используются с рубриками E10-E14:
- Диаберическая:
- кома с кетоацидозом (кетоацидотическая) или без него
- гиперсмолярная кома
- гипогликемическая кома
- Гипергликемическая кома БДУ
.1 С кетоацидозом
- ацидоз без упоминания о коме
- кетоацидоз без упоминания о коме
.2† С поражением почек
- Диабетическая нефропатия (N08.3*)
- Интракапиллярный гломерулонефроз (N08.3*)
- Синдром Киммельстила-Уилсона (N08.3*)
- .3† С поражениями глаз
- .4† С неврологическими осложнениями
- .5 С нарушениями периферического кровообращения
- .6 С другими уточненными осложнениями
- .7 С множественными осложнениями
- .8 С неуточненными осложнениями
- .9 Без осложнений
- [см. вышеуказанные рубрики]
- Включены: диабет (сахарный):
- лабильный
- с началом в молодом возрасте
- с наклонностью к кетозу
Исключены:
- сахарный диабет:
- связанный с недостаточностью питания (E12.-)
- новорожденных (P70.2)
- при беременности, во время родов и в послеродовом периоде (O24.-)
- гликозурия:
- БДУ (R81)
- почечная (E74.8)
- нарушение толерантности к глюкозе (R73.0)
- послеоперационная гипоинсулинемия (E89.1)
[см. вышеуказанные подрубрики]
Включены:
- диабет (сахарный) (без ожирения) (с ожирением):
- с началом во взрослом возрасте
- с началом в зрелом возрасте
- без склонности к кетозу
- стабильный
- инсулиннезависимый сахарный диабет молодых
Исключены:
- сахарный диабет:
- связанный с недостаточностью питания (E12.-)
- у новорожденных (P70.2)
- при беременности, во время родов и в послеродовом периоде (O24.-)
- гликозурия:
- БДУ (R81)
- почечная (E74.8)
- нарушение толерантности к глюкозе (R73.0)
- послеоперационная гипоинсулинемия (E89.1)
Исключены:
- сахарный диабет при беременности, во время родов и в послеродовом периоде (O24.-)
- гликозурия:
- БДУ (R81)
- почечная (E74.8)
- нарушение толерантности к глюкозе (R73.0)
- сахарный диабет новорожденных (P70.2)
- послеоперационная гипоинсулинемия (E89.1)
Исключены:
- сахарный диабет:
- связанный с недостаточностью питания (E12.-)
- неонатальный (P70.2)
- при беременности, во время родов и в послеродовом периоде (O24.-)
- тип I (E10.-)
- тип II (E11.-)
- гликозурия:
- БДУ (R81)
- почечная (E74.8)
- нарушение толерантности к глюкозе (R73.0)
- послеоперационная гипоинсулинемия (E89.1)
Включен: диабет БДУ
Исключены:
- сахарный диабет:
- связанный с недостаточностью питания (E12.-)
- новорожденных (P70.2)
- при беременности, во время родов и в послеродовом периоде (O24.-)
- тип I (E10.-)
- тип II (E11.-)
- гликозурия:
- БДУ (R81)
- почечная (E74.8)
- нарушение толерантности к глюкозе (R73.0)
- послеоперационная гипоинсулинемия (E89.1)
В России Международная классификация болезней 10-го пересмотра (МКБ-10) принята как единый нормативный документ для учета заболеваемости, причин обращений населения в медицинские учреждения всех ведомств, причин смерти.
Выход в свет нового пересмотра (МКБ-11) планируется ВОЗ в 2017 2018 году.
С изменениями и дополнениями ВОЗ гг.
Диабетическая нефропатия — ведущая причина инвалидиза-ции и смертности среди больных сахарным диабетом. Частота. 40-50% больных с инсулинзависимым сахарным диабетом (ИЗСД) и 15-30% больных с инсулиннезависимым сахарным диабетом (ИНСД).
Факторы риска
• Обструкция моче-выводящих путей
• Применение нефротоксических ЛС и внутривенных рентгеноконтрастных препаратов
• Пристальное внимание уделяют повышенной скорости натрий-литиевого противотран-спорта в эритроцитах — маркёра развития диабетической нефропатии и артериальной гипертёнзии у больных сахарным диабетом. Патогенез. В развитии диабетической нефропатии различают 5 стадий
• Гиперфункция почек развивается в дебюте сахарного диабета. Характерны увеличение скорости клубочковой фильтрации (СКФ), гипертрофия почек и нормоальбуминурия ({amp}amp;LT;30 мг/сут)
• Стадия начальных структурных изменений ткани почек развивается через 2-5 лет от начала сахарного диабета. Характерны утолщение базальных мембран капилляров клубочков, расширение мезангиума, нормоальбуминурия. СКФ остаётся высокой
• Начинающаяся нефропатия развивается через 5-15 лет от начала сахарного диабета. Характерны микроальбуминурия (мг/сут), нестойкое повышение АД. СКФ высокая или нормальная
• Выраженная нефропатия развивается черезлет от начала сахарного диабета. Характерны протеину-рия ({amp}amp;GT;500 мг/сут), артериальная гипертёнзия. СКФ нормальная или умеренно сниженная
- • Уремия развивается через 20 лет от начала сахарного диабета или 5-7 лет от появления протеинурии.
- Патологическая анатомия. С сахарным диабетом связаны два основных патологических повреждения
- • Диффузный гломерулосклероз характеризуется эозинофильным утолщением мезангия и базальной мембраны
• Узелковый гломерулосклероз (синдром Киммельштиля-Уилсона) представлен округлыми узелками, гомогенными в центре и имеющими расслоение по периферии. Эти узелки часто бывают множественными в пределах одного клубочка и могут сливаться. Узелковый гломерулосклероз специфичен для диабета, но его обнаруживают только у 25-35% больных с диабетической нефропатией.
Лабораторные данные указывают на постепенное снижение СКФ.
Скрининг диабетической нефропатии на различных стадиях её развития
- • При отсутствии протеинурии необходимо исследовать наличие микроальбуминурии
- • ИЗСД: не реже 1 раза в год спустя 5 лет от начала заболевания (при начале сахарного диабета после окончания пубертатного периода) или не реже 1 раза в год с момента установления диагноза диабета в возрасте до 12 лет
- • ИНСД: не реже 1 раза в год с момента установления диагноза диабета
- • При наличии протеинурии необходимо исследовать
- • Скорость нарастания протеинурии в суточной моче
- • Скорость снижения СКФ (по клиренсу креатинина)
- • Скорость нарастания артериальной гипертёнзии
- • Оба теста следует проводить не реже 1 раза в 4-6 мес.
Лечение
- • Доказано значение тщательного контроля за уровнем глюкозы плазмы для ограничения поражения почек, а также возможность обратного развития нефропатии у больных с наиболее ранними нарушениями (микроальбуминурия)
- • Щадящие консервативные мероприятия — исключение не-фротоксинов, коррекция высокого АД и коррекция обст-руктивных нарушений мочевыделения (неврогенный мочевой пузырь).
- • Уровень 5-летней выживаемости у больных, подвергшихся пересадке почки от живого родственника, выше, чем у пациентов, находящихся на хроническом гемодиализе
- • Несколько центров диализа представили хорошие результаты использования продолжительного амбулаторного перитонеального диализа при диабете
- • Инсулин можно назначать интраперитонеально, что делает возможным осуществление лучшего контроля гликемии при диабете (суточная потребность в инсулине при уремии резко снижается).
- • Показания к экстракорпоральным и хирургическим методам лечения диабетической нефропатии
- • Трансплантация почки показана при повышении креатинина сыворотки до 8-9 мг%,и снижении СКФ {amp}amp;LT;25 мл/мин
- • Гемодиализ или перитонеальный диализ показаны при повышении креатинина сыворотки крови до 12-16мг% и снижении СКФ {amp}amp;LT;10 мл/мин.
Сокращения
• СКФ — скорость клубочковой фильтрации
- Мучительная жажда;
- Частые позывы к мочеиспусканию;
- Понижение общего уровня иммунитета.
Источник: https://food-services.ru/diabet/diabeticheskaya-nefropatiya-mkb-10-prichiny-vozniknoveniya-detey-vzroslykh/
Диабетическая нефропатия :: Симптомы, причины, лечение и шифр по МКБ-10
Название: Диабетическая нефропатия.
Диабетическая нефропатия
Диабетическая нефропатия. Специфические патологические изменения почечных сосудов, возникающие при сахарном диабете обоих типов и приводящие к гломерулосклерозу, снижению фильтрационной функции почек и развитию хронической почечной недостаточности (ХПН).
Диабетическая нефропатия клинически проявляется микроальбуминурией и протеинурией, артериальной гипертензией, нефротическим синдромом, признаками уремии и ХПН.
Диагноз диабетической нефропатии основывается на определении уровня альбумина в моче, клиренса эндогенного креатинина, белкового и липидного спектра крови, данных УЗИ почек, УЗДГ почечных сосудов.
В лечении диабетической нефропатии показаны диета, коррекция углеводного, белкового, жирового обмена, прием ингибиторов АПФ и АРА, дезинтоксикационная терапия, при необходимости – гемодиализ, трансплантация почек.
Диабетическая нефропатия является поздним осложнением сахарного диабета 1 и 2 типов и одной из основных причин смерти больных с данным заболеванием. Развивающиеся при диабете повреждения крупных и мелких кровеносных сосудов (диабетические макроангиопатии и микроангиопатии) способствуют поражению всех органов и систем, в первую очередь, почек, глаз, нервной системы.
Диабетическая нефропатия наблюдается у 10-20% больных сахарным диабетом; несколько чаще нефропатия осложняет течение инсулинозависимого типа заболевания. Диабетическую нефропатию выявляют чаще у пациентов мужского пола и у лиц с сахарным диабетом 1 типа, развившемся в пубертатном возрасте.
Пик развития диабетической нефропатии (стадия ХПН) наблюдается при продолжительности диабета 15-20 лет.
Диабетическая нефропатия Диабетическая нефропатия обусловлена патологическими изменениями почечных сосудов и клубочков капиллярных петель (гломерул), выполняющих фильтрационную функцию. Несмотря на различные теории патогенеза диабетической нефропатии, рассматриваемые в эндокринологии, основным фактором и пусковым звеном ее развития является гипергликемия. Диабетическая нефропатия возникает вследствие длительной недостаточной компенсации нарушений углеводного обмена. Согласно метаболической теории диабетической нефропатии, постоянная гипергликемия постепенно приводит к изменениям биохимических процессов: неферментативному гликозилированию белковых молекул почечных клубочков и снижению их функциональной активности; нарушению водно-электролитного гомеостаза, обмена жирных кислот, уменьшению кислородного транспорта; активизации полиолового пути утилизации глюкозы и токсическому действию на ткань почек, повышению проницаемости почечных сосудов. Гемодинамическая теория в развитии диабетической нефропатии основную роль отводит артериальной гипертензии и нарушениям внутрипочечного кровотока: дисбалансу тонуса приносящей и выносящей артериол и повышению кровяного давления внутри клубочков. Длительная гипертензия приводит к структурным изменениям клубочков: сначала к гиперфильтрации с ускоренным образованием первичной мочи и выходом белков, затем — к замещению ткани почечного клубочка на соединительную (гломерулосклероз) с полной окклюзией клубочков, снижением их фильтрационной способности и развитием хронической почечной недостаточности. Генетическая теория основывается на наличии у пациента с диабетической нефропатией генетически детерминированных предрасполагающих факторов, проявляющихся при обменных и гемодинамических нарушениях. В патогенезе диабетической нефропатии участвуют и тесно взаимодействуют между собой все три механизма развития.
Факторами риска диабетической нефропатии являются артериальная гипертензия, длительная неконтролируемая гипергликемия, инфекции мочевых путей, нарушения жирового обмена и избыточный вес, мужской пол, курение, использование нефротоксичных лекарственных препаратов.
Диабетическая нефропатия является медленно прогрессирующим заболеванием, ее клиническая картина зависит от стадии патологических изменений. В развитии диабетической нефропатии различают стадии микроальбуминурии, протеинурии и терминальную стадию хронической почечной недостаточности. В течение длительного времени диабетическая нефропатия протекает бессимптомно, без каких-либо внешних проявлений. На начальной стадии диабетической нефропатии отмечается увеличение размера клубочков почек (гиперфункциональная гипертрофия), усиление почечного кровотока и увеличение скорости клубочковой фильтрации (СКФ). Спустя несколько лет от дебюта сахарного диабета наблюдаются начальные структурные изменения клубочкового аппарата почек. Сохраняется высокий объем клубочковой фильтрации, экскреция альбумина с мочой не превышает нормальных показателей (. Начинающаяся диабетическая нефропатия развивается более чем через 5 лет от начала патологии и проявляется постоянной микроальбуминурией (30-300 мг/сут. Или 20-200 мг/ мл в утренней порции мочи). Может отмечаться периодическое повышение артериального давления, особенно при физической нагрузке. Ухудшение самочувствия больных диабетической нефропатией наблюдается только на поздних стадиях заболевания. Клинически выраженная диабетическая нефропатия развивается через 15-20 лет при сахарном диабете 1 типа и характеризуется стойкой протеинурией (уровень белка в моче – 300 мг/сут), свидетельствующей о необратимости поражения. Почечный кровоток и СКФ снижаются, артериальная гипертензия становится постоянной и трудно корригируемой. Развивается нефротический синдром, проявляющийся гипоальбуминемией, гиперхолестеринемией, периферическими и полостными отеками. Уровни креатинина и мочевины крови находятся в норме или незначительно повышены.
На терминальной стадии диабетической нефропатии отмечается резкое снижение фильтрационной и концентрационной функций почек: массивная протеинурия, низкая СКФ, значительное увеличение уровня мочевины и креатинина в крови, развитие анемии, выраженных отеков.
На этой стадии могут значительно уменьшаться гипергликемия, глюкозурия, экскреция с мочой эндогенного инсулина, а также потребность в экзогенном инсулине.
Прогрессирует нефротический синдром, АД достигает высоких значений, развивается диспепсический синдром, уремия и ХПН с признаками самоотравления организма продуктами обмена и поражения различных органов и систем.
Ранняя диагностика диабетической нефропатии представляет собой важнейшую задачу. С целью установления диагноза диабетической нефропатии проводят биохимический и общий анализ крови, биохимический и общий анализ мочи, пробу Реберга, пробу Зимницкого, УЗДГ сосудов почек. Основными маркерами ранних стадий диабетической нефропатии являются микроальбуминурия и скорость клубочковой фильтрации. При ежегодном скрининге больных с сахарным диабетом исследуют суточную экскрецию альбумина с мочой или соотношение альбумин/креатинин в утренней порции. Переход диабетической нефропатии в стадию протеинурии определяют по наличию белка в общем анализе мочи или экскреции альбумина с мочой выше 300 мг/сутки. Отмечается повышение АД, признаки нефротического синдрома. Поздняя стадия диабетической нефропатии не представляет сложности для диагностики: к массивной протеинурии и снижению СКФ (менее 30 — 15 мл/мин), добавляется нарастание уровней креатинина и мочевины в крови (азотемия), анемия, ацидоз, гипокальциемия, гиперфосфатемия, гиперлипидемия, отеки лица и всего тела.
Важно проводить дифференциальную диагностику диабетической нефропатии с другими заболеваниями почек: хроническим пиелонефритом, туберкулезом, острым и хроническим гломерулонефритом.
С этой целью может выполняться бактериологическое исследование мочи на микрофлору, УЗИ почек, экскреторная урография.
В некоторых случаях (при рано развившейся и быстро нарастающей протеинурии, внезапном развитии нефротического синдрома, стойкой гематурии) для уточнения диагноза проводится тонкоигольная аспирационная биопсия почки.
Основная цель лечения диабетической нефропатии — предупредить и максимально отсрочить дальнейшее прогрессирование заболевания до ХПН, снизить риск развития сердечно-сосудистых осложнений (ИБС, инфаркта миокарда, инсульта). Общим в лечении разных стадий диабетической нефропатии является строгий контроль сахара крови, АД, компенсация нарушений минерального, углеводного, белкового и липидного обменов. Препаратами первого выбора в лечении диабетической нефропатии являются ингибиторы ангиотензинпревращающего фермента (АПФ): эналаприл, рамиприл, трандолаприл и антагонисты рецепторов к ангиотензину (АРА): ирбесартан, валсартан, лозартан, нормализующие системную и внутриклубочковую гипертензию и замедляющие прогрессирование заболевания. Препараты назначаются даже при нормальных показателях АД в дозах, не приводящих к развитию гипотонии. Начиная со стадии микроальбуминурии, показана низкобелковая, бессолевая диета: ограничение потребления животного белка, калия, фосфора и соли. Для снижения риска развития сердечно-сосудистых заболеваний необходимы коррекция дислипидемии за счет диеты с низким содержанием жиров и приема препаратов, нормализующих липидный спектр крови (L-аргинина, фолиевой кислоты, статинов).
На терминальной стадии диабетической нефропатии требуется дезинтоксикационная терапия, коррекция лечения сахарного диабета, прием сорбентов, противоазотемических средств, нормализация уровня гемоглобина, профилактика остеодистрофии. При резком ухудшении функции почек ставится вопрос о проведении пациенту гемодиализа, постоянного перитонеального диализа или хирургического лечения методом трансплантации донорской почки.
Микроальбуминурия при своевременно назначенном адекватном лечении является единственной обратимой стадией диабетической нефропатии.
На стадии протеинурии возможно предупреждение прогрессирования заболевания до ХПН, достижение же терминальной стадии диабетической нефропатии приводит к состоянию, не совместимому с жизнью.
В настоящее время диабетическая нефропатия и развивающаяся вследствие нее ХПН являются ведущими показаниями к заместительной терапии — гемодиализу или трансплантации почки. ХПН вследствие диабетической нефропатии служит причиной 15% всех летальных исходов среди пациентов с сахарным диабетом 1 типа моложе 50 лет.
42a96bb5c8a2acfb07fc866444b97bf1Модератор контента: Васин А.С.
Источник: https://kiberis.ru/?p=33727
Диабетическая нефропатия (код по МКБ-10 – N08.3): симптомы и лечение
Диабетическая нефропатия (код по МКБ-10 – N08.3) является одной из самых распространённых причин преждевременной смерти пациентов, страдающих сахарным диабетом 2 типа. Болезнь характеризуется нарушением в организме диабетика углеводного и липидного диализа в почках.
Данный недуг представляет собой комплекс распространённых сопровождающих СД осложнений, который негативным образом влияет на состояние сосудов, клубочков и канальцев в почках, что становится причиной острой почечной недостаточности.
Согласно последним исследованиям, это осложнение наблюдается у более чем 70%, страдающих от диабета.
Симптомы нефропатии
Опасность болезни заключается в том, что в половине случаев нефропатия влечёт за собой летальный исход. Основной причиной столь высокой смертности считается то, что симптомы недуга можно диагностировать лишь на поздних стадиях, когда спасти почки уже не возможно. При этом, на первых трёх стадиях болезни диабетик может и вовсе не догадываться о том, что у него нефропатия, ведь для её обнаружения нужно провести целый ряд лабораторно-инструментальных исследований.
В большинстве случаев у страдающих диабетической нефропатией наблюдаются такие патологии почек:
- Пиелонефрит, характерными чертами которого выступают поражения канальцев и сильный воспалительный процесс.
- Отложение в канальцах гликогена и жира.
- Атеросклероз – утолщение стенок сосудов и их деформация из-за этого.
- Дегенеративное поражение почек или же некронефроз.
- Склероз клубочков, то есть – гломерулосклероз.
Причины формирования болезни
Официальная медицина относит к основным причинам диабетической нефропатии следующие факторы:
Что делать если у вас диабет?!
Рекомендуем прочитать эксклюзивную статью Елены Малышевой, о том как навсегда забыть про диабет… Читать далее >> |
- Анемия – то есть, снижение у крови уровня гемоглобина.
- Гипертония – повышенное АД (артериальное давление).
- Увеличение в крови уровня сахара (гипергликемия).
- Генетическая предрасположенность к развитию болезни.
Стадии
Процесс развития рассматриваемой болезни принято классифицировать по стадиям, сопровождающимися такими симптомами:
| Асимптоматическая стадия | У пациента нет никаких внешних проявлений диабетической нефропатии. При этом, в организме происходят начальные изменения в сосудах, что становится причиной увеличения почек. |
| Начало структурных изменений | У больного наблюдается утолщение сосудистых стенок сразу в обеих почках. На данном этапе функции органов остаются полностью рабочими. |
| Пренефротическая стадия | Несмотря на довольно серьёзные повреждения сосудов, пациент не имеет причин для жалоб. В это время в моче можно обнаружить белок, являющийся индикатором имеющейся болезни. На этом этапе лечение нефропатии считается обратимым. |
| Нефротическая стадия | Как правило, начинается примерно спустя десять лет после диагностирования сахарного диабета. У пациента появляется сильная отёчность лица, а в полостях тела скапливается лишняя жидкость, которую удаляют при помощи пункции (хирургическим путём). При этом, пациент жалуется на стремительную потерю веса, постоянную слабость и тошноту. Кроме того, в качестве возможных симптомов могут выступать боли в грудной клетке и повышенное артериальное давление. |
| Уремическая или же нефросклеротическая стадия диабетической нефропатии | Начинают отказывать почки, а все перечисленные симптомы обостряются. В качестве единственного эффективного метода терапии на этом этапе выступает только почечный диализ, либо трансплантация почек. |
Диагностика
При диагностике заболевания специалисты ориентируются на 2 главных показателя:
- скорость клубочковой фильтрации;
- содержание белка в моче или же альбуминурия, которая является основным признаком ухудшения функционирования почек (опасными показателями считаются значения, превышающие 300 мг/сутки).
Кроме того, для подтверждения диагноза применяется:
- биопсия;
- допплерография, позволяющая обнаружить повреждение сосудов;
- проба Гербера, благодаря которой можно определить фильтрующую способность органа;
- биохимический анализ (мочи и крови).
Как лечить
На первый стадиях, подтверждённой диабетической нефропатии, используются:
- Мочегонные средства. Обычно для снятия повышенной отёчности врачи прописывают препараты Фуросемид и Индапамид.
- Так называемые блокаторы рецепторов ангиотензина ІІ для повышения защиты почек, которые используются в комплексе с АПФ.
- Сами АПФ (ингибиторы ангиотензинпревращающего фермента), помогающие снизить потерю белка, а также уменьшить риски появления и развития сосудистых болезней (например, Прегабалин, Эналаприл и др.).
При этом, наравне с медикаментозным лечением болезни пациентам нужно придерживаться меню специальной диеты с блюдами, содержащими минимальное количество белковых продуктов, регулярно отслеживая уровень глюкозы в крови с помощью портативного глюкометра.
Помните, что любое игнорирование перечисленных выше симптомов, как и несвоевременное лечение болезни, приводит к почечной хронической недостаточности, которая, сама по себе может стать причиной смерти диабетика.
В случае перехода рассматриваемого недуга в финальную стадию, специалисты рекомендуют при первой же возможности начать заместительную терапию, представляющую собой комплекс определённых медициной мероприятий, проводящихся для поддержания жизнеспособности пациента, органы которого перестали функционировать. Также, врачи рекомендуют рассмотреть возможность пересадки поражённых болезнью почек.
Напоминаем, что полностью вылечить диабетическую нефропатию можно лишь в случае её диагностирования на ранних стадиях (вплоть до четвёртой стадии). Патология органа на более поздних этапах считается необратимой.
Узнать больше об этом Вы можете из данного видеоролика:
Профилактика диабетической нефропатии
Для профилактики болезни при СД врачи рекомендуют:
- Регулярно (не менее одного раза в три месяца) посещать эндокринолога-диабетолога.
- Осуществлять контроль артериального давления.
- Изучить правильное меню диабетика и не отклоняться от него.
- Отслеживать после каждого употребления пищи уровень сахара в крови.
Специалисты сайта «Диабет МД» также рекомендуют Вам начать профилактические меры именно с нормализации дневного рациона, ведь несбалансированное питание при СД – прямой путь к инвалидности!
Это интересно:
Источник: https://diabet-md.ru/diabeticheskaya-nefropatiya/
Диабетическая нефропатия (код по МКБ-10 — N08.3): что это такое, симптомы, стадии, лечение
Диабетическая нефропатия (код по МКБ-10 – N08.3) – наиболее частая причина ранней смерти диабетиков 2 типа. Недуг характеризуется нарушением липидного и углеводного диализа в почках.
Описание
Диабетическая нефропатия – это комплекс распространенных осложнений сахарного диабета 2 типа, сопровождаемый патологическими изменениями сосудов, канальцев и клубочков в почках, что приводит к острой почечной недостаточности.
Стоит знать! Данное осложнение встречается у 75% больных СД.
В 50% случаев нефропатия приводит к летальному исходу. Причина высокой смертности заключается в том, что симптомы появляются только на тех стадиях, когда почки необратимо поражены. На первых же трех человек даже не догадывается о наличии у себя нефропатии – обнаружить ее можно только с помощью лабораторно-инструментальных исследований.
Чаще всего у больных наблюдаются следующие патологии почек:
- атеросклероз (поражение небольших сосудов, связанное с утолщением стенок);
- гломерулосклероз (склероз клубочков);
- отложение жира и гликогена в канальцах;
- некронефроз (дегенеративное поражение почек);
- пиелонефрит (воспалительный процесс с поражением канальцев).
Диабетическая нефропатия
Причины
Медицина называет следующие причины диабетической нефропатии:
- гипергликемия (увеличение уровня сахара в крови);
- генетическая предрасположенность;
- повышенное артериальное давление (гипертония);
- анемия (снижение концентрации гемоглобина в крови);
Стадии и симптомы
Развитие диабетической нефропатии классифицируются по стадиям, которые сопровождаются следующими симптомами:
Что делать если у вас диабет?!
Рекомендуем прочитать эксклюзивную статью, о том как навсегда забыть про диабет… Читать далее >> |
| Асимптоматическая | Нет никаких внешних проявлений. Происходят незначительные изменения в сосудах, из-за которых почки слегка увеличиваются в размерах |
| Стадия начальных структурных изменений | Наблюдается утолщение стенок сосудов в обеих почках. Функции органов по-прежнему не нарушены, а потому симптомов у больного нет |
| Пренефротическая | У пациента нет никаких жалоб, несмотря на серьезное повреждение сосудов. В моче обнаруживается белок, который указывает на наличие болезни. Лечение на данной стадии считается полностью обратимым |
| Нефротическая | Начинается через десять лет после появления СД. У человека появляются отеки на лице. Жидкость скапливается в полостях тела, которую выводят из организма хирургическим путем (пункция). Больной страдает от тошноты, слабости, наблюдается потеря в весе. Артериальное давление повышается, появляются боли в грудной клетке |
| Нефросклеротическая (уремическая) | Почки перестают выполнять свои функции. Все предыдущие симптомы обостряются. Единственный эффективный вид лечения – почечный диализ или трансплантация органа |
Диагностика
Для диагностики нефропатии необходимо ориентироваться на два показателя:
- альбуминурию — выделение белка с мочой, что является признаком ухудшения работы почек. Нарушением считается превышение показателя альбумина 300 мг/сутки;
- скорость клубочковой фильтрации.
Для установления диагноза также применяют:
- биохимический анализ крови и мочи;
- пробу Гербера (исследование, которое определяет фильтрующую способность почек);
- допплерографию (позволяет обнаружить аномалии сосудов);
- биопсию.
Лечение
На начальных стадиях лечения используют:
- ингибиторы ангиотензинпревращающего фермента (АПФ) помогают снизить потерю белка, существенно уменьшают риск развития болезней сосудов (Эналаприл, Прегабалин);
- блокаторы рецепторов ангиотензина ІІ, используют в комплексе с АПФ, что повышает защиту почек;
- мочегонные средства – для снятия отеков прописывают Индапамид и Фуросемид.
При этом необходимо придерживаться диеты с низким содержанием белка и постоянно контролировать уровень сахара в крови.
Важно! Игнорирование симптомов и несвоевременное лечение приводит к хронической почечной недостаточности, а та, в свою очередь, к летальному исходу.
Если болезнь перешла на последнюю стадию, врачи рекомендуют начинать заместительную почечную терапию (комплекс мероприятий, которые проводятся для поддержания жизни пациента, почки которого перестали выполнять свои функции). В крайнем случае, показана пересадка пораженного органа.
Важно! Избавиться от диабетической нефропатии можно только обнаружив болезнь на первых трех стадиях. Изменения почек на четвертой и пятой становятся необратимыми.
Профилактика
Клинические рекомендации заключаются в:
- поддержании строгой диеты;
- контроле артериального давления;
- слежении за уровнем глюкозы;
- посещении каждые три месяца эндокринолога-диабетолога.
Важно! Плохое и несбалансированное питание с большим количеством белков может привести к серьезному повреждению почек диабетиков и к инвалидности.
Источник: https://diabetystop.com/vidy/diabeticheskaya-nefropatiya/


 Зачастую, в группе нефропатии выявляют следующие заболевания:
Зачастую, в группе нефропатии выявляют следующие заболевания:

 Для диагностики диабетической нефропатии по МКБ 10 могут применяться следующие способы:
Для диагностики диабетической нефропатии по МКБ 10 могут применяться следующие способы:

 Зачастую, в группе нефропатии выявляют следующие заболевания:
Зачастую, в группе нефропатии выявляют следующие заболевания: Для диагностики диабетической нефропатии по МКБ 10 могут применяться следующие способы:
Для диагностики диабетической нефропатии по МКБ 10 могут применяться следующие способы: Диабетическая нефропатия
Диабетическая нефропатия  Диабетическая нефропатия Диабетическая нефропатия обусловлена патологическими изменениями почечных сосудов и клубочков капиллярных петель (гломерул), выполняющих фильтрационную функцию. Несмотря на различные теории патогенеза диабетической нефропатии, рассматриваемые в эндокринологии, основным фактором и пусковым звеном ее развития является гипергликемия. Диабетическая нефропатия возникает вследствие длительной недостаточной компенсации нарушений углеводного обмена. Согласно метаболической теории диабетической нефропатии, постоянная гипергликемия постепенно приводит к изменениям биохимических процессов: неферментативному гликозилированию белковых молекул почечных клубочков и снижению их функциональной активности; нарушению водно-электролитного гомеостаза, обмена жирных кислот, уменьшению кислородного транспорта; активизации полиолового пути утилизации глюкозы и токсическому действию на ткань почек, повышению проницаемости почечных сосудов. Гемодинамическая теория в развитии диабетической нефропатии основную роль отводит артериальной гипертензии и нарушениям внутрипочечного кровотока: дисбалансу тонуса приносящей и выносящей артериол и повышению кровяного давления внутри клубочков. Длительная гипертензия приводит к структурным изменениям клубочков: сначала к гиперфильтрации с ускоренным образованием первичной мочи и выходом белков, затем — к замещению ткани почечного клубочка на соединительную (гломерулосклероз) с полной окклюзией клубочков, снижением их фильтрационной способности и развитием хронической почечной недостаточности. Генетическая теория основывается на наличии у пациента с диабетической нефропатией генетически детерминированных предрасполагающих факторов, проявляющихся при обменных и гемодинамических нарушениях. В патогенезе диабетической нефропатии участвуют и тесно взаимодействуют между собой все три механизма развития.
Диабетическая нефропатия Диабетическая нефропатия обусловлена патологическими изменениями почечных сосудов и клубочков капиллярных петель (гломерул), выполняющих фильтрационную функцию. Несмотря на различные теории патогенеза диабетической нефропатии, рассматриваемые в эндокринологии, основным фактором и пусковым звеном ее развития является гипергликемия. Диабетическая нефропатия возникает вследствие длительной недостаточной компенсации нарушений углеводного обмена. Согласно метаболической теории диабетической нефропатии, постоянная гипергликемия постепенно приводит к изменениям биохимических процессов: неферментативному гликозилированию белковых молекул почечных клубочков и снижению их функциональной активности; нарушению водно-электролитного гомеостаза, обмена жирных кислот, уменьшению кислородного транспорта; активизации полиолового пути утилизации глюкозы и токсическому действию на ткань почек, повышению проницаемости почечных сосудов. Гемодинамическая теория в развитии диабетической нефропатии основную роль отводит артериальной гипертензии и нарушениям внутрипочечного кровотока: дисбалансу тонуса приносящей и выносящей артериол и повышению кровяного давления внутри клубочков. Длительная гипертензия приводит к структурным изменениям клубочков: сначала к гиперфильтрации с ускоренным образованием первичной мочи и выходом белков, затем — к замещению ткани почечного клубочка на соединительную (гломерулосклероз) с полной окклюзией клубочков, снижением их фильтрационной способности и развитием хронической почечной недостаточности. Генетическая теория основывается на наличии у пациента с диабетической нефропатией генетически детерминированных предрасполагающих факторов, проявляющихся при обменных и гемодинамических нарушениях. В патогенезе диабетической нефропатии участвуют и тесно взаимодействуют между собой все три механизма развития. 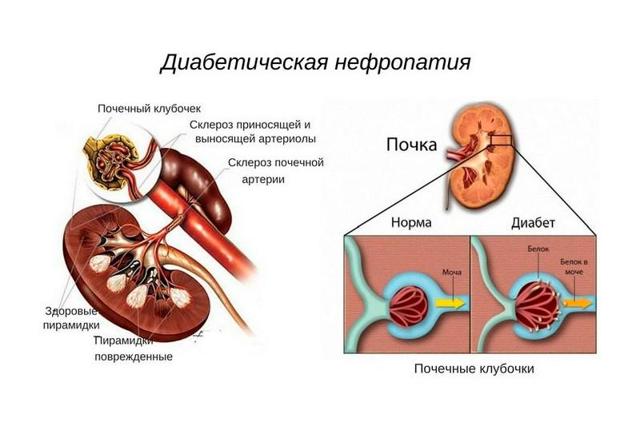 Опасность болезни заключается в том, что в половине случаев нефропатия влечёт за собой летальный исход. Основной причиной столь высокой смертности считается то, что симптомы недуга можно диагностировать лишь на поздних стадиях, когда спасти почки уже не возможно. При этом, на первых трёх стадиях болезни диабетик может и вовсе не догадываться о том, что у него нефропатия, ведь для её обнаружения нужно провести целый ряд лабораторно-инструментальных исследований.
Опасность болезни заключается в том, что в половине случаев нефропатия влечёт за собой летальный исход. Основной причиной столь высокой смертности считается то, что симптомы недуга можно диагностировать лишь на поздних стадиях, когда спасти почки уже не возможно. При этом, на первых трёх стадиях болезни диабетик может и вовсе не догадываться о том, что у него нефропатия, ведь для её обнаружения нужно провести целый ряд лабораторно-инструментальных исследований.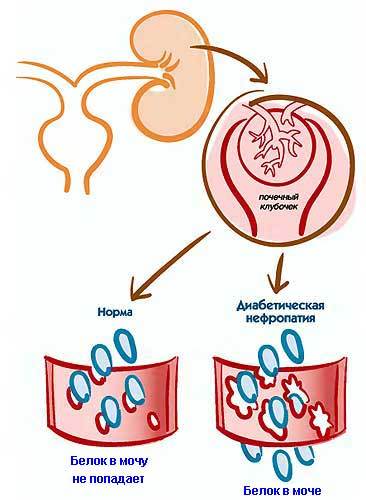 Диабетическая нефропатия
Диабетическая нефропатия