Вторичный гиперальдостеронизм
Вторичным гиперальдостеронизмом называют повышение продукции альдостерона в ответ на активацию ренин-альдостерон-ангиотензиновой системы. Интенсивность продукции альдостерона у больных с вторичным гиперальдостеронизмом в большинстве случаев не ниже, чем при первичном гиперальдостеронизме, а уровень активности ренина повышен.
Этиология и патогенез
Основные патогенетические особенности вторичного гиперальдостеронизма включают быстрое развитие артериальной гипертензии, отечный синдром различного происхождения, патологию печени и почек с нарушением метаболизма и экскреции электролитов и альдостерона.
При беременности вторичный гиперальдостеронизм развивается в ответ на нормальную физиологическую реакцию увеличения уровня ренина в крови и активности ренина плазмы на избыток эстрогенов и антиальдостероновый эффект прогестинов.
При артериальной гипертензии вторичный альдостеронизм развивается вследствие первичной гиперпродукции ренина либо при его гиперпродукции, обусловленной уменьшением почечного кровотока и почечной перфузии. Вторичная гиперсекреция ренина может быть следствием сужения одной или обеих главных почечных артерий, вызванного атеросклеротическим процессом или фиброзно-мышечной гиперплазией.
Вторичный гиперальдостеронизм может возникать также при редких ренинпродуцирующих опухолях, исходящих из юкстагломерулярных клеток, или гиперплазии юкстагломерулярного комплекса (синдром Бартера), что сопровождается отсутствием изменений в почечных сосудах и верификацией объемного процесса в почке с односторонним (при опухолевом генезе заболевании) повышением активности ренина в крови, забранной селективно из почечных вен. Для подтверждения синдрома Бартера проводят биопсию почек (обнаруживают гиперплазию юкстагломерулярного комплекса).
Повышение скорости секреции альдостерона характерно для больных с отеками различного происхождения. При этом отмечаются определенные различия и патогенезе вторичного гиперальдостеронизма.
Так, например, при застойной сердечной недостаточности пусковыми сигналами к избыточной секреции альдостерона служат артериальная гиповолемия и/или снижение артериального давления, а степень повышения секреции альдостерона зависит от тяжести декомпенсации кровообращении.
Прием диуретиков может усиливать вторичный гиперальдостеронизм за счет уменьшения объема циркулирующей крови, что проявляется гипокалиемией и последующим развитием алкалоза.
Симптомы
Клинические проявления определяются причиной, вызвавшей указанную патологию (почечная артериальная гипертензия, отеки различного происхождения). Отмечаются сложности в коррекции артериальной гипертензии, обусловленные резистентностью к стандартной терапии.
Клинические проявления синдрома Бартера включают полиурию, обезвоживание и выраженный миопатический синдром, которые развиваются в детском возрасте. Возможно появление судорог, как результата гипокалиемического алкалоза и отставание ребенка в физическом развитии.
Артериальное давление не повышается.
Диагностика
Заболевание носит семейный характер, поэтому необходим тщательный сбор семейного анамнеза.
Диагностика основана на выявлении патологии, вызывающей вторичный гиперальдостеронизм, снижении уровня калия, повышении уровня альдостерона, повышении активности ренина плазмы. Возможен гипохлоремический алкалоз, а также гипомагниемия. Пробы, предназначенные для верификации автономной секреции альдостерона, отрицательны при вторичном гиперальдостеронизме.
В комплекс обследования включают мероприятия, направленные на подтверждение причины вторичного гиперальдостеронизма (почечная ангиография, сонография или компьютерная томография для визуализации почек, биопсия печени, биохимический анализ крови и др.).
Подтверждение диагноза синдрома Бартера основано па результатах пункционной биопсии и выявлении гиперплазии юкстагломерулярного аппарата почки. Характерны также семейственность заболевания и отсутствие выраженной артериальной гипертензии.
Лечение
Лечение включает мероприятия, направленные на устранение и минимизацию проявлений основного заболевания. Кроме того, рекомендуется ограничить потребление натрия в диете и использовать антагонист альдостерона — спиронолактон.
Гипертензию и гипокалиемию удается купировать назначением спиронолактона в дозах 25 — 100 мг каждые 8 ч. Длительный прием спиронолактона у мужчин может приводить к развитию гинекомастии, снижению либидо и появлению импотенции.
При выявлении ренинпродуцирующей опухоли показано оперативное лечение.
Общие сведения
Альдостеронизм разделяют на первичный и вторичный. Оба вида возникают вследствие чрезмерной выработки гормона альдостерона, который отвечает за удерживание в организме натрия и выведение калия с помощью почек. Еще этот гормон называют гормоном коры надпочечников и минералокортикоидом.
Самым распространенным и тяжелым спутником данного заболевания является артериальная гипертония. Первичный и вторичный альдостеронизм — это не две стадии одной болезни, а два совершенно разных заболевания.
Различаются они и причинами появления, влиянием на организм и, соответственно, методикой лечения.
Первичный (синдром Конна) альдостеронизм
Открыл г. Конн в 1955 году. В 3 раза чаще альдостеронизмом страдают женщины. В зоне риска прекрасный пол в возрасте 25−45 лет.
Первичный альдостеронизм возникает вследствие новообразований коры надпочечников (односторонней аденомы). Значительно реже причиной является гиперплазия или рак надпочечников.
При повышенной выработке альдостерона происходит увеличение количества натрия в почках, а калий, в свою очередь, уменьшается.
Исследованием занимается патологоанатом, который диагностирует опухоль коры надпочечников. Она может быть единичная или множественная и касаться одного или обоих надпочечников. В более 95% случаев опухоль является доброкачественной.
Также в качестве исследования зачастую медики назначают иммуноферментный анализ, где в качестве биоматериала используют венозную кровь.
Назначается ИФА для выяснения количества альдостерона в организме и для скрининга на предмет первичного гиперальдостеронизма.
Показаниями для исследования чаще всего выступает повышенное артериальное давление, которое при терапевтических манипуляциях не приходит в норму, подозрение на развитие почечной недостаточности. К сдаче крови нужно как следует подготовиться. Во-первых, ограничить употребление пищи, богатой на углеводы на протяжении 2−4 недель.
Также на этот срок исключить мочегонные средства, эстрогены, пероральные контрацептивы, стероиды. На 1 неделю прекратить терапию ингибиторами ренина, на 3 дня убрать, в крайнем случае — ограничить, моральное и физическое перенапряжение. За три часа до процедуры не курить.
Имея результаты на руках, учитывая количество гормонов ренина, альдостерона и кортизона, лечащий врач сможет правильно поставить диагноз и назначить эффективное медикаментозное лечение.
Вторичный компенсаторный (симптоматический)
В отличие от первичного, вторичный альдостеронизм провоцируется не болезнями, связанными с надпочечниками, а проблемами с печенью, сердцем и почками. То есть выступает осложнением некоторых серьезных заболеваний. В группе риска находятся пациенты с диагнозом:
- рак надпочечника;
- ряд заболеваний сердца;
- отклонения в работе щитовидной железы, кишечника;
- идиопатический гиперальдостеронизм;
- аденома надпочечной коры.
Также к списку следует добавить склонность к кровотечениям, длительное воздействие медикаментозных препаратов. Но это не значит, что все пациенты, которые болеют этими недугами, в свою историю болезни добавят диагноз «вторичный альдостеронизм», просто им следует относиться внимательнее к своему здоровью.
Симптомы болезни
Первичный и вторичный альдостеронизм связаны с проявлением таких симптомов:
- отечность, появляющаяся из-за задержки жидкости в организме;
- ослабления силы мышц, усталость;
- частые позывы в туалет, особенно ночью (поллакиурия);
- гипертония (повышение кровяного давления);
- жажда;
- проблемы со зрением;
- плохое самочувствие, головная боль;
- паралич мышц на недолгие промежутки времени, онемение частей тела, несильные покалывания;
- увеличение в размерах желудочков сердца;
- стремительный набор веса — более 1 кг за день.
Эвакуация калия способствует появлению слабости в мышцах, парезтезии, иногда — мышечных параличей и множеству других почечных заболеваний.Симптомы альдостеронизма достаточно опасные, но не менее опасны и последствия. Поэтому не стоит медлить, нужно как можно скорее обратиться к доктору за помощью.
Осложнения и последствия
Первичный альдостеронизм, в случае игнорирования симптомов и отказа от терапии, приводит к ряду осложнений. В первую очередь начинает страдать сердце (ишемия), развивается сердечная недостаточность, внутричерепное кровотечение.
В редких случаях у пациента случается инсульт. Так как уменьшается количество калия в организме, развивается гипокалиемия, которая провоцирует аритмию, а та, в свою очередь, может привести к летальному исходу.
Вторичный гиперальдостеронизм и сам является осложнением других серьезных недугов.
Диагноз и дифференциальный диагноз
При подозрении лечащего врача на альдостеронизм назначается ряд исследований и анализов с целью подтверждения или опровержения предполагаемого диагноза, а также для правильной дальнейшей медикаментозной терапии. В первую очередь проводятся анализы мочи и крови. В лаборатории устанавливают или опровергают наличие полиурии или никтурии, анализируют ее плотность мочи. В крови изучается концентрация альдостерона, кортизола и ренина. При первичном гиперальдостеронизме ренина мало, количество кортизола находится в норме, а альдостерона — много. Для вторичного альдостеронизма присуща несколько иная ситуация, наличие ренина должно быть существенным. Для более точных результатов часто используют ультразвук. Реже — МРТ и КТ надпочечников. Дополнительно пациента должны осмотреть кардиолог, офтальмолог, нефролог.
Лечение альдостеронизма
Лечение первичного или вторичного альдостеронизма должно быть комплексным и включать в себя не только медикаментозную терапию, а и правильное питание, в некоторых случаях — оперативное хирургическое вмешательство.
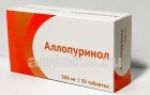
Главной целью излечения синдрома Конна является предотвращение осложнений после гипертензии и гипокалиемии. Начальным этапом терапии назначается прием препаратов, которые предотвращают вывод калия из организма. Например, «Спиронолактон» или «Амилорид».
Это как своеобразная подготовка к операции, целью которой есть нормализация кровяного давления (она может длиться 1−2 месяца).
Диета при альдостеронизме
Параллельно следует соблюдать диету. В ее основу входит увеличение калийсодержащих продуктов и дополнительных калийсодержащих препаратов. Исключаем или ограничиваем потребление соли. К продуктам, богатым калием, относят:
- сухофрукты (изюм, курага, чернослив);
- свежие фрукты (виноград, дыня, абрикосы, сливы, яблоки, банан);
- свежие овощи (помидор, картофель, чеснок, тыква);
- зелень;
- мясо;
- орехи;
- черный чай.
Хирургическое вмешательство
Альдостеронизм и рак надпочечников лечится исключительно оперативным вмешательством. Проводится эвакуация больного надпочечника. При этом следует восстановить водно-электролитный баланс.
Двухстороннюю гиперплазию коры надпочечников лечат консервативными препаратами в комплексе с АПФ.
Альдостеронизм, поддающийся коррекции глюкокортикоидной терапией, с целью удаления и профилактики гормонально-метаболических проблем и нормализации кровяного давления, врач советует лечить «Гидрокортизоном» или «Дексаметазоном».
При повторном альдостеронизме доктор корректирует терапевтический процесс и дополнительно может назначить любой вид операции: чрескожная рентгеноэндоваскулярная баллонная дилатация, открытая реконструктивная операция или дилатация артерии почки. В большинстве случаев к основным медикаментозным препаратам добавляют и дополнительные.
К ним относят мочегонные средства и медикаменты, способствующие нормализации кровяного давления. Из препаратов, помогающих привести артериальное давление в норму, обычно назначают «Спиронолактон». Курс приема длительный (в тяжелых запущенных случаях может быть и полтора месяца, но зачастую хватает и 2 недель).
Стоит обратить внимание, что кровяное давление не сразу восстанавливается, на это потребуется примерно от 3 месяцев до полугода.
Медикаментозная терапия
При наличии противопоказаний к проведению хирургического вмешательства или отсутствии как таковых показаний, лечащим доктором проводится терапия, которая включает в себя прием следующих препаратов:
- «Спиронолактон» в комплексе с диуретиками, останавливающими вывод калия. Причем каждые 1−2 недели проводятся анализы для контроля количества калия в организме.
- «Спиронолактон» + «Амилорид» или «Триамтерен» + «Калий хлорид».
- «Аминоглутетимид» с постоянным контролем уровня артериального давления, кортизола в моче ежедневно и за состоянием щитовидной железы.
Источник: https://healthage.ru/polezno-znat/giperaldosteronizm-simptomy-pervichnogo-i-vtorichnogo-aldosteronizma/
Гиперальдостеронизм
Гиперальдостеронизм – патологический синдром, при котором диагностируется избыточная продукция альдостерона клубочковой зоной коры надпочечников.
Альдостерон – минералокортикостероид, гормон, отвечающий за поддержание натриево-калиевого баланса в организме. Его повышенная секреция приводит к нарушению обмена веществ.
У женщин первичный гиперальдостеронизм регистрируется в 3 раза чаще, манифестация происходит после 30 лет.
Для первичного гиперальдостеронизма свойственны низкий уровень ренина и калия, гиперсекреция альдостерона и высокое артериальное давление
Причины
Чаще всего первичный гиперальдостеронизм наблюдается при следующих патологических состояниях:
- доброкачественные и злокачественные опухоли надпочечников (прежде всего, аденома коры надпочечников);
- гиперплазия коры надпочечников.
Вторичный гиперальдостеронизм развивается на фоне:
- избыточного поступления калия;
- повышенной потери натрия;
- гиперсекреции ренина;
- резкого уменьшения объема циркулирующей жидкости;
- беременности;
- перераспределения внеклеточной жидкости, что ведет к снижению наполнения кровью крупных сосудов.
Формы
Различают две основные формы синдрома:
- Первичный гиперальдостеронизм (избыточная продукция альдостерона связана с повышенной активностью клеточных структур клубочковой зоны коры надпочечников).
- Вторичный гиперальдостеронизм (чрезмерная секреция альдостерона провоцируется нарушениями в других органах).
Гиперальдостеронизм может быть связан с нарушениями работы самих надпочечников или других органов
Первичный гиперальдостеронизм, в свою очередь, бывает следующих форм:
- идиопатический гиперальдостеронизм (ИГА) – двусторонняя диффузная гиперплазия клубочковой зоны;
- альдостерома (альдостеронпродуцирующая аденома, АПА, синдром Конна);
- первичная односторонняя гиперплазия надпочечников;
- альдостеронпродуцирующая карцинома;
- семейный гиперальдостеронизм I типа (глюкокортикоид-подавляемый);
- семейный гиперальдостеронизм II типа (глюкокортикоид-неподавляемый);
- альдостеронэктопированный синдром при вненадпочечниковой локализации альдостеронпродуцирующих опухолей (в яичнике, щитовидной железе, кишечнике).
У женщин первичный гиперальдостеронизм регистрируется в 3 раза чаще, манифестация происходит после 30 лет.
Существует также псевдоальдостеронизм – состояние, когда основные клинические симптомы гиперальдостеронизма (повышенное артериальное давление, гипокалиемия) выявляются на фоне снижения концентрации альдостерона в плазме крови.
Признаки
Для первичного гиперальдостеронизма характерны:
- гипертензия (повышение артериального давления), сопровождающаяся головной болью различной интенсивности;
- гипокалиемия (клинически проявляется повышенной утомляемостью, мышечной слабостью, судорогами);
- поражения сосудов глазного дна;
- полиурия (постоянное чувство жажды, частые позывы к опорожнению мочевого пузыря в ночное время, снижение плотности мочи);
- нарушения психоэмоционального состояния (астения, ипохондрия, тревожная готовность, депрессия).
Повышенное артериальное давление – распространенный симптом гиперальдостеронизма
Наиболее распространенными клиническими проявлениями вторичного гиперальдостеронизма, кроме симптомов основной патологии, являются:
- повышение артериального давления;
- алкалоз;
- снижение уровня калия в плазме крови.
Особенности протекания у детей
У детей гиперальдостеронизм проявляется в виде синдрома Лиддла, который манифестирует в первые 5 лет жизни ребенка. Для него характерны:
- выраженное обезвоживание;
- нарастающая гипертония;
- отставание в физическом и психоэмоциональном развитии.
- 6 основных причин повышенного артериального давления
- 8 признаков обезвоживания организма
- 5 мифов о поваренной соли
Диагностика
Рутинный метод выявления пациентов из группы риска – измерение уровня артериального давления. Его повышенные значения – показание к проведению скринингового обследования (определения концентрации калия в плазме крови). Снижение концентрации калия в крови менее 2,7 мэкв/л предполагает дальнейшее обследование для уточнения клинического диагноза.
Диспансерное наблюдение пациентов с повышенным артериальным давлением позволяет выявить гиперальдостеронизм на ранних стадиях и своевременно его скорректировать.
Основной диагностический метод при данном синдроме – определение уровня альдостерона в плазме крови и выявление повышенной суточной экскреции его метаболита (альдостерон-18-глюкуронида) с мочой.
Для диагностики гиперальдостеронизма исследуют кровь на определение уровня альдостерона
Дополнительно используются следующие методы визуализации:
- ультразвуковое сканирование надпочечников;
- сцинтиграфия надпочечников;
- компьютерная или магнитно-резонансная томография надпочечников.
Генетическая диагностика позволяет выявить псевдогиперальдостеронизм и семейные формы первичного заболевания.
Лечение
- Терапевтическая тактика зависит от формы заболевания.
- Первичный гиперальдостеронизм на фоне альдостеромы или двухсторонней гиперплазии паренхимы надпочечников предполагает хирургическую коррекцию и восстановление уровня калия в организме за счет приема препаратов калия и калийсберегающих мочегонных средств.
- При идиопатической форме назначают:
- ингибиторы ангиотензинпревращающего фермента;
- антагонисты альдостерона;
- калийсберегающие мочегонные средства;
- блокаторы кальциевых каналов.
У детей гиперальдостеронизм проявляется в виде синдрома Лиддла, который манифестирует в первые 5 лет жизни ребенка
Синдром Лиддла – показание к трансплантации почки.
Если причиной гиперальдостеронизма является синдром Лиддла, показана трансплантация почки
Лечение вторичного гиперальдостеронизма заключается в патогенетической и симптоматической терапии основного заболевания.
Критериями, позволяющими определить эффективность проводимой терапии при гиперальдостеронизме, являются:
- нормальный уровень артериального давления;
- стабилизация уровня калия в крови;
- достижение соответствующей возрасту пациента концентрации альдостерона в крови.
Профилактика
Диспансерное наблюдение пациентов с повышенным артериальным давлением позволяет выявить гиперальдостеронизм на ранних стадиях и своевременно его скорректировать.
Последствия и осложнения
Передозировка препаратов, реализующих блокирующее влияние на процесс синтеза стероидных гормонов надпочечников, может стать причиной формирования надпочечниковой недостаточности.
Информация является обобщенной и предоставляется в ознакомительных целях. При первых признаках болезни обратитесь к врачу. Самолечение опасно для здоровья!
Источник: https://www.neboleem.net/giperaldosteronizm.php
Альдостеронизм
Альдостеронизм – патологический процесс в эндокринной системе, чаще всего вторичного характера. В большинстве случаев патология обусловлена опухолевым процессом в коре надпочечников, но не исключаются и другие этиологические факторы.
Онлайн консультация по заболеванию «Альдостеронизм».
Задайте бесплатно вопрос специалистам: Эндокринолог.
Четких ограничений относительно пола и возраста заболевание не имеет, однако, по статистике, диагностируется чаще всего у женщин от 30 до 50 лет. У мужчин альдостеронизм протекает в более легкой форме и зачастую устраняется посредством консервативных мероприятий. Детский альдостеронизм встречается крайне редко.
Клиническая картина носит неспецифический характер, за исключением одного симптома. В данном случае развивается артериальная гипертензия, которую не удается устранить посредством медикаментозных препаратов.
- Различают следующие виды альдостеронизма:
- В основном диагностируется именно вторичный альдостеронизм.
- Определить точно, какая именно форма патологического процесса имеет место в определенном клиническом случае, может только врач путем диагностики, так как клиническая картина здесь схожа.
- Первичный альдостеронизм (синдром Кона) причины имеет следующие:
- доброкачественные образования в коре надпочечников;
- гиперплазия надпочечников;
- повышенная выработка альдостерона;
- патологические процессы, которые приводят к увеличенному количеству натрия в почках.
Первичный альдостеронизм может устраняться посредством медикаментозной терапии, но только на ранних стадиях развития.
Вторичный альдостеронизм причины развития имеет такие, как:
- нарушение в работе эндокринной системы, различного рода гормональные нарушения;
- злокачественное образование в области коры надпочечников;
- аденома коры надпочечников;
- идиопатический альдостеронизм;
- длительный и бесконтрольный прием медикаментозных препаратов;
- плохая свертываемость крови.
- Первичный альдостеронизм и вторичный по симптомам различаются незначительно.
- Патогенез данного патологического процесса (как первичного альдостеронизма, так и вторичного) достаточно хорошо изучен.
- При первичной форме в организме происходит следующее:
- из-за повышенного количества альдостерона начинается усиление реабсорбции натрия в канальцах почек, в результате чего происходит увеличение выделения из организма калия вместе с мочой;
- недостаточное количество калия приводит к мышечной слабости и появлению симптомов нарушения работы почек;
- происходят дистрофические изменения в канальцах почек, из-за чего становится невозможной реакция на антидиуретический гормон;
- внутриклеточный калий начинает замещаться соединениями водорода и натрия, что приводит к развитию внутриклеточного ацидоза и алкалоза.
- В итоге все это приводит к канальцевой нефропатии.
- Патогенез вторичного альдостеронизма основан на повышении активности ренина плазмы и уровня альдостерона в результате того или иного этиологического фактора.
- Симптомы вторичного типа этого эндокринного заболевания неспецифичны, так как клиническая картина по большей части будет зависеть от первопричинного фактора.
- В целом симптомы альдостеронизма следующие:
- Из-за задержки жидкости в организме, появляется отечность, которая на начальных этапах развития заболевания незначительная и присутствует только в утреннее время. Однако по мере усугубления болезни отеки носят постоянный характер.
- Мышечная слабость. На поздних этапах развития патологии пациент практически обездвижен.
- Усталость даже при полноценном и продолжительном отдыхе.
- Нарастающее недомогание.
- Повышенное артериальное давление, которое не стабилизируется даже после приема препаратов соответствующего спектра действия.
- Головные боли, головокружение.
- Постоянное ощущение жажды.
- Учащенное мочеиспускание, особенно в ночное время.
- На короткие промежутки времени паралич конечностей, онемение отдельных участков тела. Также периодически больной может ощущать покалывание в пальцах.
- Ухудшение зрения.
- Желтизна кожных покровов.
- Острые сердечные боли, а во время диагностики будет установлено увеличение желудочков сердца.
- Судорожные приступы.
По мере развития болезни будут чаще и в более тяжелой форме проявляться и симптомы.
Важно понимать, что выздоровление возможно только в том случае, если лечение будет начато своевременно. Проявление таких симптомов требует немедленного обращения за медицинской помощью.
Для постановки точного диагноза, а также определения формы и степени тяжести течения патологического процесса проводят как лабораторные, так и инструментальные методы исследования. Диагностика включает в себя:
- общий клинический и развернутый биохимический анализ крови;
- общий анализ мочи;
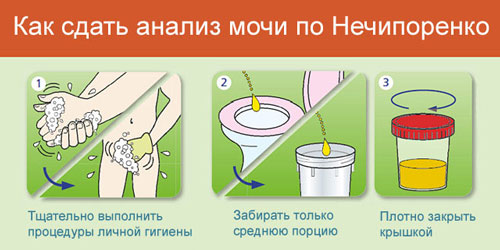
- анализ мочи по Нечипоренко;
- УЗИ почек;
- КТ, МРТ почек;
- УЗИ мочеполовой системы.
Как правильно собрать и сдать мочу по Нечипоренко
Также врач принимает во внимание текущие симптомы, собранный в ходе первичного осмотра личный и семейный анамнез. На основе полученных данных ставится окончательный диагноз и назначается лечение.
Лечение может быть как консервативным, так и радикальным – все будет зависеть от стадии развития патологического процесса. Следует отметить, что на начальных этапах недуг можно устранить с помощью приема медикаментозных средств. В более запущенных случаях эффективным методом будет только операция.
Курс лечения будет зависеть от того, какая именно форма альдостеронизма имеет место, и в какой форме протекает патологический процесс. В любом случае терапевтические мероприятия должны проводиться комплексно.
Если причиной развития заболевания является опухоль, то проводится операция по ее удалению. Медикаментозная терапия может назначаться как до, так и после хирургического вмешательства.
Прием препаратов направлен на:
- стабилизацию артериального давления;
- купирование болевого симптома;
- устранение судорог;
- нормализацию оттока мочи.
В обязательном порядке лечение включает в себя диету. Питание больного должно основываться на калийсодержащих продуктах, а употребление соли необходимо свести к минимуму или исключить вовсе.
Продукты, богатые калием
Прогноз может быть благоприятным, если лечение будет начато своевременно. Первичный тип альдостеронизма достаточно часто можно устранить путем консервативных мероприятий и соблюдения диеты. Неблагоприятные прогнозы имеет вторичная форма болезни, если этиологией выступает злокачественное образование.
Что касается профилактики, то следует проводить мероприятия по предотвращению тех болезней, которые входят в этиологический перечень. Людям, которые входят в группу риска, нужно систематически проходить медицинский осмотр для раннего диагностирования проблемы.
Источник: https://SimptoMer.ru/bolezni/endokrinnaya-sistema/3014-aldosteronizm
Гиперальдостеронизм
Гиперальдостеронизм – патологическое состояние, обусловленное повышенной продукцией альдостерона — основного минералокортикоидного гормона коры надпочечников. При первичном гиперальдостеронизме наблюдается артериальная гипертензия, головные боли, кардиалгия и нарушение сердечного ритма, ухудшение зрения, мышечная слабость, парестезии, судороги. При вторичном гиперальдостеронизме развиваются периферические отеки, хроническая почечная недостаточность, изменения глазного дна. Диагностика различных типов гиперальдостеронизма включает биохимический анализ крови и мочи, функциональные нагрузочные тесты, УЗИ, сцинтиграфию, МРТ, селективную венографию, исследование состояния сердца, печени, почек и почечных артерий. Лечение гиперальдостеронизма при альдостероме, раке надпочечников, рениноме почек – оперативное, при других формах – медикаментозное.
Гиперальдостеронизм включает в себя целый комплекс различных по патогенезу, но близких по клиническим признакам синдромов, протекающих с избыточной секрецией альдостерона.
Гиперальдостеронизм может быть первичным (обусловленным патологией самих надпочечников) и вторичным (обусловленным гиперсекрецией ренина при других заболеваниях). Первичный гиперальдостеронизм диагностируется у 1-2% пациентов с симптоматической артериальной гипертензией.
В эндокринологии 60—70% пациентов с первичным гиперальдостеронизмом составляют женщины в возрасте 30—50 лет; описаны немногочисленные случаи выявления гиперальдостеронизма среди детей.
Гиперальдостеронизм
В зависимости от этиологического фактора различают несколько форм первичного гиперальдостеронизма, из которых 60-70 % случаев приходится на синдром Конна, причиной которого является альдостерома — альдостеронпродуцирующая аденома коры надпочечников. Наличие двусторонней диффузно-узелковой гиперплазии коры надпочечников приводит к развитию идиопатического гиперальдостеронизма.
Существует редкая семейная форма первичного гиперальдостеронизма с аутосомно-доминантным типом наследования, обусловленная дефектом фермента 18-гидроксилазы, выходящего из-под контроля ренин-ангиотензиновой системы и корригируемого глюкокортикоидами (встречается у больных молодого возраста с частыми случаями артериальной гипертензии в семейном анамнезе). В редких случаях первичный гиперальдостеронизм может быть вызван раком надпочечника, способным продуцировать альдостерон и дезоксикортикостерон.
Вторичный гиперальдостеронизм возникает как осложнение ряда заболеваний сердечно-сосудистой системы, патологии печени и почек. Вторичный гиперальдостеронизм наблюдается при сердечной недостаточности, злокачественной артериальной гипертонии, циррозе печени, синдроме Бартера, дисплазии и стенозе почечных артерий, нефротическом синдроме, рениноме почек и почечной недостаточности.
К усилению секреции ренина и развитию вторичного гиперальдостеронизма приводит потеря натрия (при диете, диарее), уменьшение объема циркулирующей крови при кровопотере и дегидратации, чрезмерное потребление калия, длительный прием некоторых лекарственных средств (диуретиков, КОК, слабительных).
Псевдогиперальдостеронизм развивается при нарушении реакции дистальных почечных канальцев на альдостерон, когда, несмотря на его высокий уровень в сыворотке крови, наблюдается гиперкалиемия.
Вненадпочечниковый гиперальдостеронизм отмечается достаточно редко, например, при патологии яичников, щитовидной железы и кишечника.
Первичный гиперальдостеронизм (низкорениновый) обычно связан с опухолевым или гиперпластическим поражением коры надпочечников и характеризуется сочетанием повышенной секреции альдостерона с гипокалиемией и артериальной гипертензией.
Основу патогенеза первичного гиперальдостеронизма составляет влияние избытка альдостерона на водно-электролитный баланс: повышение реабсорбции ионов натрия и воды в почечных канальцах и усиленное выведение ионов калия с мочой, приводящее к задержке жидкости и гиперволемии, метаболическому алкалозу, снижению выработки и активности ренина плазмы крови.
Отмечается нарушение гемодинамики — повышение чувствительности сосудистой стенки к действию эндогенных прессорных факторов и сопротивления периферических сосудов току крови. При первичном гиперальдостеронизме выраженный и длительный гипокалиемический синдром приводит к дистрофическим изменениям в почечных канальцах (калиепенической нефропатии) и мышцах.
Вторичный (высокорениновый) гиперальдостеронизм возникает компенсаторно, в ответ на снижение объема почечного кровотока при различных заболеваниях почек, печени, сердца.
Вторичный гиперальдостеронизм развивается за счет активации ренин-ангиотензиновой системы и усиления продукции ренина клетками юкстагломерулярного аппарата почек, оказывающих избыточную стимуляцию коры надпочечников.
Характерные для первичного гиперальдостеронизма выраженные электролитные нарушения при вторичной форме не возникают.
Клиническая картина первичного гиперальдостеронизма отражает нарушения водно-электролитного баланса, вызванные гиперсекрецией альдостерона.
Вследствие задержки натрия и воды у пациентов с первичным гиперальдостеронизмом возникает выраженная или умеренная артериальная гипертензия, головные боли, ноющие боли в области сердца (кардиалгия), нарушения сердечного ритма, изменения глазного дна с ухудшением зрительной функции (гипертоническая ангиопатия, ангиосклероз, ретинопатия).
Дефицит калия приводит к появлению быстрой утомляемости, мышечной слабости, парестезий, приступов судорог в различных группах мышц, периодических псевдопараличей; в тяжелых случаях – к развитию дистрофии миокарда, калиепенической нефропатии, нефрогенного несахарного диабета. При первичном гиперальдостеронизме в отсутствие сердечной недостаточности периферические отеки не наблюдаются.
При вторичном гиперальдостеронизме наблюдается высокий уровень артериального давления (c диастолическим АД > 120 мм.рт.ст.), постепенно приводящий к поражению сосудистой стенки и ишемии тканей, ухудшению функции почек и развитию ХПН, изменениям глазного дна (кровоизлияниям, нейроретинопатии).
Наиболее частым признаком вторичного гиперальдостеронизма являются отеки, гипокалиемия встречается в редких случаях. Вторичный гиперальдостеронизм может протекать без артериальной гипертензии (например, при синдроме Бартера и псевдогиперальдостеронизме).
У некоторых пациентов наблюдается малосимптомное течение гиперальдостеронизма.
Диагностика предусматривает дифференциацию различных форм гиперальдостеронизма и определение их этиологии. В рамках начальной диагностики проводится анализ функционального состояния ренин-ангиотензин-альдостероновой системы с определением альдостерона и ренина в крови и моче в покое и после нагрузочных тестов, калий-натриевого баланса и АКТГ, регулирующих секрецию альдостерона.
Для первичного гиперальдостеронизма характерно повышение уровня альдостерона в сыворотке крови, снижение активности ренина плазмы (АРП), высокое соотношение альдостерон/ренин, гипокалиемия и гипернатриемия, низкая относительная плотность мочи, значительное усиление суточной экскреции калия и альдостерона с мочой. Основным диагностическим критерием вторичного гиперальдостеронизма является повышенный показатель АРП (при рениноме — более 20–30 нг/мл/ч).
С целью дифференциации отдельных форм гиперальдостеронизма проводят пробу с спиронолактоном, пробу с нагрузкой гипотиазидом, «маршевую» пробу.
С целью выявления семейной формы гиперальдостеронизма проводят геномное типирование методом ПЦР.
При гиперальдостеронизме, корригируемом глюкокортикоидами, диагностическое значение имеет пробное лечение дексаметазоном (преднизолоном), при котором устраняются проявления заболевания, и нормализуется артериальное давление.
Для выяснения природы поражения (альдостерома, диффузно-узелковая гиперплазия, рак) используют методы топической диагностики: УЗИ надпочечников, сцинтиграфию, КТ и МРТ надпочечников, селективную венографию с одновременным определением уровней альдостерона и кортизола в крови надпочечниковых вен. Также важно установить заболевание, вызвавшее развитие вторичного гиперальдостеронизма с помощью исследований состояния сердца, печени, почек и почечных артерий (ЭхоКГ, ЭКГ, УЗИ печени, УЗИ почек, УЗДГ и дуплексное сканирование почечных артерий, мультиспиральная КТ, МР-ангиография).
Выбор метода и тактики лечения гиперальдостеронизма зависит от причины гиперсекреции альдостерона. Обследование пациентов проводится эндокринологом, кардиологом, нефрологом, офтальмологом.
Медикаментозное лечение калийсберегающими диуретиками (спиролактоном) проводят при разных формах гипоренинемического гиперальдостеронизма (гиперплазии коры надпочечников, альдостероме) как подготовительный этап к операции, что способствует нормализации артериального давления и устранению гипокалиемии.
Показана низкосолевая диета с увеличенным содержанием в пищевом рационе продуктов, богатых калием, а также введение препаратов калия.
Лечение альдостеромы и рака надпочечников – оперативное, заключается в удалении пораженного надпочечника (адреналэктомии) с предварительным восстановлением водно-электролитного баланса. Больных с двусторонней гиперплазией коры надпочечников обычно лечат консервативно (спиронолактон) в комбинации с ингибиторами АПФ, антагонистами кальциевых каналов (нифедипином).
При гиперпластических формах гиперальдостеронизма полная двусторонняя адреналэктомия и правосторонняя адреналэктомия в сочетании с субтотальной резекцией левого надпочечника малоэффективны. Гипокалиемия исчезает, но отсутствует желаемый гипотензивный эффект (АД нормализуется лишь в 18% случаев) и есть высокий риск развития острой надпочечниковой недостаточности.
При гиперальдостеронизме, поддающемся коррекции глюкокортикоидной терапии, для устранения гормонально-метаболических нарушений и нормализации АД назначают гидрокортизон или дексаметазон. При вторичном гиперальдостеронизме комбинированную антигипертензивную терапию проводят на фоне патогенетического лечения основного заболевания под обязательным контролем ЭКГ и уровня калия в плазме крови.
В случае вторичного гиперальдостеронизма вследствие стеноза почечных артерий для нормализации кровообращения и функционирования почки возможно проведение чрескожной рентгеноэндоваскулярной баллонной дилатации, стентирования пораженной почечной артерии, открытой реконструктивной операции. При выявлении рениномы почки показано хирургическое лечение.
Прогноз гиперальдостеронизма зависит от тяжести заболевания-первопричины, степени поражения сердечно-сосудистой и мочевыделительной системы, своевременности и лечения. Радикальное оперативное лечение или адекватная медикаментозная терапия обеспечивают высокую вероятность выздоровления. При раке надпочечника прогноз неблагоприятный.
С целью профилактики гиперальдостеронизма необходимо постоянное диспансерное наблюдение лиц с артериальной гипертензией, заболеваниями печени и почек; соблюдение медицинских рекомендаций относительно приема медикаментов и характера питания.
Источник: https://www.KrasotaiMedicina.ru/diseases/zabolevanija_endocrinology/hyperaldosteronism
Первичный альдостеронизм
Первичный альдостеронизм (al-DOS-tuh-ro-niz-um) является одним из видов гормонального расстройства, которое приводит к повышенному кровяному давлению. Ваши надпочечники вырабатывают ряд важных гормонов. Одним из них является альдостерон, который уравновешивает натрий и калий в крови.
При первичном альдостеронизме ваши надпочечники вырабатывают слишком много альдостерона, в результате чего вы теряете калий и сохраняете натрий. Избыток натрия, в свою очередь, держится на воде, увеличивая объем крови и кровяное давление.
Диагностика и лечение первичного альдостеронизма важны, потому что люди с такой формой высокого кровяного давления имеют более высокий риск сердечных заболеваний и инсульта. Кроме того, высокое кровяное давление, связанное с первичным альдостеронизмом, может быть излечим.
Варианты для людей с первичным альдостеронизмом включают лекарства, модификации образа жизни и операции.
симптомы
Основными признаками первичного альдостеронизма являются:
- От умеренного до тяжелого высокого кровяного давления
- Высокое кровяное давление, которое принимает несколько препаратов для контроля (резистентная гипертония)
- Высокое кровяное давление наряду с низким уровнем калия (гипокалиемия)
Когда нужно обратиться к врачу
Регулярно проверяйте артериальное давление, особенно если у вас есть факторы риска высокого кровяного давления. Попросите вашего врача о возможности первичного альдостеронизма, если:
- Тебе 45 лет и старше
- У вас есть семейная история высокого кровяного давления
- У вас высокое кровяное давление, которое началось в возрасте 44 лет или младше
- У тебя избыточный вес
- У вас сидячий образ жизни
- Вы используете табак
- Вы пьете много алкоголя
- У вас диетические дисбалансы (слишком много соли, недостаточно калия)
причины
Общие условия, вызывающие перепроизводство альдостерона, включают:
- Благоприятный рост надпочечников (альдостерон-продуцирующая аденома) – состояние, также известное как синдром Конна
- Overactivity обоих надпочечников (идиопатический гиперальдостеронизм)
В редких случаях первичный альдостеронизм может быть вызван:
- Раковый (злокачественный) рост наружного слоя (коры) надпочечников (карцинома коры надпочечников)
- Редкий тип первичного альдостеронизма, называемый глюкокортикоидозом, – реабилитируемый альдостеронизм, который протекает в семьях и вызывает повышенное кровяное давление у детей и молодых людей
осложнения
Первичный альдостеронизм может привести к повышенному кровяному давлению и низким уровням калия. Эти осложнения, в свою очередь, могут привести к другим проблемам.
Проблемы, связанные с высоким кровяным давлением
Упорно повышенное кровяное давление может привести к проблемам с сердцем и почками, в том числе:
- Инфаркт
- Сердечный отказ
- Гипертрофия левого желудочка – увеличение мышц, составляющих стенку левого желудочка, одну из насосных камер вашего сердца
- Инсульт
- Болезнь почек или почечная недостаточность
- Преждевременная смерть
Высокое кровяное давление, вызванное первичным альдостеронизмом, несет более высокий риск сердечно-сосудистых осложнений, чем другие типы высокого кровяного давления. Этот избыточный риск связан с высоким уровнем альдостерона, который может вызвать повреждение сердца и кровеносных сосудов, независимо от осложнений, связанных с высоким кровяным давлением.
Проблемы, связанные с низким уровнем содержания калия
Некоторые, но не все, люди с первичным альдостеронизмом имеют низкий уровень калия (гипокалиемия). Легкая гипокалиемия не вызывает каких-либо симптомов, но очень низкие уровни калия могут приводить к:
- Слабое место
- Сердечные аритмии
- Мышечные спазмы
- Избыточная жажда или мочеиспускание
- Для диагностики первичного альдостеронизма доступны различные тесты.
Тест скрининга
Первоначально ваш врач, вероятно, будет измерять уровень альдостерона и ренина в крови. Ренин – это фермент, освобожденный вашими почками, который помогает регулировать кровяное давление. Сочетание очень низкого уровня ренина с высоким уровнем альдостерона указывает на то, что первичный альдостеронизм может быть причиной вашего высокого кровяного давления.
Подтверждающие тесты
Если тест альдостерон-ренин предполагает, что у вас может быть первичный альдостеронизм, вам понадобится еще одно испытание для подтверждения диагноза, например, одно из следующего:
- Оральная соль. Вы будете придерживаться диеты с высоким содержанием натрия в течение трех дней, прежде чем ваш врач измеряет уровень альдостерона и натрия в моче.
- Тест на слизь. Уровни альдостерона тестируются после того, как натрий, смешанный с водой (физиологический раствор), вводится в кровь в течение нескольких часов.
- Тест на подавление флудрокортизона. После того, как вы следуете диете с высоким содержанием натрия и принимаете флудрокортизон, который имитирует действие альдостерона, в течение нескольких дней измеряются уровни альдостерона в крови.
Дополнительные тесты
Если вы получите диагноз первичного альдостеронизма, ваш врач проведет дополнительные тесты, чтобы определить, является ли основная причина альдостеронопроизводящей аденомой или гиперактивностью обоих надпочечников. Тесты могут включать:
- Сканирование брюшной компьютерной томографии (КТ). КТ может помочь идентифицировать опухоль на вашей надпочечниковой железе или расширение, которое предполагает гиперактивность. Вам может потребоваться дополнительное тестирование после КТ, потому что этот тест на изображение может пропустить небольшие, но важные аномалии или найти опухоли, которые не производят альдостерон.
- Отбор проб надпочечников. Радиолог рисует кровь из ваших правых и левых надпочечников и сравнивает два образца. Уровни альдостерона, которые значительно выше с одной стороны, указывают на наличие альдостерономы с этой стороны. Аналогичные уровни альдостерона с обеих сторон указывают на гиперактивность в обеих железах.Этот тест включает помещение трубки в вену в пах и нарезку ее на вены надпочечников. Хотя это важно для определения подходящего лечения, этот тест несет риск кровотечения или сгустка крови в вену.
лечение
Лечение первичного альдостеронизма зависит от основной причины, но его основной целью является нормализация или блокирование эффекта высокого уровня альдостерона и предотвращение потенциальных осложнений высокого кровяного давления и низкого уровня калия.
Лечение опухоли надпочечников
Опухоль надпочечников можно лечить хирургическим вмешательством или лекарствами и изменениями образа жизни.
- Хирургическое удаление железы. Хирургическое удаление надпочечников, содержащих опухоль (адреналэктомия), обычно рекомендуется, поскольку оно может надолго разрешать высокое кровяное давление и дефицит калия, и это может привести к повышению уровня альдостерона. Артериальное давление обычно постепенно снижается после односторонней адреналэктомии. Ваш врач будет внимательно следить за вами после операции и постепенно корректировать или устранять ваши препараты высокого кровяного давления.Адренальэктомия несет обычные риски абдоминальной хирургии, включая кровотечение и инфекцию. Тем не менее, замена гормона надпочечников не требуется после односторонней адреналэктомии, потому что другая надпочечниковая железа способна продуцировать достаточное количество всех гормонов сама по себе.
- Препараты, блокирующие альдостерон. Если вы не можете провести операцию или не хотите этого делать, первичный альдостеронизм, вызванный доброкачественной опухолью, также можно лечить с помощью альдостерон-блокирующих препаратов (антагонистов антагонистов минералокортикоидов) и изменений образа жизни. Но высокое кровяное давление и низкий калий вернутся, если вы перестанете принимать лекарства.
Лечение гиперактивности обоих надпочечников
Комбинация лекарств и модификаций образа жизни может эффективно лечить первичный альдостеронизм, вызванный гиперактивностью обоих надпочечников (двусторонняя гиперплазия надпочечников).
- Лекарственные препараты. Антагонисты минаркокортикоидных рецепторов блокируют действие альдостерона в вашем организме. Ваш врач может сначала назначить спиронолактон. Это лекарство помогает исправить высокое кровяное давление и низкий уровень калия, но это может вызвать проблемы.Помимо блокирования рецепторов альдостерона, спиронолактон блокирует рецепторы андрогена и прогестерона и может ингибировать действие этих гормонов. Побочные эффекты могут включать мужское увеличение груди (гинекомастия), снижение сексуального желания, импотенция, нарушения менструального цикла и желудочно-кишечные расстройства.Более новый, более дорогой антагонист ангионикоидных рецепторов, называемый эплеренон, действует только на рецепторы альдостерона, но устраняет побочные эффекты полового гормона, связанные со спиронолактоном. Ваш врач может рекомендовать эплеренон, если у вас серьезные побочные эффекты со спиронолактоном. Вам также могут потребоваться другие лекарства для высокого кровяного давления.
- Изменения образа жизни. Препараты высокого кровяного давления более эффективны в сочетании со здоровой диетой и образом жизни. Поработайте с вашим врачом, чтобы создать план по снижению натрия в вашем рационе и поддерживать здоровый вес тела. Регулярное упражнение, ограничение количества алкоголя, которое вы пьете и прекращение курения, также может улучшить ваш ответ на лекарства.
Образ жизни и домашние средства
Здоровый образ жизни необходим для поддержания низкого кровяного давления и поддержания долгосрочного здоровья сердца. Вот несколько советов по здоровому образу жизни:
- Следуйте здоровой диете. Ограничьте натрий в своем рационе, сосредоточив внимание на свежих продуктах и продуктах с пониженным содержанием натрия, избегая приправ и удаляя соль из рецептов. Диеты, которые также подчеркивают здоровое разнообразие продуктов, включая зерно, фрукты, овощи и обезжиренные молочные продукты, могут способствовать снижению веса и снижению кровяного давления. Попробуйте диетические подходы к остановке гипертонии (DASH) диета – это доказало преимущества для вашего сердца.
- Достигайте здорового веса. Если ваш индекс массы тела (ИМТ) составляет 25 или более, потеря 10 фунтов (4,5 килограмма) может снизить кровяное давление.
- Упражнение. Регулярные аэробные упражнения могут помочь снизить кровяное давление. Вам не нужно ударяться в спортзал – интенсивные прогулки в большинстве дней недели могут значительно улучшить ваше здоровье. Попробуйте прогуляться с другом за обедом, а не ужинать.
- Не курите. Прекращение курения улучшит ваше общее сердечно-сосудистое здоровье. Никотин в табаке заставляет ваше сердце работать сильнее, сжимая кровеносные сосуды и увеличивая сердечный ритм и кровяное давление. Поговорите со своим врачом о лекарствах, которые могут помочь вам бросить курить.
- Ограничьте алкоголь и кофеин. Оба вещества могут повысить ваше кровяное давление, а алкоголь может повлиять на эффективность некоторых препаратов кровяного давления. Спросите своего врача, безопасно ли умеренное потребление алкоголя для вас.
Подготовка к назначению
Поскольку симптомы первичного альдостеронизма не всегда очевидны, ваш врач может предложить вам назначить встречу, чтобы получить скрининг на состояние. Ваш врач может подозревать первичный альдостеронизм, если у вас высокое кровяное давление, и:
- Ваше кровяное давление остается постоянно высоким, особенно если вы уже принимаете по крайней мере три препарата для лечения (резистентная гипертония)
- У вас низкий уровень калия в крови – хотя многие люди с первичным альдостеронизмом имеют нормальный уровень калия, особенно на ранних стадиях заболевания
- У вас есть рост на одной из ваших надпочечников, кстати, найденный в тесте на изображение, сделанном по другой причине
- У вас есть личная или семейная история высокого кровяного давления или инсульта в молодом возрасте
Тест на скрининг первичного альдостеронизма может потребовать некоторого планирования.
Тест может быть выполнен, когда вы принимаете большинство препаратов для лечения артериального давления, но вам может потребоваться прекратить прием определенных препаратов, таких как спиронолактон (Aldactone) и эплеренон (Inspra), до шести недель до тестирования.
Ваш врач может также попросить вас избегать настоящих продуктов солодки за пару недель до начала теста, поскольку они могут вызывать изменения, которые имитируют избыток альдостерона.
Источник: https://dogerli.ru/pervichnyj-aldosteronizm/

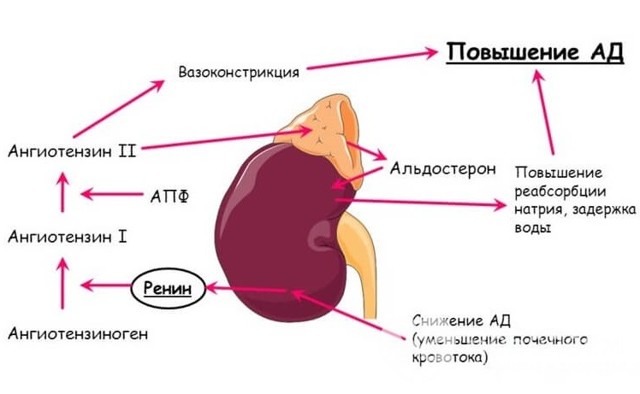 Для первичного гиперальдостеронизма свойственны низкий уровень ренина и калия, гиперсекреция альдостерона и высокое артериальное давление
Для первичного гиперальдостеронизма свойственны низкий уровень ренина и калия, гиперсекреция альдостерона и высокое артериальное давление 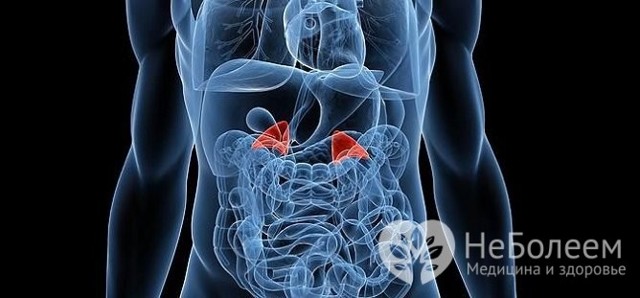 Гиперальдостеронизм может быть связан с нарушениями работы самих надпочечников или других органов
Гиперальдостеронизм может быть связан с нарушениями работы самих надпочечников или других органов  Повышенное артериальное давление – распространенный симптом гиперальдостеронизма
Повышенное артериальное давление – распространенный симптом гиперальдостеронизма  Для диагностики гиперальдостеронизма исследуют кровь на определение уровня альдостерона
Для диагностики гиперальдостеронизма исследуют кровь на определение уровня альдостерона  Если причиной гиперальдостеронизма является синдром Лиддла, показана трансплантация почки
Если причиной гиперальдостеронизма является синдром Лиддла, показана трансплантация почки