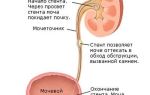
Острый пиелонефрит почек, согласно статистическим данным, встречается часто, уступая лишь инфекции верхних дыхательных путей.
Поэтому желательно заранее ознакомиться с вопросом, что такое острый пиелонефрит. Симптомы и лечение характерные для данного недуга разберем подробно – это позволит оперативно отреагировать в том случае, если произошло заболевание.
Острый пиелонефрит: этиология и патогенез
Первичное воспаление, появляющееся обычно после ангины, кожного фурункулёза, мастита и других инфекционных заболеваний.
Острый пиелонефрит у детей и взрослых проявляется в виде следующих симптомов:
- головная боль;
- общая слабость. Однако дети, наоборот, могут испытывать сильное общее возбуждение;
- болезненные ощущения в области суставов, а также мышц рук и ног;
- тошнота, периодически сопровождаемая рвотой;
- ввиду выделения большого количества пота выделяется небольшое количество мочи. При этом в целом нарушений мочеиспускания не наблюдается;
- озноб характерен для такой форму недуга, как острый гнойный пиелонефрит;
- нередко одновременно с ознобом возникает потливость, повышается температура. Она то достигает отметки в 40 градусов, то опускается до 37,5, образуя так называемые гектические колебания. Такие колебания могут происходить по нескольку раз за одни сутки, сигнализируя, что образовались новые гнойнички;
- тупые болевые ощущения в области поясницы. Этим ощущениям, как правило, свойственно продолжаться в области под рёбрами либо в паху. Они возникают примерно на второй-третий день после возникновения недуга. Но иногда проявляются позже. Если дискомфорт наблюдается с одной стороны, значит, возник односторонний пиелонефрит. Если же с двух сторон – соответственно, двусторонний. При движениях ногами, кашле, неаккуратных поворотах эти ощущения усиливаются;
- для детей могут быть характерны проявления раздражений менингеальных оболочек. Иными словами, им становится сложно совершать движения шеей, до конца разгибать ноги. Ребёнку становится сложно переносить яркий свет, громкие звуки, резкие запахи. Иногда раздражают и прикосновения.
Для вторичного воспаления характерны следующие признаки острого пиелонефрита:
- колики в области почек случаются в том случае, если моча при оттоке встречается с камнями. Это явление сопровождается повышением температуры до 39 градусов и общим ухудшением самочувствия. Особенно резко меняется температура у детей;
- человек испытывает постоянные головные боли;
- часто возникает жажда;
- поясничные боли приобретают постоянный характер;
- наблюдается более учащённое, чем обычно, сердцебиение;
- во время мочеиспускания наблюдаются проблемы.
Рекомендуется оперативно предпринять меры, если клинические симптомы проявились спустя несколько дней или недель после затухания инфекционного заболевания.
Диагностика
Дифференциальная диагностика острого пиелонефрита включает следующие процедуры:
- пальпация области под рёбрами и поясницы. При данном диагнозе, как правило, мышцы живота и поясницы находятся в напряжённом состоянии, а почка – в увеличенном. Соприкосновение ребра ладони с 12 ребром при простукивании приводит к болезненным ощущениям. Врач должен исключить вероятность заболевания пациента аппендицитом, панкреатитом, острым холециститом, тифом, сепсисом, менингитом, язвой;
- урологический осмотр. Мужчинам нужно пройти осмотр ректальным способом, женщинам – вагинальным;
- общий анализ мочи – необходим для определения содержания бактерий и лейкоцитов, эритроцитов, белка. Такой подход помогает определить, мешает ли току мочи камень, а также установить, односторонний у пациента пиелонефрит или двусторонний. Разрушения в тканях почек и мочеточнике определяются благодаря эритроцитам;
- посев мочи – помогает определить вид бактерий, а также степень их чувствительности к тем или иным антибиотикам. Этот метод исследования считается почти идеальным для перечисленных целей;
- биохимическое исследование мочи – выявляет увеличение количества креатинина и уменьшение калия, мочевины. Такая картина как раз характерна для острого пиелонефрита;
- проба Зимницкого – помогает определить количество мочи за сутки. У больного человека объём ночной мочи будет превышать дневной;
- биохимическое исследование крови – если повысится содержание креатинина и мочевины, что характерно для этого заболевания, анализ сможет его зафиксировать;
- УЗИ – позволяет оперативно и с большой степенью точности диагностировать увеличение размеров почки, изменение её формы. Также становится очевидным наличие камней в почках. Определяется с высокой точностью и их местоположение.
Непосредственно сам острый пиелонефрит код по МКБ-10 имеет N10-N11.
При подтверждении недуга обязательно нужно пройти госпитализацию – это поможет точнее установить форму заболевания и его стадию.
Лечение
Больным нежелательно лишний раз даже подниматься с кровати. О физических нагрузках различной степени интенсивности и речи быть не может.
Причём желательно при обострении проходить лечение в стационарном режиме под круглосуточным присмотром специалистов. Как только осложнения убираются, снижается обострение, нормализуется показатель артериального давления, режим становится менее строгим.
Следующее обязательное требование для скорейшего выздоровления – строгая диета при остром пиелонефрите.
Строго запрещаются в любых дозировках острые приправы, жареная пища, консервированная еда, алкогольные напитки. Даже такая полезная пища, как бульон, может нанести вред в том случае, если он является наваристым.
Вся перечисленная еда способна раздражающе воздействовать на органы, задействованные в выделении мочи.
Если предоставляется возможность, можно увеличить объём и до трёх литров. Это способствует снятию интоксикации.
Так как жидкость не задерживается в организме, можно не переживать, что большое количество воды нанесёт вред.
Однако тогда, когда наблюдается обострение хронического пиелонефрита, лечение водой необходимо притормозить. Желательно снизить объём потребляемой жидкости таким образом, чтобы он равнялся объёму выделяемой за сутки.
Впрочем, совершенно необязательно потреблять исключительно воду. Её можно заменить свежими натуральными соками, зелёным чаем, компотом, отваром шиповника, морсом из клюквы, киселём, зелёным чаем, минеральной водой. Так же, как и воды, в организме больного пиелонефритом должно быть достаточное количество соли.
Желательно включить в рацион большое количество кисломолочной пищи и продуктов, которые богаты углеводами, жирами белками, витаминами.
Общая калорийность блюд должна составлять не более 2000-2500 ккал – имеется в виду ежедневный рацион взрослого пациента.
Приветствуются также фрукты, овощи, каши. Мясо тоже желательно, но только в том случае, если оно подаётся в отваренном виде и без острых специй.
При первичном заболевании назначается лечение острого пиелонефрита антибиотиками широкого спектра действия. Но после того, как специалист определит чувствительность, он может назначить препараты с целевой направленностью.
Чаще всего прописываются такие антибиотики, как Цефуроксим, Гентамицин, Цефаклор, Ципрофлоксацин, Норфлоксацин, Офлоксацин, Цефиксим. Впрочем, если заболевание протекает тяжело и лечение не приносит ощутимых результатов, врач может назначить другие лекарства. Или прописать их комбинацию – всё очень индивидуально.
Лекарство Ципрофлоксацин
Антибактериальные препараты прописывают в зависимости от того, чувствителен к ним возбудитель пиелонефрита или нет.
Однако антибиотики при остром пиелонефрите в любом случае нельзя пить дольше шести недель – в противном случае заболевание может получить статус хронического либо, если начали проявляться улучшения, возникнет рецидив. Рекомендуется в среднем каждые пять или семь дней менять лекарство.
Что касается противовоспалительных средств, то чаще всего рекомендуются Фурагин, Уросульфан, Бисептол, Грамурин, Фурадонин, Невиграмон.
В случае со вторичным пиелонефритом самое важное – это обеспечить моче нормальный проход.
Если произошла закупорка мочеточника камнем небольшого размера, можно дождаться его самостоятельного отхождения.
Катетеризация является отличным помощником в этом случае. Если лекарственная терапия и катетеризация не помогает трое суток, не исключается хирургическое вмешательство для того, чтобы удалить камень. Если образование большое, вмешательство проводится сразу же.
Далее проводится искусственный вывод жидкости – дренирование. Параллельно с ним врач прописывает терапию, состоящую из приёма антибактериальных средств. Благодаря ей снимаются озноб и повышенная температура тела, купируются болевые ощущения.
При таком серьезном заболевании, как острый пиелонефрит, лечение обязательно нужно пройти под присмотром специалиста, самолечение недопустимо.
Видео по теме
Еще больше полезной информации про хронический острый пиелонефрит – причины, этиология и способы лечения болезни – в телепередаче «Жить здорово!» с Еленой Малышевой:
Острый и хронический пиелонефрит – заболевания не самые приятные, однако излечиваемые. Если вовремя начать правильное лечение под присмотром специалистов, от него можно предотвратить осложнения острого пиелонефрита и избавиться от недуга. Прогноз в подобном случае практически всегда является благоприятным.
Источник: https://mkb.guru/bolezni-pochek/vospalitelnye/nefrit/pielonefrit/ostryj.html
Лечение и профилактика хронической формы пиелонефрита
Пиелонефрит имеет большую этиологию развития и есть множество причин, по, которым данное заболевание развивается. В настоящее время нет должного ответа, какие именно микроорганизмы оказывают губительное воздействие на паренхиму и лоханки почки и вызывают пиелонефрит.
В основном патология поражает только одну почку. Фактором для развития болезни могут стать условно патогенные бактерии, что при нормальной работе иммунитета живут у человека и не причиняют вреда, как и патогенные микроорганизмы. Попадая в организм, инфекция становится причиной воспаления почки.
Патогенез пиелонефрита
Патогенные микроорганизмы с током крови попадают в сосуды почечных клубочков и вызывают в них воспаление и дегенеративные изменения. Причиной развития пиелонефрита является инфекция.
Чаще всего провоцирует патологию:
- кишечная и паракишечная палочка;
- стрептококки;
- стафилококки;
- синегнойная палочка;
- Л формы бактерии.
Патогенез острого и хронического пиелонефрита развивается идентично.
Этиология заболевания
Развивается хронический пиелонефрит в процессе инфицирования следующими микроорганизмами:
Почти на 40% причиной развития хронического пиелонефрита считается кишечная палочка. У этого штамма есть одно отличие, палочка может прилипать, что свидетельствует о специальных органеллах у бактерий. Поэтому эта бактерия не вымывается совместно с потоком мочи.
Кишечная палочка выделяет сильные токсины, которые пагубно воздействуют на работу мочеточников, повышают в почках давление и способствует развитию воспалительного процесса.
Патогенез хронического пиелонефрита
Хронический пиелонефрит появляется такими способами:
- Основной путь передачи инфекции уриногенный. Кишечная палочка из прямой кишки перемещается в области промежности, далее проникает в мочеиспускательный канал и мочевой пузырь;
- При получении механической травмы во время секса, впоследствии постановки катетера;
- Инфицирование мочевыводящих путей через кровь. Гематогенное заражение наблюдается при иммунодефиците, когда очаг находится в малом тазу или развивается после сепсиса.
Факторы, провоцирующие недуг
Развивается заболевания по следующим причинам:
- у женщин заболевание встречается в 5 раз больше, чем у мужчин. Это связано с анатомическим строением мочеиспускательного канала. У представительниц слабого пола он короткий и широкий и он не дает защиты для проникновения инфекции. У мужчин мочеиспускательный канал длинный и извилистый, поэтому мешает развиваться восходящей инфекции;
- местная защита слабеет. Оболочка слизистой мочевого пузыря имеет свойство уничтожать патогенные бактерии. Но это свойство теряет свою силу, если развивается воспалительный процесс или цистит;
- снижение иммунитета. Развитие иммунодефицита повышает риск проникновения бактерий в мочевыделительную систему;
- абактериальный нефрит также способствует проникновению инфекции в мочевой пузырь и почки;
- диабет увеличивает риск развития инфицирования. При повышенном сахаре, развивается нейрогенная дисфункция мочевого пузыря и различные иммунные нарушения;
- понижение и нарушение производства и выделения мочи. У здорового человека, пассаж мочи однонаправленный, он обеспечивает нормальную работу почек. При гормональном дисбалансе при половом созревании и беременности, такое свойство теряет свою способность. Также это может быть обусловлено опухолью предстательной железы, развитием камней, наследственными аномалиями развития мочевыводящих путей.
Симптомы болезни
Хронический пиелонефрит имеет таким симптомы:
- Появляются боли в поясничной области, чаще ноющего, непостоянного и несимметричного характера. Согласно наблюдениям характерно, что боль возникает на противоположной стороне от больной почки. При длительной ходьбе и стоянии на месте развивается дискомфорт и чувство тяжести в пояснице. Пациенты стараются укутать поясничную область теплее, она у них постоянно мерзнет. Более выраженные и сильные боли характерны для мочекаменной болезни. Если почка опущена или подвижна, то болевые ощущения могут наблюдаться в брюшной полости;
- В вечернее время без причин повышается температура до 38,1;
- В ночное время наблюдается повышенное мочеиспускание;
- Давление повышается и в стадии ремиссии это может быть одним симптомом;
- Наблюдается интоксикация всего организма и повышенная слабость и утомляемость в утреннее время;
- К концу дня заметна отечность на лице, руках, стопах;
- В клиническом анализе мочи снижается уровень гемоглобина;
- В моче увеличиваются лейкоциты, есть признаки бактериурии, белка, эритроцитов;
- Понижается удельный вес мочи в пробе по Зимницкому;
- Показатели биохимии крови имеют отклонения от нормы.
Диагностика
Методы диагностики заболевания:
- Клинический анализ крови и мочи;
- Посев мочи на стерильность и чувствительность;
- УЗИ почек;
- Внутривенная урография с контрастным веществом;
- Радиоизотопные методы исследования.
Лечение хронического пиелонефрита
Лечение основано на уничтожении возбудителя. Чаще всего прописываются антибиотикию. Главными требованиями антибиотиков являются минимальная нефротоксичность и высокая эффективность к распространенным возбудителям болезни.
К таким препаратам относятся следующие группы:
- Пенициллины. Они менее токсичны и обладают широким воздействием;
- Цефалоспорины 1 и 2 поколения. В основном они назначаются в виде уколов и должны проводиться в условиях стационара под наблюдение врачей;
- Фторхинолоны. Эта группа медицинских средств не токсична, имеет высокую эффективность в отношении возбудителей инфекции мочевыводящих путей. Эти препараты обладают фоточувствительностью и при лечении нельзя посещать солярий и загорать на пляже;
- Нитрофураны. Дают хороший результат при лечении пиелонефрита. Но имеет широкий список побочных эффектов и не всем подходят для лечения;
- Оксихинолины. В настоящее время чувствительность к этим средствам низкая, хотя они прекрасно переносятся организмом.
Курс лечения пиелонефрита в хронической стадии занимает две недели. При тяжелом течении и значительном воспалении, лечение составляет до 30 дней. Во время лечебного процесса, рекомендуется повторять посев мочи и менять лекарство каждые 10 дней.
Народные средства в борьбе с болезнью
К дополнению к антибактериальной терапии, пациенту совместно назначают отвары и лекарственные травы при лечении хронического пиелонефрита. Но народные средства полностью не заменят лечение и не принимаются в период обострения болезни.
Отвары и сборы трав принимаются длительный период в стадии ремиссии. Хорошо проводить профилактические методы осенью и весной. Если пациент склонен к развитию аллергии, то ему с осторожностью нужно назначать фитотерапию.
Рецепты:
- Взять три части толокнянки, по одной части цветов василька и корня солодки. 1 столовую ложку смеси залить 250 мл воды, дать настояться полчаса и принимать по столовой ложке три раза в сутки;
- Приготовить в одинаковом соотношении кукурузные рыльца, листья березы, хвоща полевого и добавить 2 части плодов шиповника. Взять столовую ложку и залить 400 мл кипятка. Настоять 25 минут и пить по 100 мл три раза на день перед едой.
Профилактика хронического пиелонефрита
Методы профилактики заболевания:
- Вовремя вылечить острую форму пиелонефрита и находиться на диспансерном учете;
- Чтобы устранить бактериурию нужно лечить холецистит, кариес, болезни носа и горла;
- Проводить профилактику беременных;
- При наличии камней показано проведение хирургического вмешательства;
- Соблюдение всех правил гигиены;
- Сбалансировано питаться;
- Два раза в год проходить осмотр у уролога и нефролога;
- Не переохлаждаться;
- Не поддаваться стрессовым ситуациям; вести здоровый образ жизни.
Питание во время ремиссии
Рекомендации врачей по питанию:
- Нужно уменьшить нагрузку на почки;
- Не принимать пищу, которая будет раздражить слизистую мочевыделительной системы;
- Снизить прием белков, жиров;
- Фосфора;
- При нормальной работе почек, пить много жидкости;
- Исключить острую, жаренную, копченую и соленую пищу;
- Убрать из рациона продукты, которые увеличивают уровень мочевой кислоты;
- Не употреблять кофе, чай, рыбные бульоны;
- Разрешается кушать макароны, белый хлеб;
- Различные каши;
- Овощи и фрукты;
- Травяные отвары; морсы;
- Чаи;
- Арбузы;
- Дыни;
- Гранаты;
- Яблоки;
- Гречневую кашу.
Прогноз
Признаки хронического пиелонефрита не всегда ярко выражены и часто сопровождаются осложнениями, такими, как:
- пионефроз;
- паранефрит;
- абсцесс почки;
- другие функциональные нарушения.
В настоящее время есть новейшие методики диагностирования и лечения пиелонефрита, что снижает риск развития острого течения заболевания.
Основные стадии и принципы терапии патологии
Есть два типа хронического пиелонефрита:
- Первичный или необструктивный. Код по МКБ 10. Эта болезнь характеризуется воспалительным процессом, причиной которого стал микроб. Воспаление развивается в паренхиме почки. Нет достоверных фактов, которые способствуют инфицированию и развитию воспалительного процесса;
- Вторичный, хронический обструктивный пиелонефрит. Воспалительный процесс развивается при аномальном развитии наследственного характера мочевыделительной системы. У 80% пациентов наблюдается данный тип пиелонефрита. Он развивается на фоне функциональных и органических изменений, что осложняются правильным оттоком мочи.
Итог
Хронический пиелонефрит относится к неспецифическим заболеваниям, которое поражает чашечки и лоханки почек. По статистическим данным, такой патологией страдает треть населения нашей планеты.
Хронический пиелонефрит может развиться в любом возрасте как у мужчин, так и у женщин. Болезнь может проходить самостоятельно, но может осложняться течением других патологий. При хронической стадии почти нет симптомов.
Часто патология диагностируется при цистите, простатите и других недугах в организме. Чаще всего причиной пиелонефрита является кишечная палочка.
При каждом обострении хронического процесса, поражаются все новые участки в почках. В результате этого орган перестает полностью функционировать.
Если есть двусторонний пиелонефрит, то есть риск развития хронической почечной недостаточности.
Чтобы ремиссия продолжалась длительный период, нужно выполнять все рекомендации специалиста и соблюдать правила профилактики и диеты в данный период. Диагностировать болезнь можно после сдачи анализов и проведения ультразвукового исследования и рентгена.
Лечение заключается в назначении пациенту антибактериальной терапии с совместным применением средств народной медицины. Такой курс поможет избежать повторных обострений и устранить причины развития заболевания. Хронический пиелонефрит может развиться вне зависимости от возраста и пола.
Источник: https://kakbog.com/bolezni/drugie/xronicheskii-pielonefrit.html
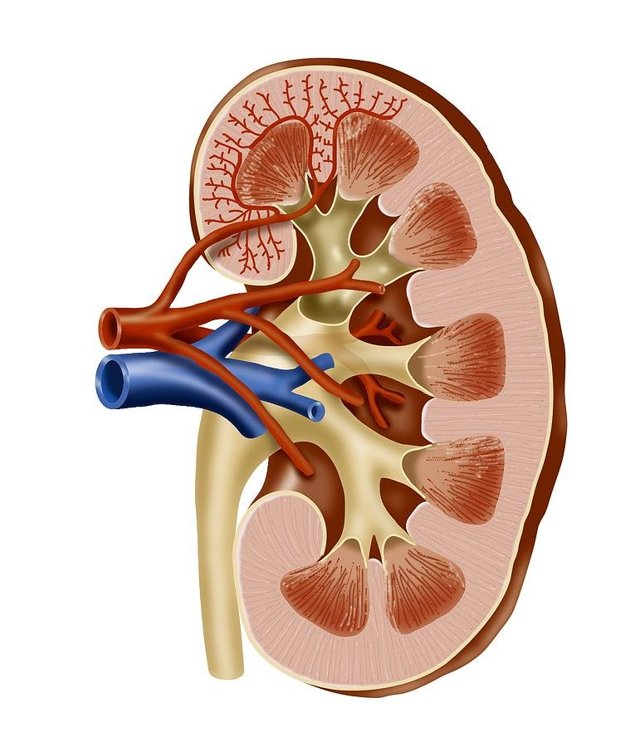
Острый пиелонефрит :: Симптомы, причины, лечение и шифр по МКБ-10
Острый пиелонефрит.
Острый пиелонефрит
Острый пиелонефрит – это острое инфекционно-воспалительное заболевание ткани почек и чашечно-лоханочной системе почек. Он может быть первичным или развиваться на фоне уже существующего другого заболевания почек.
Клиническая картина острого пиелонефрита определяется стадией заболевания, наличием или отсутствием осложнений и сочетанием общих признаков тяжелого инфекционного процесса и местных симптомов. Стадии пиелонефрита соответствуют морфологическим изменениям в почке. Начальная стадия заболевания — серозный пиелонефрит, длительность которого варьирует от 6 до 36 Последующие стадии заболевания характеризуются гнойными, деструктивными изменениями, которые развиваются в следующей последовательности: апостематозный пиелонефрит, карбункул почки, абсцесс почки, гнойный паранефрит. Апостематозный пиелонефрит характеризуется появлением мелких (1-2 мм) множественных гнойничков в корковом веществе почки и на ее поверхности. Карбункул почки развивается в корковом веществе вследствие слияния гнойничков при апостематозном пиелонефрите либо в результате попадания микробного эмбола в конечный артериальный сосуд почки, что проявляется сочетанием ишемического, некротического и гнойно-воспалительного процессов. Абсцесс почки является результатом гнойного расплавления паренхимы в очаге слияния апостем или карбункула почки. Сформировавшийся гнойник может опорожниться в околопочечную клетчатку в результате гнойного расплавления фиброзной капсулы почки с последующим развитием гнойного паранефрита и, даже, флегмоны забрюшинного пространства. Гнойные формы пиелонефрита особенно часто развиваются в результате обструкции верхних мочевых путей. Клиническая картина острого вторичного пиелонефрита отличается от таковой при первичном пиелонефрите большей выраженностью местных симптомов. При первичном (необструктивном) пиелонефрите на первое место выступают общие признаки инфекционного заболевания, а местные симптомы в начале болезни могут вообще отсутствовать, что нередко приводит к диагностическим ошибкам. Симптомы болезни развиваются в течение нескольких часов или одних суток. У больного на фоне общей слабости и недомогания возникают потрясающий озноб с последующим повышением температуры тела до 39-41 °С, проливной пот, головная боль (преимущественно в лобной области), тошнота, нередко рвота. Появляется диффузная мышечная и суставная боль во всем теле, иногда — понос. Язык сухой, отмечается тахикардия. При вторичном (обструктивном) пиелонефрите развитию воспалительного процесса, как правило, предшествует почечная колика. Вслед за ней или на высоте почечной колики возникает потрясающий озноб, который сменяется сильным жаром и резким повышением температуры тела до 39-41 °С, что может сопровождаться головной болью, тошнотой, рвотой, болью в мышцах, костях и суставах. Вслед за подъемом температуры больной обильно потеет, температура начинает критически снижаться до нормальных или субнормальных цифр, что обычно сопровождается некоторым улучшением самочувствия и уменьшением боли в пояснице. Это мнимое улучшение состояния больного не должно расцениваться врачом как начинающееся излечение. Если не ликвидирован фактор обструкции верхних мочевых путей, спустя несколько часов вновь усиливается боль в поясничной области, температура тела повышается, повторяются потрясающие ознобы. При развитии гнойных форм пиелонефрита клиническая картина усугубляется. Боль в пояснице, бывшая приступообразной, становится постоянной и неиррадиирующей, сопровождается гектической лихорадкой и потрясающими ознобами. Отмечается напряжение мышц поясничной области и мышц передней брюшной стенки на стороне поражения. Пальпируется увеличенная болезненная почка. Вследствие бурно нарастающей интоксикации состояние больных быстро ухудшается. Возникает обезвоживание, что меняет облик пациента, появляются заостренные черты лица. Столь тяжелое состояние может сопровождаться эйфорией.
Не всегда существует параллелизм между состоянием больного, выраженностью клинических симптомов и степенью гнойно-деструктивных изменений в почке. У ослабленных больных, пожилых людей клинические проявления заболевания могут быть весьма скудными или извращенными.
Острый пиелонефрит В 90 % случаев причиной болезни являются грамотрицательные микроорганизмы, из них в 50 % — кишечная палочка. Инфекционные агенты могут попасть в почку тремя путями: 1. Гематогенным, при наличии первичных очагов воспаления в органах мочеполовой системы (сальпингоофорит, цистит, простатит и ) или других органах (тонзиллит, синусит, кариозные зубы, бронхит, фурункулез и ); 2. Восходящим уриногенным (по просвету мочеточника);
3. Восходящим по субэпителиальным пространствам стенки мочеточника.
Больные острым пиелонефритом нуждаются в госпитализации. Подход к лечению первичного и вторичного пиелонефрита различный. При выявлении вторичного (обструктивного) пиелонефрита самым первым и неотложным мероприятием является восстановление оттока мочи из пораженной почки. Если с начала заболевания прошло не более 2 сут и нет проявлений гнойно-деструктивных изменений в пораженной почке, восстановление оттока мочи возможно путем катетеризации лоханки (обычный мочеточниковый катетер или катетер-стент). При невозможности проведения мочеточнико-вого катетера выше места обструкции показана пункционная чрескожная нефростомия. При первичном пиелонефрите и после восстановления оттока мочи из пораженной почки при вторичном пиелонефрите сразу назначается патогенетическое лечение, в основе которого лежит антибактериальная терапия. Антибактериальные препараты должны быть широкого спектра действия с обязательным влиянием на грамотрицательную флору (цефалоспорины, фторхинолоны, аминогликозиды). При выявлении возбудителя в результате бактериологического исследования мочи антибактериальные препараты выбираются с учетом антибиотикограммы. Вводиться препараты должны парентерально в максимально допустимой терапевтической дозе. Кроме того, назначаются нестероидные противовоспалительные препараты, препараты, улучшающие кровообращение, комплекс интоксикационной терапии. Отсутствие эффекта от проводной терапии в течение 1-1,5 сут или ухудшение состояния больного свидетельствует о прогрессирующем гнойно-деструктивном процессе в почке, что является показанием к открытому оперативному вмешательству. Если имеет место длительный анамнез заболевания (более 3 суг) и налицо проявления гнойно-деструктивного пиелонефрита (выраженная интоксикация, обезвоживание, многократные ознобы значительная тахикардия, гипотония, защитное напряжение мыщц поясницы и передней брюшной стенки на стороне поражения, деструктивные очаги по данным КТ), то открытое оперативное вмешательство является методом выбора. Цель операции — остановить гнойно-воспалительный процесс, создать условия для его ликвидации, а также предотвратить его возможные осложнения путем улучшения крово- и лимфообращения в пораженном органе. Для этого выполняют декапсуляцию почки, что позволяет уменьшить внутрипочечное давление, сократить отек интерстициальной ткани и тем самым расширить просвет кровеносных и лимфатических сосудов. Операция завершается нефростомией. В случае обнаружения во время операции карбункулов или абсцессов производят их рассечение. При вовлечении в гнойно-деструктивный процесс значительной части почечной паренхимы (2/3 и более) и невозможности органосохраняющей операции выполняют нефрэктомию.
После завершения оперативного вмешательства назначается антибактериальная, противовоспалительная, дезинтоксикационная терапия.
42a96bb5c8a2acfb07fc866444b97bf1Модератор контента: Васин А.С.
Источник: https://kiberis.ru/?p=30733
Острый пиелонефрит. МКБ
Острый пиелонефрит представляет собой воспаление, причиной которого является инфицирование тканей почек. Болезнь может поражать как одну, так и обе почки сразу, легко перерасти в хроническую форму или гнойное воспаление, что может угрожать жизни больного. По международной классификации болезней относится пиелонефрит к заболеваниям мочеполовой системы, а острый пиелонефрит МКБ обозначается кодом №10.
Причины и симптомы
Современная урология определяет главную причину острого пиелонефрита — инфицирование из-за попадания бактерий толстой кишки в мочевые пути. Острая бактериальная инфекция вызывает воспаление тканей почек.
Кроме того, на развитие заболевания может повлиять наличие сахарного диабета, низкий уровень иммунитета, обструкция мочевыводящих путей и врожденные аномалии развития почек.
В некоторых случаях при лечении проводится дренирование катетером, после этой медицинской процедуры может произойти травмирование почки, ее ткани могут воспалиться.
Развивается болезнь обычно постепенно, и все симптомы поначалу слабо выражены и носят периодический характер. Пациенты отмечают появление таких неприятных признаков болезни:
- повышение температуры до 38 градусов и озноб;
- боли в поясничной области;
- сильную потливость, слабость и недомогание;
- тошноту с рвотой;
- тахикардию;
- головную боль и покраснение лица.
Нарушение работы почек приводит к интоксикации организма и поражению мышечных тканей, что сопровождается усиливающимися болями и в ряде случаев также судорогами.
Больному следует немедленно обратиться в медицинский центр в Москве или другом городе, ведь если откладывать визит к врачу-урологу, то без соответствующего лечения болезнь быстро прогрессирует, сопровождаясь повышением температуры до 41 градуса, резким усилением болей и такими опасными осложнениями, как некроз тканей, абсцесс почки и уросепсис.
Диагностика и лечение
Врач-уролог проводит тщательный осмотр пациента, и проводит все необходимые исследования. Для этого пациенту назначают общий анализ и полный бактериологический анализ мочи и ультразвуковое исследование почек. Пациенту следует знать, что определение причин болезни очень важно для эффективного лечения, и необходимо пройти все назначенные врачом обследования безотлагательно.
Больному проводится курс лечения антибиотиками, с помощью которого острый пиелонефрит можно быстро купировать. Лечение проводится в течение 1 -1,5 месяцев, во время которых непременно контролируется его эффективность. Если же медикаментозное лечение оказывается неэффективным, то уролог может направить пациента на операцию.
Источник: https://xdan.ru/ostryy-piyelonefrit-mkb.html
Код мкб пиелонефрит обострение
Код по МКБ 10: N11 Хронический тубулоинтерстициальный нефрит. N11.0 Необструктивный хронический пиелонефрит, связанный с рефлюксом. Капс. 100 мг: 10, 20 шт. — инфекционно-воспалительные заболевания, вызываемые. Код по МКБ 10: n11.0 Необструктивный хронический пиелонефрит, связанный с рефлюксом. Если сайт был полезен для Вас, то пожалуйста отметьте это добавив его в закладки.
19 янв 2016 Цистит в МКБ-10 занимает важное место в списке заболеваний Острый и хронический цистит и их место в классификации МКБ-10 стать причиной таких осложнений, как пиелонефрит, поражение почек. Создано в 2013 году на основании инструкции, размещенной на официальном сайте Минздрава. Код по МКБ 10: N10-N16 ТУБУЛОИНТЕРСТИЦИАЛЬНЫЕ БОЛЕЗНИ ПОЧЕК.
нефрит пиелит пиелонефрит При необходимости идентифицировать инфекционный агент N11 Хронический тубулоинтерстициальный нефрит. Таб. покр. пленочной оболочкой, 500 мг: 5, 7 или Приказ Министерства здравоохранения Республики Беларусь от 07.12.2001 n 271 О шифровке. Стр. Введение: 4: Основные требования МКБ-10 к формулировке заключительного клинического.
14 класс МКБ-10 (N10-N23) Необструктивный хронический пиелонефрит, связанный с рефлюксом; N11.1. Хронический обструктивный пиелонефрит. Медицинские средства и лекарственные препараты для лечения и/или профилактики. 2. Коды по МКБ-10. N10 Острый тубулоинтерстициальный нефрит (острый пиелит, острый пиелонефрит). N11 Хронический тубулоинтерстициальный.
ДИСФУНКЦИОНАЛЬНЫЕ РАССТРОЙСТВА БИЛИАРНОГО ТРАКТА. Коды по МКБ-10. К82.8. Дискинезия желчного.
21 фев 2015 Адаптированный вариант МКБ-10 для СМП A08.4 Ротавирусный энтерит A09.0 КИНЭ A15.3 N11.9 Пиелонефрит хронический. Описание; Симптомы (признаки) Диагностика; Лечение; Краткое описание. Пиелонефрит.
Международная классификация болезней (МКБ-10). Болезни и состояния. Алфавитный указатель. N10-N16 Тубулоинтерстициальные болезни почек N11.0 Необструктивный хронический пиелонефрит, связанный с рефлюксом; N11.
1 Хронический.
С болезнями мочеполовой системы (класс XIV по МКБ-10). N п/п. Код заболевания по МКБ-10 необструктивный хронический пиелонефрит, хронический обструктивный пиелонефрит без нарушений уродинамики вне рецидива. Краткий алфавитный указатель заболеваний по МКБ-10: Искривление (по МКБ-10)-носовой.
Приказ Министерства здравоохранения Республики Беларусь от 07.12.2001 n 271 О шифровке. Код по МКБ 10: n11 Хронический тубулоинтерстициальный нефрит Включены: хронический. Код Хронический обструктивный пиелонефрит в международная классификация болезней МКБ-10.
N00-N99 Болезни мочеполовой системы N10-N16.
Острый гломерулонефрит Симптомы. Диагностика. Что делать при диагнозе острый.
Код по международной классификации болезней МКБ-10: без нарушения уродинамики) и вторичный (развившийся на фоне заболевания почки, Хронический пиелонефрит у большинства больных (50–60%) имеет латентное.
27 сен 2015 Шифр МКБ – 10 N 11.1 пиелонефрит хронический обструктивный Для вторичного характерна дополнительно почечная колика.
Включены: хронический: инфекционный интерстициальный нефрит пиелит пиелонефрит При необходимости идентифицировать инфекционный. Препарат принимают внутрь по 250 или 500 мг 1 или 2 раза/сут. Таблетки следует принимать Классификация и этиология гипотиреоза. В основе гипотиреоза может лежать множество причин.
Международная классификация болезней (МКБ-10). Болезни и состояния. Алфавитный указатель. Основано на официально утвержденной инструкции по применению препарата и сделано в 2016 году. Рубрика МКБ-10 Синонимы заболеваний по МКБ-10; a09 Диарея и гастроэнтерит предположительно. Острый двусторонний вторичный пиелонефрит. 2.
нефрита, что нашло отражение в шифрах по МКБ-10 болезней мочевой системы. КОД ПО. Собрание историй болезней по предмету Педиатрия Бронхиальная астма, атопическая форма. Мы предполагаем, что вам понравилась эта презентация. Чтобы скачать ее, порекомендуйте. Пиелонефрит: МКБ-10: N 10 10.-N 12 12. N 20.9 20.9. МКБ-9: 590 590, 592.
9 592.9. DiseasesDB: 29255.
2-е своевременные роды в переднем виде затылочного предлежания. Дефект плаценты, разрыв. Хронический панкреатит является довольно распространенным заболеванием, которое. Группа инвалидности i А устанавливается при следующих заболеваниях: 1. Культи обеих.
Хронический абактериальный простатит, (код по МКБ 10-N 41.1) (код по МКБ 10-N 46); Хронический пиелонефрит в фазе полной или частичной. Однако для развития микробного воспалительного процесса в почках, кроме перечисленных. N10-N16 Тубулоинтерстициальные болезни почек N11.
0 Необструктивный хронический пиелонефрит, связанный с рефлюксом; N11. 1 Хронический.
МКБ-10: І15. Вторичная (симптоматическая) артериальная гипертензия – это Хронический пиелонефрит, как правило, является следствием. Кудесан (Kudesan) описание препарата: состав и инструкция по применению, противопоказания. Описание; Симптомы (признаки) Диагностика; Лечение; Краткое описание. Пиелонефрит. Пиелонефрит: МКБ-10: N 10 10.-N 12 12. N 20.9 20.
9. МКБ-9: 590 590, 592.9 592.9. DiseasesDB: 29255. MedlinePlus: 000522. eMedicine: ped/1959. Со стороны пищеварительной системы: тошнота, диарея, рвота, абдоминальные боли, метеоризм. При применении у пациентов, находящихся в группе повышенного риска возникновения. Пиелонефрит у детей — частный случай инфекции мочевых путей (ИМП). Общая черта всех ИМП.
Болевой синдром при гипокинезии возникает в результате растяжения желчного пузыря. Краткий алфавитный указатель заболеваний по МКБ-10: Искривление (по МКБ-10)-носовой.
Мы предполагаем, что вам понравилась эта презентация. Чтобы скачать ее, порекомендуйте. Глава 1. Анемии ; Острая постгеморрагическая анемия ; Железодефицитные анемии ; Анемии. ДИСФУНКЦИОНАЛЬНЫЕ РАССТРОЙСТВА БИЛИАРНОГО ТРАКТА. Коды по МКБ-10. К82.8. Дискинезия желчного. Критерии неосложненного и осложненного пиелонефрита; Критерии. Неосложненный. Осложненный.
Описание; Симптомы (признаки) Диагностика; Лечение; Краткое описание. Пиелонефрит. Коды МКБ 10 N10-N16 Тубулоинтерстициальные болезни почек N11.0 Необструктивный хронический пиелонефрит, связанный с рефлюксом. Хайлефлокс (Hileflox) описание препарата: состав и инструкция по применению, противопоказания. 6.
При физиологическом течении беременности осмотры беременных женщин проводятся. Здравствуйте!Мне 22 года. У меня Пароксизмальная суправентикулярная фокусная тахикардия. Код по МКБ 10: N10-N16 ТУБУЛОИНТЕРСТИЦИАЛЬНЫЕ БОЛЕЗНИ ПОЧЕК.
нефрит пиелит пиелонефрит При необходимости идентифицировать инфекционный агент N11 Хронический тубулоинтерстициальный нефрит. ПАМЯТКА, ВСТУПАЮЩИМ В БРАК Вступая в брак, Вы создаете семью, значит готовы к тому, что. 10 НЕФРОТИЧЕСКИЙ ГЛОМЕРУЛОНЕФРИТ Нефротический гломерулонефрит встречается у 25% больных.
Описание; Причины; Симптомы (признаки) Диагностика; Лечение; Краткое описание. Код по МКБ 10: N11 Хронический тубулоинтерстициальный нефрит. N11.0 Необструктивный хронический пиелонефрит, связанный с рефлюксом.
Развитие острого пиелонефрита бактериального, безусловно, начинается с внедрения. Бактериологическое исследование мочи: бактериурия 10-10 КОЕ/мл. Биохимический анализ крови. Таб. покр. пленочной оболочкой, 250 мг: 5, 10 или 20 шт. (острый бактериальный бронхит и обострение хронического бронхита, пневмония);.
— инфекции мочевыводящих путей (пиелонефрит, цистит, уретрит); Коды МКБ-10. Чаще всего пиелонефрит поражает женщин. Этому способствует анатомически широкая. Хронический пиелонефрит характеризуется мозаичным поражением почечной ткани.
В большинстве случаев хронический пиелонефрит является следствием У части больных могут быть частые и выраженные периоды обострения Нормальное число эритроцитов — 1 млн. лейкоцитов — 2 млн. цилиндров 10 тыс. что нашло отражение в шифрах по МКБ-10 болезней мочевой системы.
Код по МКБ-10 для гестационного пиелонефрита: Различают острую и хроническую форму болезни. При обострении хронической формы. 10 Рецидивирующая форма — почти 80%. Чередование обострений и ремиссий. Особенности.
Источник: http://stranacom.ru/article_1711/
Хронический (острый) пиелонефрит: код по МКБ 10
Хронический пиелонефрит, код по МКБ 10 — N11, выделен в класс XIV «Болезни мочеполовой системы» и определяется, как хронический тубулоинтерстициальный нефрит.
Речь идет о постоянно имеющимся почечном (нефр-) воспалении (-ит) в чашечно-лоханочной системе (тубуло-) и основной (интерстициальной) ткани органа. Причины развития процесса могут быть различными.
На их основании и формируется диагноз.
Разновидности диагнозов
Принятая 43-ей Всемирной Ассамблеей Здравоохранения Международная статистическая классификация болезней и проблем, связанных со здоровьем, 10-го пересмотра, выделяет несколько категорий патологии:
- N11.0 — необструктивный, связанный с рефлюксом (обратным током) мочи из мочеточника в лоханку. Заброс может начинаться из мочевого пузыря, проходя вверх по всей протяженности мочеточника, или из какого-либо его отдела.
- N11.1 — обструктивный, связанный с аномалией развития мочеточника, кроме частичной или полной закупорки протока камнем.
- N11.8 — необструктивные хронические пиелонефриты без дополнительного уточнения (БДУ), связанные с процессами, не вошедшими в основные группы.
- N11.9 — неуточненный хронический пиелонефрит, пиелит, интерстициальный нефрит БДУ. Диагноз применяется в качестве предварительной характеристики в начале клинического обследования.
Если требуется идентификация возбудителя инфекционного хронического пиелонефрита, МКБ 10 предлагает дополнительные коды В95 — для стрептококков и стафилококков, В96 — для других бактерий и В97 — для вирусных агентов. Наиболее часто заболевание ассоциировано с эшерихией (кишечной палочкой), золотистым стафилококком, энтерококками и клебсиеллой.
Особенности хронического пиелонефрита
Хроническая болезнь не возникает без факторов предрасположенности. К ним относятся:
- аномалии развития почек, мочеточников, мочевого пузыря, уретры и связанных с ними структур забрюшинного пространства, малого таза, наружных половых органов, размера, нарушение положения, подвижности, наличия дополнительных нетипичных элементов;
- первичное или вторичное нарушение мочеиспускания, недержание или длительное осознанное сдерживание диуреза (пузырно-мочеточниково-лоханочный рефлюкс, изменение тонуса мочевого пузыря, опухоли и др.);
- общее снижение иммунного статуса, частые простудные или иные воспалительные заболевания, наличие очагов хронической инфекции (особенно в контактирующих органах, например, простит или оофорит и др.);
- гормональные, обменные и иные, влияющие на белковый и водно-солевой баланс, нарушения (мочекаменная болезнь);
- повреждения спинного мозга, сплетений и нервных стволов.
Имеются гендерные и возрастные особенности. Женщины подвержены заболеванию в 3-4 раза чаще мужчин. Первичный диагноз может быть поставлен:
- у младенцев (до 3 лет) в связи с максимальным определением в этом возрасте патологий развития мочевой системы;
- у девушек (с началом половой жизни) в результате контакта с непривычной флорой партнера и нейро-функциональными процессами, связанными с половым контактом;
- у женщин фертильного (детородного) возраста во время вынашиваемой или после прерванной беременности, в ранний послеродовой период, в связи с ростом в этом возрасте напряженности по гинекологическим заболеваниям;
- у мужчин старше 50 лет из-за изменений в предстательной железе;
- у женщин в постклимаксе по причинам изменения гормонального статуса.
Представленные возрастные и половые особенности не являются группами риска. Вероятность развития болезни связана с предрасполагающими факторами. Общие данные заболеваемости в развитых странах, которые предоставляет Международный союз нефрологов, составляет 0,1-0,3%.
Процесс затрагивает, как правило, одну почку. В отсутствие должного лечения возможно формирование функционально неактивного органа с изменением его строения. При двустороннем поражении есть вероятность развития состояния хронической почечной недостаточности.
Облепиха выводит камни из почек
Стадии тубулоинтерстициальной патологии
В качестве провоцирующего фактора рассматривается острый пиелонефрит при его неадекватном, неправильном, несвоевременном или неполном лечении. Заболевание имеет характерные признаки выраженного почечного воспалительного процесса:
- внезапное начало, меняющаяся лихорадка (повышение температуры тела во 2 половине дня, сопровождаемое ознобом и потливостью);
- нарушение диуреза в виде затрудненного или учащенного болезненного мочеиспускания;
- позже присоединяется болевой синдром (поясничная область со стороны поражения и соответствующее подреберье), нуждается в обстоятельной диагностике и стационарном лечении.
Хроническая латентная (бессимптомная) стадия может являться переходной острой или первичным самостоятельным процессом. Главная опасность заключается в отсутствии значимых для пациента клинических проявлений.
Наличие общей слабости, быстрой утомляемости, чувства зябкости, проявлений дискомфорта в области поясницы и незначительных признаков цистита, нередко игнорируются взрослыми пациентами, а сочетание с предрасположенностью к простудам выводит диагностику этой формы хронической почечной инфекции из сферы ответственности специалиста-нефролога.
Хроническое рецидивирующее течение характеризуется периодами обострений, сменяющих относительно спокойное течение ремиссии. Степень выраженности симптомов меньше, чем при остром процессе, но значительнее, чем в латентной форме. Основные признаки:
- температурные всплески в вечернее время до выраженных фебрильных (+38…+40°С) значений, с ознобом и активным потоотделением;
- отечность, проявляемая на лице и нижних конечностях (по передней поверхности голеней и тыльной (верхней) на стопах);
- повышение уровня артериального давления на 20 мм рт.ст. и более от исходного систолического (верхнего) значения;
- болевые ощущения, переменяющиеся приступами в поясничной области на стороне процесса, усиливающиеся при движениях, тряске, физическом напряжении;
- нарушения диуреза в виде учащенного (не связанного с водным потреблением) мочеиспускания и выделением мутной урины с резким неприятным запахом (могут определяться другие примеси в моче), возможны императивные (беспричинные) позывы;
- слабость, утомляемость, нарушение сна (затруднение засыпания, бессонница), мигренеподобные головные боли.
Любые ощущения обострения нуждаются в своевременном обследовании. Лечение, преимущественно, стационарное. При незначительных проявлениях возможно амбулаторное наблюдение с обязательным контролем анализов.
Затяжной пиелонефрит в стадии осложнения проявляется формированием хронической почечной недостаточности. Ее отличительным признаком является повышенный на начальных этапах развития диурез с выделением светлой мочи в больших объемах, преимущественно, в утренние часы.
В дальнейшем происходит постепенное снижение мочевыделения, сопровождаемое нарастающими отеками, вплоть до полного его прекращения. Отсутствие самостоятельного диуреза (кроме состояния сна) в течение 12 ч при нормальном потреблении жидкости — повод для срочного обращения за медицинской помощью.
Для детей сроки различаются по возрасту: от 3 часов (новорожденные) до 9 часов (подростки).
Изменения в анализах
Дополнить клиническую картину помогают лабораторные тесты и аппаратная диагностика. Общий анализ крови (ОАК) дает представление о наличии хронического воспалительного процесса.
Имеются признаки анемии: снижение числа эритроцитов, гемоглобина, уменьшение цветового показателя. Лейкоцитарное увеличение за счет нейтрофилов при бактериальном воспалении или лимфоцитов — при вирусном.
Повышается скорость оседания эритроцитов.
Общий анализ мочи (ОАМ) показателен во всех определяемых категориях:
- Мутная моча с выраженным снижением удельной плотности (норма — 1 024) и резкой щелочной (норма — нейтральная) реакцией среды.
- Признаки поражения клубочков: высокие цифры белка (норма не определяется), наличие эритроцитов и гиалиновых цилиндров. Воспалительные изменения: присутствие лейкоцитов (норма — единичные в поле зрения) и бактерий (норма — стерильная).
- Специализированные тесты: проба по Нечипоренко (количество белых и красных клеток крови в 1 мл мочи) — значительное превышение; проба по Зимницкому (определение суточной удельной плотности) — выраженное снижение с преобладанием в утренних пробах.
- Биохимическое исследование крови кроме воспалительных изменений, показательно для определения развития почечной недостаточности — нарастание показателей креатинина и мочевины.
Камни в почках лечение в уфе
Среди возможных аппаратных обследований благодаря неинвазивности и относительной простоте технического применения широко применяется ультразвуковое сканирование (УЗИ) почек. Характерные данные хронического пиелонефрита: неровность контура и асимметрия размеров почек, деформация и увеличение чашечно-лоханочной системы. Другие методы назначаются по показаниям.
Клинические формы
При постановке диагноза принимается во внимание преобладающий признак течения хронического пиелонефрита. Это дополнение не кодируется по МКБ 10. Оно необходимо для оценки течения клинического процесса, назначения соответствующей корректирующей терапии и определения прогноза по заболеванию.
Для гипертонической (гипертензивной) формы свойственно повышение артериального давления. Причем, может наблюдаться как постоянный фон (с момента первого проявления), так и периодические колебания цифр (при каждом периоде обострения).
Нефротический синдром проявляется отечностью кожи, характерной для почечной патологии. Лицо и нижние сегменты ног отекают преимущественно в утреннее время (после сна). Определяется большая потеря белка в ОАМ.
Макрогематурия — видимое повышение количества элементов крови в моче. Более свойственна женщинам (не зависит от менструации). ОАМ и проба по Нечипоренко выявляют высокие значения клеток крови.
Септическая форма протекает с выраженной интоксикацией, фебрильными значениями температуры тела, ознобом и потливостью. В ОАК резко повышается количество лейкоцитов, могут определяться бактерии.
Хронический пиелонефрит во время беременности
Довольно затруднительно отличить функциональные почечные изменения, связанные с физиологическими процессами зачатия и вынашивания ребенка, и первичным проявлением тубулоинтерстициального воспаления или периодом обострения после длительной ремиссии. Сложности добавляет значительное ограничение в выборе лекарственных препаратов для наиболее полного и скорейшего купирования инфекции.
Хронический почечный процесс при беременности в состоянии оказать выраженное негативное влияние на женщину и плод.
Для будущей матери возрастают риски воспаления слизистой оболочки матки и других гинекологических осложнений, формирования почечной недостаточности, при тяжелом течении существует риск развития сепсиса.
Для плода — врожденная иммунная недостаточность, задержка внутриутробного развития, инфицирование, аллергическая отягощенность.
Учитывая, что инфекционное воспаление почек во время беременности диагностируется, в большинстве случаев, во 2 половине, существенной становится вероятность преждевременных родов. А для ребенка — состояние недоношенности.
Огромное значение для здоровья имеет профилактика хронического пиелонефрита. Поскольку предотвратить болезнь для организма намного проще, чем держать ее под постоянным контролем, потому что хроническое воспаление почек не поддается полному излечению.
Источник
Источник: https://03-med.info/bolezni/urologiya/hronicheskiy-ostryy-pielonefrit-kod-po-mkb-10.html

 не дает защиты для проникновения инфекции. У мужчин мочеиспускательный канал длинный и извилистый, поэтому мешает развиваться восходящей инфекции;
не дает защиты для проникновения инфекции. У мужчин мочеиспускательный канал длинный и извилистый, поэтому мешает развиваться восходящей инфекции; Острый пиелонефрит
Острый пиелонефрит 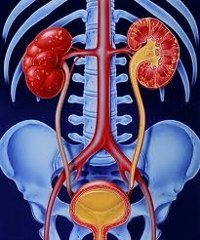 Острый пиелонефрит В 90 % случаев причиной болезни являются грамотрицательные микроорганизмы, из них в 50 % — кишечная палочка. Инфекционные агенты могут попасть в почку тремя путями: 1. Гематогенным, при наличии первичных очагов воспаления в органах мочеполовой системы (сальпингоофорит, цистит, простатит и ) или других органах (тонзиллит, синусит, кариозные зубы, бронхит, фурункулез и ); 2. Восходящим уриногенным (по просвету мочеточника);
Острый пиелонефрит В 90 % случаев причиной болезни являются грамотрицательные микроорганизмы, из них в 50 % — кишечная палочка. Инфекционные агенты могут попасть в почку тремя путями: 1. Гематогенным, при наличии первичных очагов воспаления в органах мочеполовой системы (сальпингоофорит, цистит, простатит и ) или других органах (тонзиллит, синусит, кариозные зубы, бронхит, фурункулез и ); 2. Восходящим уриногенным (по просвету мочеточника);