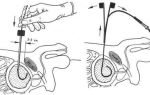
Почки играют важную роль в жизнедеятельности человека. Их работа по очищению крови от вредных веществ начинается до момента рождения и не прекращается ни на секунду. Однако почки нередко подвергаются заболеваниям.
Самый распространённый патологический процесс — воспаление. Чаще всего оно затрагивает клубочки почек с формированием гломерулонефрита. Ещё одна мишень болезни — почечные чашечки и лоханки. В этом случае воспалительный процесс носит название пиелонефрит.
Обе болезни имеют сходства и различия.
Природа пиелонефрита
Пиелонефрит — инфекционное воспаление почек, вызванное размножением болезнетворных бактерий. Основной мишенью инфекционного агента в этом случае является самое начало мочевыводящих путей — чашечки и лоханки.
Наиболее часто процесс вызван кишечной палочкой, протеем, клебсиеллой, стрептококком, стафилококком.
Эти микроорганизмы проникают в почку тремя основными путями: из других очагов воспаления (миндалин, пазух носа, лёгких), нижних мочевыводящих путей (мочеточников, мочевого пузыря, мочеиспускательного канала), при проведении медицинских процедур (например, цистоскопии).
Пиелонефрит — воспаление чашек и лоханок почки
Микроорганизмы размножаются в ткани чашек и лоханок, при этом выделяя большое количество вредных веществ, которых попадают в кровь и вызывают лихорадку и другие неприятные признаки воспаления.
В эпицентр пиелонефрита из сосудистого русла направляются в большом количестве основные защитники организма от инфекций — лейкоциты. Они борются с бактериями, поглощая их и выводясь с мочой.
Другой путь борьбы с болезнью — выработка защитных белков-антител.
Лейкоциты — основной защитник организма от инфекций
В большинстве случаев пиелонефрит протекает остро с выраженными признаками. Однако не во всех случаях иммунной системе удаётся очистить очаг воспаления от бактерий, что является основой перехода заболевания в хроническую форму. Для последней характерно течение в виде череды обострений и стиханий процесса.
Пиелонферит — видео
Особенности гломерулонефрита
Гломерулонефрит в большинстве случаев не возникает сам по себе. Воспаление связано с инфекцией, однако более сложным образом. Началу болезни почек обычно предшествует заболевание нёбных миндалин — ангина, вызванная бактерией стрептококком. В ответ на инфекцию иммунитет вырабатывает защитные белки — антитела.
Гломерулонефриту предшествует стрептококковая ангина
Антитела против стрептококка становятся причиной гломерулонефрита. Эти белки из-за схожести строения бактериальных оболочек с компонентами сосудистых клубочков почек вызывают разрушение последних.
Фильтр, через который проходит жидкая часть крови, под микроскопом напоминает сито с очень маленькими отверстиями.
Антитела проделывают в этой тонкой анатомической структуре бреши большого размера, через которые из сосудистого русла в мочу проникают красные клетки (эритроциты), лейкоциты и белки плазмы.
Воспаление при гломерулонефрите поражает почечные клубочки
Это обстоятельство становится причиной появления общих отёков. Белки плазмы — основной фактор, который удерживает воду в сосудистом русле. Через бреши в мочу их уходит гораздо больше, чем организм способен образовать. И также быстро из сосудистого русла вымываются эритроциты и лейкоциты, что обусловливает изменение цвета мочи.
Потеря с мочой белковой части крови является причиной появления отёков
Воспаление почечных клубочков вызывает замедление в них кровотока. В этих условиях в кровь выделяется большое количество особого вещества — ангиотензина. Оно вызывает сужение сосудов и повышение уровня артериального давления.
Гломерулонефрит может протекать в острой форме. Однако этот тип воспаления склонен переходить в хронический длительный процесс, поскольку он не зависит от наличия инфекционного агента. При этом ведущим является один из трёх симптомов: высокой артериальное давление, отёки или изменение характера мочи.
Гломерулонефрит — видео
Симптомы пиелонефрита и гломерулонефрита
Признаки обоих почечных заболеваний довольно похожи, поскольку у них одинаковая основа — воспаление. Однако различные причины пиелонефрита и гломерулонефрита и разная локализация процесса приводят к формированию существенных отличий.
Сходство обоих почечных заболеваний в начале процесса воспаления наиболее выражено: лихорадка, болезненные ощущения в пояснице. В этот период особенно легко спутать обе патологии. Нарушенное общее самочувствие выходит на первый план, поскольку для развития других симптомов необходимо время.
Впоследствии течение двух патологий приобретает различные черты. Изменяется характер мочи, появляются отёки и повышенный уровень артериального давления при гломерулонефрите.
У детей распознать правильно даже локализацию воспаления в почках является подчас трудной задачей. Высокая температура, обезвоживание, нарушение кровообращения в кожных покровах затмевают все другие признаки.
Кроме того, дети, особенно раннего возраста, не способны чётко ощущать недомогание в конкретной области. Чаще всего воспаление почек расценивается ими как распространённая боль в животе.
В этом случае установить верный диагноз бывает сложно.
У детей при воспалении почек чрезвычайно выражены общие симптомы: лихорадка, слабость, потеря аппетита
Болезни почек у пожилых людей также протекают особенно. Как правило, их иммунная система не может быстро реагировать на присутствие инфекции в организме. Поэтому лихорадка, слабость, болезненные ощущения в пояснице могут быть выражены слабо или отсутствовать совсем. В этом случае постановка верного диагноза может затянуться.
Признаки пиелонефрита и гломерулонефрита — сравнительная таблица
Симптомы воспаления почек — фотогалерея
Лихорадка — основной спутник воспаления почек Отёки при болезнях почек чаще локализуются на лице Боли в пояснице — характерный симптом пиелонефрита Высокое артериальное давление характерно для гломерулонефрита Для гломерулонефрита характерен красноватый оттенок мочи различной интенсивности
Дифференциальная диагностика
Дифференциальная диагностика пиелонефрита и гломерулонефрита основывается на лабораторных и инструментальных методах исследования. Они более надёжны, нежели внешние и субъективные признаки болезни.
Лабораторные и инструментальные признаки пиелонефрита и гломерулонефрита — сравнительная таблица
Лабораторные и инструментальные признаки пиелонефрита и гломерулонефрита — фотогалерея
Цилиндры представляют собой слепки почечных канальцев При гломерулонефрите в крови повышено содержание противострептококковых антител При гломерулонефрите в крови наблюдается дефицит красных клеток Гидронефроз — крайняя степень расширения лоханок почки
Лечение пиелонефрита и гломерулонефрита
Подход к лечению заболеваний обычно комплексный. В терапии той и другой патологии существует ряд принципиальных различий.
Медикаментозная терапия
Применение препаратов при пиелонефрите и гломерулонефрите решает различные задачи.
В первом случае основа лечения — антибактериальные препараты, которые применяются в три этапа: эффективные противомикробные средства (пенициллины, цефалоспорины, карбапенемы), уроантисептики (фторхинолоны, препараты налидиксовой кислоты) и растительные лекарства (урологические сборы).
При гломерулонефрите основная задача — улучшить кровоток в сосудах клубочков. С этой целью назначают препараты для разжижения крови — Гепарин, Фраксипарин, Дипиридамол, Курантил. Антибиотики применяются только в случае предшествовавшей ангины.
Лечение воспалительного процесса также существенно различается. При пиелонефрите достаточно применения традиционных противовоспалительных средств для ликвидации лихорадки — Ибупрофена, Парацетамола, Анальгина.
Гломерулонефрит требует назначения гормональных стероидных лекарств — Преднизолона, Гидрокортизона. Они препятствуют дальнейшему повреждению клубочков антителами, уменьшают степень выраженности отёков.
Кроме того, при гломерулонефрите используются гипотензивные препараты для снижения уровня артериального давления — Эналаприл, Периндоприл, Рамиприл.
При пиелонефрите чрезвычайно важно повысить защитные силы организма при помощи иммуномодуляторов. При гломерунефрите эти препараты не используются.
При воспалении в чашечках и лоханках в крови находится большое количество токсинов — продуктов жизнедеятельности бактерий. Для их выведения назначаются внутривенно растворы глюкозы, натрия хлорида, Реамберина. При воспалении клубочков, сопровождающихся отёками, введение лишней жидкости в кровоток нежелательно.
Препараты для лечения пиелонефрита и гломерулонефрита — фотогалерея
Препарат Нурофен отлично борется с лихорадкой Гепарин разжижает кровь, используется при гломерулонефрите Курантил улучшает движение крови в почечных клубочках Рамиприл снижает артериальное давление Цистон — растительный препарат, использующийся при пиелонефрите Цефтриаксон — антибиотик цефалоспоринового ряда, назначается для лечения пиелонефрита Спарфло содержит антибиотик спарфлоксацин
Немедикаментозное лечение
Физиотерапия также назначается для лечения пиелонефрита и гломерулонефрита. При этом активно используются следующие виды процедур:
- магнитотерапия — существенно уменьшает выраженность воспалительных изменений в почках;Процедура магнитотерапии эффективно способствует ликвидации воспаления
- электрофорез — оказывает благоприятное влияние при помощи постоянного тока;
- ультразвуковая терапия — улучшает кровообращение в почках;
- дециметровая терапия (ДМВ) — уменьшает активность воспалительного процесса;
- грязелечение — улучшает движение крови по сосудам.Грязелечение — отличный способ улучшить кровоток в почечных сосудах
Лечебное питание
Диета при пиелонефрите и гломерулонефрите одинаковая. В её основе лежит ограничение поваренной соли, белка и жирных продуктов. Продукты, рекомендуемые к употреблению:
- травяные чаи;
- некрепкий чёрный и зелёный чай;
- ягодные морсы и кисели;
- отвар шиповника;
- вчерашний хлеб;
- нежирные сорта мяса и рыбы;
- кисломолочные продукты;
- свежие овощи;
- гречневая и овсяная каша;
- свежие фрукты.
Продукты, полезные при пиелонефрите и гломерулонефрите — фотогалерея
Травяной чай полезен при воспалении почек Отвар шиповника — рекордсмен по содержанию витамина С Ягодный десерт содержит много витаминов Морская рыба — источник ценных веществ Витамин С, содержащийся в овощах и фруктах, укрепляет стенки сосудов почек
Продукты, от употребления которых рекомендовано воздержаться:
- поваренная соль;
- алкогольные напитки;
- наваристые бульоны и супы на их основе;
- жирные сорта мяса и рыбы;
- копчёности;
- консервированные овощи;
- грибы;
- острые сыры;
- свиное сало;
- крепкий кофе и чай;
- шоколад.
Продукты, не рекомендуемые к употреблению при воспалении почек — фотогалерея
Употребление большого количества соли вызывает задержку жидкости в организме Наваристый мясной бульон содержит много белка и жира, формирующего на стенках сосудов холестериновые бляшки Консервированные продукты из-за высокого содержания в них соли не рекомендуется употреблять при болезнях почек Кофе повышает уровень артериального давления Шоколад содержит много экстрактивных веществ, вызывающих снижение трудоспособности, сонливость и чрезмерную потливость
В период выздоровления или ремиссии пациентам с воспалением почек назначается санаторно-курортное лечение, в том числе с использованием минеральных вод.
Прогноз
Прогноз лечения пиелонефрита и гломерулонефрита сугубо индивидуальный, зависит от формы болезни, выраженности симптомов и других изменений. Гломерулонефрит чаще сопровождается нарушением работы почек, что является причиной ухудшения прогноза. Пиелонефрит может приводить к гнойным осложнениям, что тоже существенно меняет характер заболевания.
Нарушение работы почек приводит к возникновению множества негативных явлений
Воспаление почек вне зависимости от причины представляет собой серьёзную ситуацию, требующую пристального внимания специалиста. Только врач после полноценного обследования установит верный диагноз и определит тактику лечения.
- Елена Тимофеева
- Распечатать
Источник: https://lechenie-simptomy.ru/dif-diagnostika-glomerulonefrita-i-pielonefrita
Пиелонефрит и гломерулонефрит: отличия болезней и таблица
Самыми распространенными почечными патологиями являются мочекаменная болезнь, нефропатии, пиелонефрит, гломерулонефрит. Последние два заболевания имеют созвучные названия, что приводит к путанице между двумя терминами, особенно у людей с отсутствием медицинских познаний.
Общее у этих болезней одно – это воспалительные заболевания и патологический очаг находится в почках. Дальше идут различия, начинающиеся с природы воспаления и его локализации в органах выделения, до основных проявлений и прогноза на выздоровление.
Прочитав статью, узнаете, как проявляются эти патологии и чем отличаются.
Гломерулонефрит – краткое описание заболевания
При гломерулонефритах воспаление происходит в мозговом (медуллярном) слое почек, где расположены главные функциональные почечные образования – гломерулы
При гломерулонефритах воспаление происходит в мозговом (медуллярном) слое почек, где расположены главные функциональные почечные образования – гломерулы, они же клубочки, в которых происходят основные процессы фильтрации сыворотки крови с образованием мочи. Вовлечение в воспалительный процесс функциональной почечной ткани (паренхимы) ведет к главной опасности, которую таят в себе гломерулонефриты – развитие недостаточности органов выделения.
Кроме характерной локализации патологического процесса, при этом заболевании специфичен характер воспаления, который не является следствием жизнедеятельности микроорганизмов, травм и других повреждений.
При гломерулонефритах причиной воспаления являются аутоиммунные факторы – проще говоря, почечную ткань поражают атипичные иммунные комплексы, попадающие в мозговой слой почек из крови.
В норме иммунные образования призваны бороться с инородными веществами и микроорганизмами (вирусами, бактериями), но при некоторых обстоятельствах антитела (иммуноглобулины) начинают повреждать ткани собственного организма.
Аутоимунный механизм поражения тканей с последующим развитием асептического воспаления присущ не только гломерулонефритам. Похожий патогенез у большинства системных заболеваний соединительной ткани (СКВ, ревматизм, ревматоидный артрит, склеродермия и т.д.). Воспалительные процессы, вызванные аутоиммунной атакой, имеют много общих черт, таких как:
- вялое, длительное течение;
- не распространение на соседние органы и ткани;
- преобладание пролиферации (роста) воспаленных тканей;
- в исходе воспаления утрата тканями функциональных возможностей.
Присущи все эти признаки для воспаления почечной паренхимы при гломерулонефритах. Заболевание крайне редко начинается остро и не имеет выраженную симптоматику. В большинстве случаев ощутимые симптомы появляются намного позже начала заболевания и могут долго не причинять больному особого дискомфорта, в чем и заключается опасность патологии.
Обращение к врачу, диагностика болезни и начало его лечения часто происходят, когда воспаление уже стало причиной необратимых органических поражений, снижающих функциональные возможности органа.
При гломеролонефритах не бывает сильной болезненности, проблем с мочеиспусканием. Обычно симптомы выявляются только путем лабораторных исследований мочи, в ходе которых в урине обнаруживают такие признаки заболевания;
- эритроциты (гематурия);
- белок (протеинурия);
- лейкоциты (лейкоцитурия).
Наличие в моче эритроцитов и лейкоцитов может встречаться и при других почечных патологиях, в том числе пиелонефритах
Наличие в моче эритроцитов и лейкоцитов может встречаться и при других почечных патологиях, в том числе пиелонефритах. Но наличие в моче белка, тем более в больших количествах, говорит о нарушениях процессов фильтрации, что бывает только при серьезных нарушениях почечной функции, которые сопровождают воспаление паренхимы почки.
Подтверждают диагноз гломерулонерита при инструментальных исследованиях. Характерными признаками заболевания, что обнаруживаются при прохождении УЗИ или томографических исследований, являются уменьшение и уплотнение органов, образование в их теле кист и очаговых нетипичных включений.
Четкая грань между корковым и мозговым веществом, характеризующая нормальную почку, размыта. Характерно, что поражения симметричны и в одинаковой степени затрагивают обе почки. Лоханка и чашечки при этом выглядят абсолютно нормально, то есть почечные полости в процесс не вовлечены.
Лечатся гломерулонефриты с помощью мощных противовоспалительных (кортикостероидные гормоны) и цитостатических (противоопухолевых) препаратов. И те и другие обладают иммуносупрессорным действием (подавляют иммунные реакции), цитостатический эффект тормозит пролиферацию почечных клеток, вовлеченных в воспаление.
Важно! Гломерулонефрит относят к тяжелым заболеваниям, прогноз при некоторых его формах весьма неблагоприятен – в исходе заболевания тотальная двусторонняя почечная недостаточность с необходимостью пересадки донорской почки.
Пиелонефрит – чем характеризуется патология
Это заболевание также характеризуется возникновением воспалительного процесса в почках
Это заболевание также характеризуется возникновением воспалительного процесса в почках. Однако очаг воспаления не затрагивает функциональную ткань органа, локализуясь в почечных полостях, куда оттекает по дистальным (наружным) канальцам вторичная (готовая к выведению) моча. Воспаляется преимущественно слизистая лоханки, частично чашечки и проксимальные отрезки мочеточников.
Природа воспаления при пиелонефритах чаще бактериального происхождения, реже патология провоцируется патогенными видами простейших или вирусами. Микроорганизмы вызывают острое воспаление с ярко выраженной симптоматикой и стремительным течением. Но бывают пиелонефриты с асептическим типом воспалительного процесса.
Так случается при механическом повреждении слизистой лоханки, например при мочекаменной болезни. В этой ситуации развивается хронический процесс, который может в любой момент обостриться на фоне попадания в почечные полости патогенных микроорганизмов.
Часто хронические воспаления лоханок являются следствием недостаточного лечения остро возникшего пиелонефрита.
При развитии острого воспалительного процесса налицо выраженная симптоматика, причиняющая больному дискомфорт буквально с первых часов начала заболевания. Признаками острого пиелонефрита являются такие симптомы:
- сильная боль или средней интенсивности в области пораженного органа (поясница, реже – низ живота), возможна почечная колика;
- умеренная лихорадака (до 38 градусов);
- болезненность различной интенсивности при мочеиспускании;
- частые (императивные) позывы к мочеиспусканию (симптом особенно ярко выражен, если в воспалительный процесс вовлекаются мочеточники и мочевой пузырь);
- моча может стать мутной с возможными кровянистыми включениями.
При анализах мочи, проведенных в лаборатории, обнаруживаются лейкоциты. Эритроциты бывают, если пиелонефрит отягощен мочекаменной болезнью. Реакция среды смещается в сторону щелочи.
Инструментальные исследования (УЗИ, урография) показывают утолщение и разрыхление слизистой лоханки, иногда смежных анатомических образований (чашечки, мочеточники).
Часто обнаруживаются конкременты (камни) в почечных полостях, которые часто и являются причиной возникшего воспаления.
Хотя бывает наоборот – воспаленная слизистая лоханки становится (при благоприятных для камнеобразования условиях) причиной формирования крупных конкрементов.
Нарушение мочеобразования (почечная дисфункция) пиелонефритам не характерно, поэтому биохимический анализ крови будет в норме. Общий анализ физиологической жидкости покажет признаки острого воспаления (лейкоцитоз, повышенная СОЭ).
Лечатся остро возникшие пиелонефриты антибактериальными препаратами (антибиотики, уросептики, сульфаниламиды), симптомы снимаются ненаркотическими анальгетиками в комплексе со спазмолитическими средствами.
Не отягощенные мочекаменной болезнью и общей иммунной недостаточностью воспаления лоханки успешно излечиваются при своевременном обращении за медицинской помощью.
Прогноз лечения благоприятный, в большинстве случаев приводит к полному выздоровлению.
Гломерулонефрит и пиелонефрит – итоговая таблица отличий
Эти два заболевания имеют мало общего
Выяснили, что эти два заболевания имеют мало общего. Кроме того, что это воспалительные патологии и их очаги расположены в почках, других сходств между болезнями нет. Легче будет различать пиелонефрит и гломерулонефрит с помощью следующей таблицы, где отражены ключевые отличия этих заболеваний.
| Отличия патологий | Пиелонефрит | Гломерулонефрит |
| Локализация болезнетворного очага | Почечные полости (лоханка, чашечки) | Мозговой функциональный слой (гломерулы, канальца, межсосудистая ткань) |
| Характер воспаления | Септический или альтеративный (механическое повреждение слизистой) | Асептический, аутоиммунный |
| Течение | Острое, с характерной симптоматикой | Вялотекущее, симптомы выражены слабо |
| Болевой синдром | Выражен | Не выражен |
| Нарушения мочеиспускания | Присутствуют | Отсутствуют |
| Протеинурия (белок в моче) | Не обнаруживается | Обнаруживается, иногда много |
| Отечность | Отсутствует | Имеет место, иногда массивная |
| Чашечно-лоханочный аппарат на УЗИ | Деформирован, слизистая утолщена и разрыхлена | Без изменения |
| Симметричность поражения почек | Несимметрично (в большинстве случаев воспалена одна почка) | Патологический процесс протекает симметрично в обоих органах |
Как видите, отличий между двумя наиболее распространенными почечными заболеваниями предостаточно, поэтому медикам не составляет труда различать эти патологии, правильно ставить диагноз и добиваться успешного лечения.
Источник: https://LecheniePochki.ru/zabolevaniya/glomerulonefrit/pielonefrit-glomerulonefrit.html
Пиелонефрит и гломерулонефрит: отличия, сравнительная таблица симптомов
Фото с сайта thegolfclub.info
Отличие пиелонефрита и гломерулонефрита
Эти два заболевания, прежде всего, отличаются локализацией очага поражения. При гломерулонефрите страдают наименьшие структурные элементы почечной ткани – клубочки, образованные густо разветвленной капиллярной сетью. В случае пиелонефрита в процесс вовлекается паренхима почек, а также конечные отделы мочеобразующей системы – лоханки и чашечки.
Отличие гломерулонефрита от пиелонефрита касается также этиологии и включающихся в процесс патологических механизмов. Причиной обоих заболеваний являются различные болезнетворные микроорганизмы.
При пиелонефрите источником инфекции чаще всего являются внутренние органы, из которых возбудитель переносится в почки с током крови. Гломерулонефрит в большинстве случаев развивается на фоне ангины, вызванной стрептококком.
Образующиеся при этом антитела начинают атаковать нефроны, запуская аутоиммунный процесс.
В начале развития оба заболевания имеют сходную симптоматику – боли различной интенсивности в поясничной области. Но по мере прогрессирования патологии присоединяются другие, специфические для каждого случая, признаки болезни.
Пиелонефрит сопровождается головными болями, нарушениями пищеварения, дискомфортом в нижней части живота, проявлениями вовлечения в воспалительный процесс мочевого пузыря.
При гломерулонефрите появляются отеки на лице, особенно выраженные по утрам вокруг глаз, начинает повышаться артериальное давление.
Сравнительная таблица поможет разобраться в схожести и отличиях пиелонефрита и гломерулонефрита.
| Уровень поражения | Паренхима почек, чашечки, лоханки | Почечные клубочки – нефроны |
| Присоединение аутоиммунного механизма | Нет | Есть |
| Начало заболевания | Острое, сопровождающееся повышением температуры | Постепенное |
| Течение патологии | Острая форма | Хроническая форма |
| Распространение процесса | Неравномерное, чаще поражается одна почка. Вторая может вовлекаться в процесс частично | Симметричное развитие на обеих почках |
| Мочеиспускание | Потребность часто опорожнять мочевой пузырь. Сопровождается болями. Ложные позывы | Уменьшение частоты посещения туалета и количества выводимой мочи |
| Отеки | Отсутствуют | Присутствуют в основном на лице и веках |
| Нарушения работы системы пищеварения | Нарушение стула, тошнота, рвота, снижение аппетита | Без особенностей |
| Артериальное давление | В пределах нормы | Повышается в течение всего периода заболевания |
Также отличить пиелонефрит и гломерулонефрит друг от друга помогает лабораторная диагностика, определяющая специфические отклонения в анализах.
При первых признаках развития патологии со стороны почек надо сразу же обратиться к врачу для постановки точного диагноза и получения специфического лечения. Попытка самому поставить себе диагноз и назначить лечение приведет к быстрому развитию тяжелых осложнений.
Диагностика
Для определения уровня поражения тканей почек и постановки правильного диагноза требуется провести дополнительные лабораторные и аппаратные исследования. Врач назначает:
- Общее исследование крови. При наличии воспалительного процесса будут повышенные показатели содержания лейкоцитов и скорости оседания эритроцитов.
- Биохимическое исследование крови. Повышение содержания креатинина и мочевины указывает на наличие гломерулонефрита. Если при этом снижены показатели клубочковой фильтрации, то речь идет о развивающейся почечной недостаточности. Также при поражении клубочков в крови будет снижено содержание альбуминов и общего белка.
- Общий анализ мочи. В обоих случаях будет выявлено большое количество белых и красных кровяных клеток. На поражение системы клубочков укажет присутствие в биологической жидкости белковых соединений. Воспаление паренхимы органа не сопровождается появлением белка в моче.
- Посев мочи на выявление патогенной микрофлоры и определение ее чувствительности к антибиотикам.
- Иммунологическое исследование сыворотки крови.Воспалительный процесс в нефронах будет сопровождаться увеличением циркулирующих иммунных комплексов, иммуноглобулина А.
- Ультразвуковое исследование. При гломерулонефрите особых изменений в структуре почечной ткани не будет. Иногда может определяться размытие границы между корковым и мозговым веществом почек. Пиелонефрит проявит себя деформацией чашечек и лоханок, утолщением и снижением плотности слизистых тканей.
В сложных случаях возможно проведение компьютерной или магнитно-резонансной томографии, урографии, сцинтиграфия, а также биопсия почки.
Фото с сайта laakarilehti.fi
Также проводится дифференциальная диагностика с такими болезнями, как амилоидоз почки, диабетический гломерулонефроз, сальмонеллез.
Сходства и различия в лечении
В случае тяжелого течения пиелонефрита и гломерулонефрита назначается постельный режим. Также больной должен придерживаться диеты «стол № 7». При этом ограничивается употребление продуктов, содержащих поваренную соль, маринады, а также копченые и жареные блюда.
В обоих случаях терапия включает назначение антибактериальных препаратов. Для этого используются антибиотики широкого спектра действия.
Это препараты, относящиеся к следующим группам:
- антибиотки – Карбенциллин, Азлоциллин, Цефтриаксон;
- урологические антисептики – Офлоксацин, Спарфлоксацин.
Но назначение других лекарственных групп для лечения пиелонефрита и гломерулонефрита отличается. Если для снятия воспаления в терапии первого заболевания используются нестероидные средства – Парацетамол, Ибупрофен, то с целью устранения процесса в почечных клубочках уже требуется назначение стероидных средств – Гидрокортизон, Дексаметазон, Преднизолон.
Также при гломерулонефрите необходимо нормализовать ток крови в нефронах. Для этого используются средства, снижающие свертываемость крови – Гепарин, Курантил и другие.
В случае пиелонефрита патогенная микрофлора в процессе жизнедеятельности вырабатывает большое количество токсичных веществ. Поэтому для снижения явлений интоксикации назначаются инфузионная терапия – внутривенное введение физиологического раствора или глюкозы. При гломерулонефрите, наоборот, вливание большого количества жидкости приведет к ухудшению состояния больного и развитию осложнений.
Поскольку воспаление почечных клубочков всегда сопровождается повышением артериального давления, в качестве симптоматического лечения применяются гипотензивные препараты – Рамиприл, Эналаприл и другие. Также при гломерулонефрите назначаются иммуномодулирующие средства.
Заболевания лечатся комплексным методом. Назначить эффективную комбинацию препаратов может только врач на основе индивидуальных характеристик пациента и патологии.
Профилактика
Профилактика пиелонефрита и гломерулонефрита заключается в устранении всех провоцирующих болезнь факторов и укреплении защитных сил организма. Для этого надо выполнять следующие рекомендации врачей:
- своевременно лечить инфекционные заболевания, в том числе и мочеполовой системы;
- избегать употребление соленой, копченой, жареной и маринованной пищи, исключить фаст-фуд, сладкие газированные и алкогольные напитки;
- беречь область почек и малого таза от переохлаждения;
- ежедневно проводить гигиенические процедуры, соблюдать интимную гигиену;
- постоянно включать в свой рацион зелень, свежие фрукты и овощи в достаточном количестве;
- регулярно посещать поликлинику для проведения профилактических осмотров.
Хотя пиелонефрит и гломерулонефрит кажутся сходными заболеваниями, на самом деле это две разные болезни, отличающиеся уровнем поражения почек, механизмом патологического процесса и его проявлениями.
Поэтому лечение тоже имеет существенные отличия. Чтобы избежать тяжелых осложнений, при первых признаках нарушения работы почек нужно обратиться к врачу.
Специалист поставит точный диагноз и назначит соответствующее лечение.
Ирина Рамазанова, терапевт,
специально для Nefrologiya.pro
Источник: https://nefrologiya.pro/pochki/pielonefrit/pielonefrit-i-glomerulonefrit/
Глава 26 ГЛОМЕРУЛОНЕФРИТ И ПИЕЛОНЕФРИТ
Острый гломерулонефрит
Гломерулонефрит (нефрит) — это распространенное заболевание почек инфекционно-аллергического характера, протекающее в острой и хронической формах.
Острый гломерулонефрит (ОГН) — острое диффузное иммун-но-воспалительное заболевание почек с поражением клубочков и в меньшей степени — канальцев и интерстициальной ткани. Встречается чаще в молодом возрасте, особенно у детей старше 2 лет и подростков.
Этиология и патогенез.Этиология ОГН разнообразна. Наиболее частой причиной заболевания являются инфекционно-вирусные агенты.
Обычно заболевание развивается у людей молодого возраста через 1,5 — 2 нед после перенесенного инфекционно-вирусно-го заболевания (скарлатины, ангины, гриппа, фарингита, кори, тонзиллита, эндокардита, краснухи, малярии и др.).
Ведущими этиологическими факторами многие клиницисты считают охлаждение и алкоголь, которые могут стать пусковым механизмом развития острого гломерулонефрита.
При развитии заболевания в организме больного имеют место сложные неспецифические им-муновоспалительные реакции, связанные с возникновением аллергической сенсибилизации и другими патологическими процессами, которые повреждают почечную ткань и соответственно приводят к нарушению функции почек.
Клиническая картина.Проявляется острым нефротическим синдромом в его классическом варианте: внезапное повышение АД (в пределах 180/100 мм рт. ст.
) в сочетании с макрогематурией (моча имеет цвет «мясных помоев»), остро развившейся задержкой жидкости в организме (отеки), олигурией, жаждой, одышкой, болями в сердце, сердцебиениями, головной болью, болями в пояснице, тошнотой и др.
Отеки локализуются прежде всего на лице, быстро нарастают с накоплением жидкости в полостях и обусловливают заметную прибавку массы тела за короткое время.
Другая симптоматика данного заболевания почек связана с ге-модинамическими изменениями, обусловленными артериальной гипертензией. Первичным фактором развития артериальной ги-пертензии является остро возникающая гиперволемия (увеличение объема циркулирующей крови), связанная с задержкой соли
В настоящее время острый гломерулонефрит чаще протекае латентно и может быть диагностирован только при исследовани мочи. Заболевание нередко принимает затяжной характер (остры нефрит затянувшегося течения) с сохранением мочевого синдро ма и умеренной артериальной гипертензией на протяжении не скольких месяцев и, как правило, переходит в хронический не фрит.
Лечение.
Цели лечения: воздействие на инфекционный факто (антибактериально-вирусная терапия); уменьшение отеков (бес солевая диета, ограничение потребления жидкости, мочегонны средства); снижение АД (антигипертензивная терапия); подавле ние иммунных реакций (глюкокортикоиды и др.); снижение свер тывающей активности крови при нефротическом синдроме. Сана торно-курортное лечение показано не ранее чем через 6 мес пос ле начала заболевания: больных направляют на климатически курорты пустынь и приморские курорты (для повышения потоот деления). Санаторно-курортное лечение, как и лечение методам и средствами ЛФК, не показано в острый период заболевания при выраженных внепочечных проявлениях (отеках, артериаль ной гипертензии и др.), макрогематуриях и др. В большинстве слу чаев ОГН заканчивается выздоровлением.
Хронический гломерулонефрит
Хронический гломерулонефрит (ХГН) — хроническое диффузное иммуновоспалительное заболевание почек, характеризующееся преимущественным поражением клубочкового аппарата (в меньшей степени — канальцев и интерстициальной ткани) и постоянно прогрессирующее, вплоть до развития хронической почечной недостаточности.
Классификация.Согласно клинической классификации выделяют пять форм ХГН: 1) латентную; 2) гематурическую; 3) гипертоническую; 4) нефротическую; 5) смешанную.
1. Латентная форма — встречается наиболее часто. Проявляется лишь изменениями мочи: умеренной протеинурией (наличие белка в моче) и эритроцитурией (наличие эритроцитов в моче). Иногда отмечается незначительное повышение АД.
2. Гематурическая форма — возникает в 10—15 % случаев и проявляется постоянной гематурией.
3. Гипертоническая форма — встречается у 20 % больных. Изменения в моче обычно минимальные: протеинурия не превышает 1 г/сутки, эритроцитурия незначительная.
Течение болезни медленное (до 30 лет и более), что при отсутствии отеков долгое время не дает оснований для обращения к врачу.
Осложнения артериальной гипертензии (инсульт, инфаркт) наблюдаются редко; чаще развивается левожелудочковая недостаточность с сердечной астмой.
4. Нефротическая форма — встречается у 20 % больных. Проявляется нефротическим синдромом без артериальной гипертензии.
5. Смешанная форма — встречается в 10 % случаев. Характеризуется нефротическим синдромом и артериальной гипертензией.
При всех формах хронического гломерулонефрита развивается хроническая почечная недостаточность, которая характеризуется нарушением: выведения из организма продуктов азотистого обмена и задержкой шлаков; водно-электролитного обмена Na, К, Са; кислотно-щелочного состояния крови с развитием метаболического ацидоза.
Этиология и патогенез.Установить причины заболевания трудно. Этиологические факторы в основном те же, что и при остром гломерулонефрите. Часто причиной ХГН является бессимптомно протекающий острый нефрит затянувшегося течения.
Причинами заболевания могут быть длительное воздействие на организм интенсивной мышечной деятельности и значительных психоэмоциональных нагрузок, психические травмы. Однако в большинстве случаев ХГН развивается на фоне инфекции, исходящей из очагов хронической инфекции организма (миндалин и др.
), а также вследствие других причин (охлаждение, алкоголь и др.).
Патогенез ХГН во многом сходен с патогенезом ОГН. Инфекционные и другие факторы, снижающие резистентность организма, способствуют развитию и поддержанию иммунного воспаления почек.
При этом прежде всего поражаются капилляры сосудистых клубочков нефронов, что ведет к нарушению функций почек: клубочковой фильтрации (начального процесса образования мочи), реабсорбции (обратного всасывания) и др.
Таким образом, в начале патологического процесса отмечается снижение фильтрационной способности почек, затем снижение канальце-вой реабсорбции (в моче при этом определяются белок, эритроциты, лейкоциты и т.д.); в дальнейшем возникают дистрофические изменения в клетках канальцев.
Пролиферация клеток играет ключевую роль в процессах структурного изменения клубочкового аппарата, которое заканчивается склерозированием клубочков. Постепенно происходит уменьшение массы действующих нефронов, а также массы самой почки («сморщенная почка»).
Однако для дальнейшего прогрессирования заболевания имеет значение изменение гемодинамики, а именно внутриклубочковая
гипертензия и гиперфильтрация. На фоне высокого внутриклу-бочкового давления усиливается проницаемость клубочкового фильтра, что сопровождается отложением различных макромолекул плазмы крови в тканях нефрона. Рассмотренные механизмы патогенеза наиболее ярко выражены при гипертонической форме
хгн.
В прогрессировании гломерулосклероза большое значение имеют гиперлипидемия и протеинурия (избыточная фильтрация жиров и белков), которые усиливают воспалительные и метаболические поражения интерстициальной ткани, способствуют нарушению функций канальцев почек (изменяются функции концентрирования, разведения, подкисления мочи и экскреции ионов калия). Рецидивирующие инфекции мочевых путей также могут сыграть решающую роль в ухудшении почечных функций при ХГН. При длительном и осложненном течении заболевания может иметь место опущение (птоз) одной или обеих почек в связи с ухудшением их фиксации, обусловленной ослаблением и растяжением связочного аппарата. В свою очередь птоз почек способствует ухудшению артериального и венозного кровообращения почек, лимфообращения и соответственно ухудшает функции почек, ускоряет развитие заболевания.
При ХГН нарушение регуляции клубочковой фильтрации, ре-абсорбционных и секреторных процессов приводит к повышению тонуса артериол (ангиоспазму), к снижению величины кровотока почки (ее ишемии), к повышению ОПСС и соответственно к повышению АД.
В целом гломерулосклеротические изменения в почках являются конечным звеном в цепочке морфологических изменений (пролиферация, склероз), приводящих к уменьшению действующих нефронов. Следствием этого является снижение клубочковой фильтрации до 50 — 30 мл/мин и более (в норме — 80—120 мл/мин), что ведет к развитию азотемии, уремии, хронической почечной недостаточности.
Клиническая картина.Существенно различается в зависимости от клинической формы заболевания.
Хронический гломерулонеф-рит часто протекает латентно, бессимптомно, нередко диагностируется только при исследовании мочи (умеренная протеинурия, олигурия, эритроцитурия и др.). Иногда заболевание проявляется повышением АД, тупыми болями в области поясницы и др.
Течение ХГН, сочетающееся с артериальной гипертензией, может осложниться левожелудочковой недостаточностью. Заболевание может продолжаться многие годы, временами обостряясь и затем вновь затухать (ремиссия).
До очередного обострения заболевания самочувствие больного может быть хорошим, однако это лишь видимость благополучия, так как патологические процессы в почках продолжают развиваться. Обострение могут спровоциро-
вать факторы, ослабляющие иммунитет организма: физическое перенапряжение, охлаждение, какое-либо заболевание (особенно инфекционное). Вместе со снижением функциональных возможностей почек уменьшаются и возможности адаптации организма больного к двигательной и профессиональной деятельности.
Общим для всех форм ХГН является неминуемое развитие хронической азотемии, уремии и хронической почечной недостаточности, что в тяжелых случаях приводят к летальному исходу.
Скорость развития почечной недостаточности при разных формах ХГН неодинакова: при медленном и неосложненном течении заболевания она развивается через 30 лет и более.
Лечение.
Комплексное с учетом клинических и морфологических форм заболевания. Схема лечения аналогична лечению острого гломерулонефрита. Хроническая уремия — основная причина хронической почечной недостаточности, требующая проведения программного гемодиализа (применения искусственной почки или аналогичного ей метода лечения) или трансплантации почки (А.И.Мартынов с соавт., 2002).
Пиелонефрит
Пиелонефрит — это воспалительный процесс инфекционной природы, поражающий преимущественно чашечно-лоханочную систему почек с распространением на канальцы и интерстици-альную ткань. Исходом его обычно является нефросклероз. Особенно часто заболевание встречается в детском возрасте (преимущественно у девочек).
Этиология.
Основными факторами риска развития пиелонефрита являются: 1) бактериурия, обусловленная особенностями строения мочеполовой системы у девочек; 2) детский цистит (воспаление мочевого пузыря) и антифизиологический ток мочи (пу-зырно-мочеточниковый, мочеточнико-лоханочный); 3) различные врожденные аномалии мочевой системы; 4) беременность в сочетании с острым, гормонально-обусловленным пиелонефритом беременных; 5) гинекологические заболевания; 6) у мужчин — простатит или аденома предстательной железы; 7) снижение сопротивляемости мочевых путей, мочекаменная болезнь; 8) подагра, сахарный диабет.
Главной причиной пиелонефрита являются бактерии, в основном грамотрицательные (кишечная палочка, синегнойная палочка и др.).
Нередко мочевая инфекция связана с внутрибольничным заражением (урологические, акушерско-гинекологические и реанимационные отделения).
Выявить этиологический фактор удается далеко не всегда, так как необходимы специальные методы обследования. Основной путь попадания инфекции в почку — восходя-
щий (урогенный). Существуют также гематогенный и лимфогенный пути инфицирования почек, особенно при бактериемии, распространении инфицированных эмболов по сосудам, формировании гнойничков в корковом веществе почки, гнойном пиелонефрите. Для возникновения воспалительного процесса имеет значение изменение защитных механизмов почек и организма в целом.
Клиническая картина.Острый пиелонефрит характеризуется острым началом заболевания. Отмечаются повышение температуры тела до 39 — 40°, озноб, тяжелая общая интоксикация, тупые боли в поясничной области, боли в суставах и мышцах, дизурия.
Может развиться бактериемический шок (особенно у людей пожилого и старческого возраста) с коллапсом, тахикардией и снижением клубочковой инфильтрации.
Выявляются метеоризм, повышение тонуса поясничных мышц, вынужденное положение с приведением ноги к туловищу, болезненность при поколачивании области поясницы на соответствующей стороне поражения, а также в области пораженной почки при пальпации.
При значительно выраженной бактериемии с проникновением в кровь большого количества эндотоксинов могут возникать синдром внутрисосуди-стого свертывания и уросепсис. Такое течение заболевания заканчивается летальным исходом примерно у 20 % больных (А. В. Сумароков, 1993).
Хронический пиелонефрит, как правило, протекает скрыто. У больных отмечаются быстрая утомляемость, боли в поясничной области, а главное — эпизодическое познабливание, субфебрилитет, полиурия, никтурия, дизурия, бледность, артериальная гипер-тензия; обнаруживаются небольшая протеинурия и лейкоцитурия.
Лечение.
При остром пиелонефрите применяются антибактериальные препараты, предупреждающие опасность развития бакте-риемического шока, а также методы лечения, способствующие устранению обструкции и восстановлению пассажа мочи.
Лечение хронического пиелонефрита включает как восстановление пассажа мочи (удаление камней, ликвидация обострения), так и поддерживающую (противорецидивную) терапию. Широко используется фитотерапия, которая усиливает бактериостатиче-ский, противовоспалительный эффект, улучшает почечный кровоток; показано санаторно-курортное лечение (минеральные воды).
Применяют также препараты, улучшающие микроциркуляцию в почках при артериальной гипертензии, которая может возникнуть в случаях одностороннего пиелонефрита, но обычно усугубляется при двустороннем процессе, а также при развитии хронической почечной недостаточности, определяющей прогноз заболевания.
Контрольные вопросы и задания
1. Дайте определение и краткую характеристику острого гломеруло-нефрита (этиология, патогенез, клиническая картина).
2. Дайте определение хронического гломерулонефрита и расскажите о его клинической классификации.
3. Каковы основные этиологические факторы этого заболевания?
4. Назовите основные механизмы патогенеза ХГН.
5. Какие функции почек изменяются при ХГН?
6. Расскажите о клинической картине ХГН. Перечислите факторы, способствующие обострению заболевания.
7. В чем заключается лечение ХГН?
8. Дайте определение пиелонефрита.
9. Назовите ведущие этиологические факторы этого заболевания.
10. Расскажите о клинической картине острого и хронического пиелонефрита.
11. Каковы основные средства и методы лечения пиелонефрита?
Источник: https://infopedia.su/14x1436e.html

 Лихорадка — основной спутник воспаления почек
Лихорадка — основной спутник воспаления почек  Отёки при болезнях почек чаще локализуются на лице
Отёки при болезнях почек чаще локализуются на лице  Боли в пояснице — характерный симптом пиелонефрита
Боли в пояснице — характерный симптом пиелонефрита  Высокое артериальное давление характерно для гломерулонефрита Для гломерулонефрита характерен красноватый оттенок мочи различной интенсивности
Высокое артериальное давление характерно для гломерулонефрита Для гломерулонефрита характерен красноватый оттенок мочи различной интенсивности