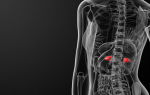
Синдром Иценко-Кушинга или гиперкортицизм – состояние, вызванное длительным воздействием на организм высокого уровня гормонов глюкокортикоидов, важнейшим из которых является кортизол.
Кортизол вырабатывается в корковом слое надпочечников. Главным стимулятором выработки кортизола является адренокортикотропныйгормон (АКТГ).
АКТГ продуцируется в гипофизе — эндокринной железе, располагающейся в основании головного мозга.
Выработка АКТГ стимулируется кортикотропин-рилизинг-гормоном, который вырабатывается в гипоталамусе — отделе мозга, контролирующем эндокринную систему организма.
Кортизол выполняет жизненно важные задачи в организме. Он помогает поддерживать артериальное давление в сердечно-сосудистой системе, уменьшает воспалительную реакцию иммунной системы, уравновешивает эффект инсулина, увеличивая уровень глюкозы в крови, регулирует обмен белков, углеводов и жиров.
Одна из важнейших задач кортизола в том, чтобы помочь организму реагировать на стресс. По этой причине женщины в последние 3 месяца беременности и профессиональные спортсмены, как правило, имеют высокие уровни кортизола.
У людей, страдающих от депрессии, алкоголизма, недоедания и панических расстройств также увеличивается уровень кортизола.
В норме, когда количество кортизола в крови является адекватным, гипофиз вырабатывает меньше АКТГ. А при снижении кортизола в крови содержание АКТГ увеличивается, чтобы сильнее стимулировать выработку глюкокортикоидов надпочечниками. Это гарантирует, что количество кортизола, продуцируемое в надпочечниках, достаточно для удовлетворения суточной потребности организма.
Причины гиперкортицизма
Избыточное содержание кортизола возможно в следующих случаях:
1. Длительный прием глюкокортикоидных гормонов, таких как преднизолон, дексаметазон, для лечения бронхиальной астмы, ревматоидного артрита, системной красной волчанки и других воспалительных заболеваний, или для подавления иммунитета после трансплантации органов – экзогенный (вызванный внешним воздействием) гиперкортизизм.2.
Аденома (доброкачественная опухоль) гипофиза — основная причина синдрома Кушинга. Гиперкортицизм, вызванный аденомой гипофиза, отечественные врачи называют болезнью Иценко-Кушинга, все остальные случаи гиперкортицизма — собственно синдромом Иценко-Кушинга.
Аденома гипофиза выделяет повышенное количество АКТГ, а АКТГ, в свою очередь, стимулирует избыточную продукцию кортизола. Эта форма синдрома поражает женщин в пять раз чаще, чем мужчин.3. Синдром эктопической продукции АКТГ – состояние, при котором доброкачественные или злокачественные (раковые) опухоли за пределами гипофиза производят АКТГ.
Опухоли легких вызывают более 50% этих случаев. Наиболее распространенными формами АКТГ-продуцирующие опухолей легких являются овсяноклеточный или мелкоклеточный рак икарциноидные опухоли. Мужчины страдают в 3 раза чаще, чем женщины.
Другими, менее распространенными типами опухолей, которые могут производить АКТГ, являются тимомы (опухоли вилочковой железы), опухоли поджелудочной железы, и рак щитовидной железы.4. Опухоли надпочечников. Иногда синдром Кушинга обусловлен патологией, чаще всего опухолью, надпочечников, которые выделяют избыточное количество кортизола.
В большинстве случаев опухоли надпочечников доброкачественны (аденомы). Адренокортикальная карцинома, или рак надпочечников, является наименее распространенной причиной синдрома Кушинга. Карциномы коры надпочечников обычно вызывают очень высокое повышение уровня гормонов и быстрое развитие симптомов.
Очень редкой причиной надпочечникового синдрома Кушинга является гиперплазия коры надпочечников, т.е. патологическое увеличение числа клеток коры. При всех надпочечниковых формах синдрома Иценко-Кушинга уровень АКТГ в крови понижен.5. Семейная форма синдрома Кушинга. Большинство случаев синдрома Кушинга не наследуются.
Однако очень редко причиной данного синдрома является наследственное заболевание — синдром множественной эндокринной неоплазии, т.е. склонность к развитию опухолей из одной или нескольких эндокринных желез. При данном заболевании наряду с опухолью надпочечников могут присутствовать опухоли паращитовидных желез, поджелудочной железы и гипофиза, вырабатывающие соответствующие гормоны.
Симптомы синдрома Иценко-Кушинга
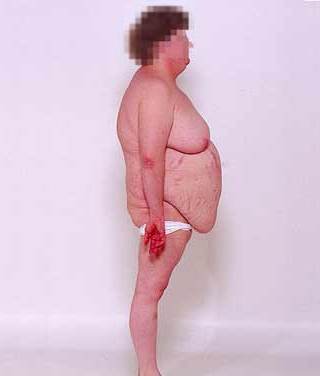
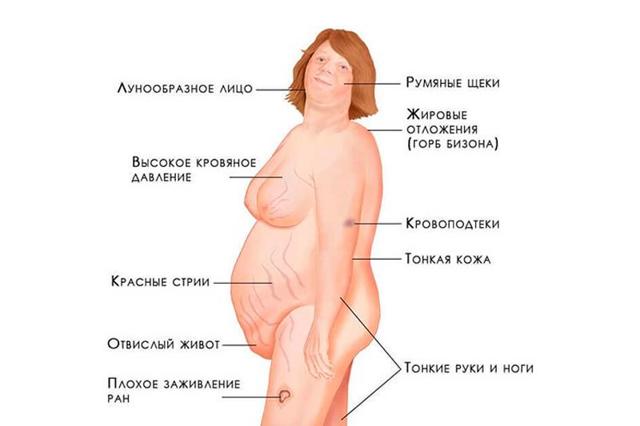
Большинство пациентов с гиперкортицизмом имеют ожирение. Прибавка в весе – один из ранних признаков болезни. Отложение жировой клетчатки происходит в основном туловище, лице, шее. А конечности, наоборот, истончаются.
Синдром Иценко-Кушинга
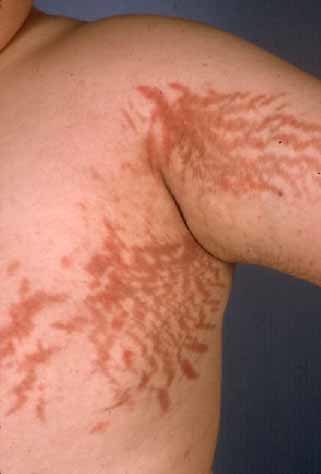
В детском и подростковом возрасте, как правило, наряду с ожирением отмечается замедление темпа роста.Очень характерными для гиперкортицизма являются кожные изменения. Кожа становится тонкой, отмечаются синяки, кровоподтеки, которые очень долго проходят. Могут появляться широкие пурпурно-розовые, багровые растяжки на животе, бедрах, ягодицах, руках и груди.
Стрии при синдроме Иценко-Кушинга
Иногда пациенты жалуются на боли спине, ребрах, руках и ногах при движении. Это объясняется тем, что синдром Кушинга часто приводит к остеопорозу. Остеопороз означает снижение плотности костей, нарушение их строения, усиление хрупкости и снижение прочности, что может приводить к переломам даже при малейших травмах.
Синдром Иценко-Кушинга сопровождается усталостью, мышечной слабостью, раздражительностью, беспокойством, редко изменениями психики.
Одним из ранних симптомов синдрома является повышение артериального давления. Поскольку глюкокортикоиды подавляют эффект инсулина, нередко при гиперкортицизме повышается содержание сахара в крови, и появляются симптомы сахарного диабета (жажда, частое, обильное мочеиспускание ит.д.).
Женщины обычно имеют избыточный рост волос на лице, шее, груди, коже живота и бедер. Менструации могут стать нерегулярными или прекратиться. Мужчины отмечают снижение либидо.
При возникновении любого их симптомов гиперкортицизма, а тем более их сочетания, необходимо как можно скорее обратиться за медицинской помощью.
Диагностика синдрома Иценко-Кушинга
Задача первого этапа диагностики — установить, имеется ли повышение уровня кортизола. Для этого используют специальный тест — определение кортизола в суточной моче.
В моче пациента, собранной за 24-часовой период, определяется уровень кортизола. Уровни выше, чем 50-100 мкг в день для взрослых, подтверждают синдром Кушинга. Верхний предел нормальных значений варьируется в разных лабораториях, в зависимости от используемой методики измерений.
После выявления увеличения уровня кортизола необходимо обнаружить точное местоположение процесса, который приводит к избыточной продукции кортизола.
Проба с дексаметазоном помогает отличить пациентов с избыточной продукции АКТГ из-за аденомы гипофиза от пациентов с эктопической АКТГ-продуцирующей опухолью. Пациент принимает дексаметазон (синтетический глюкокортикоид) внутрь каждые 6 часов в течение 4 дней.
За первые 2 дня даются более низкие дозы дексаметазона, в последние 2 дня — более высокие. Производится суточный сбор мочи до введения дексаметазона и далее каждый день теста. При аденоме гипофиза уровень кортизола в моче снижается, а при эктопической опухоли вне гипофиза уровень кортизола не изменяется.
Для проведения теста необходимо за одну неделю прекратить прием таких препаратов, как фенитоин и фенобарбитал.
Депрессия, злоупотребление алкоголем, высокий уровень эстрогенов, острое заболевание и стресс могут привести к неправильному результату. Поэтому подготовка к тесту должна быть тщательной.
Стимуляционная проба с кортикотропин-рилизинг-гормоном. Этот тест помогает различать пациентов с аденомой гипофиза от пациентов синдромом эктопической продукции АКТГ и кортизол-секретирующей опухолью надпочечников.
Пациенту вводится инъекция с кортикотропин-рилизинг-гормоном, который заставляет гипофиз вырабатывать АКТГ. При аденоме гипофиза уровня АКТГ и кортизола в крови увеличиваются.
Такой ответ очень редко наблюдается у пациентов с синдромом эктопической продукции АКТГ и практически никогда у пациентов с кортизола-секретирующей опухолью надпочечников.
Следующим этапом диагностики является прямая визуализация эндокринных желез.
Наиболее часто используются ультразвуковое исследование надпочечников, компьютерная томография или магнитно-резонансная томография гипофиза, надпочечников.
Для установления эктопического очага продукции АКТГ применяют ультразвуковое исследование, компьютерную или магнитно-резонансную томографию соответствующего органа (чаще грудной клетки, щитовидной, поджелудочной желез).
Лечение синдрома Иценко-Кушинга
Лечение зависит от конкретной причины избытка кортизола и может включать хирургический, лучевой методы или медикаментозную терапию.
Если причиной синдрома является длительное применение глюкокортикоидных гормонов для лечения другого заболевания, необходимо постепенное снижение дозы до минимальной дозы достаточной для контроля этого заболевания.
Для лечения аденомы гипофиза наиболее широко используется хирургическое удаление опухоли, известное как транссфеноидальная аденомэктомия. Используя специальный микроскоп и очень тонкие эндоскопические инструменты, хирург приближается к гипофизу через ноздрю или отверстие, сделанное под верхней губой, и удаляет аденому.
Успешность операции зависит от квалификации хирурга, составляет более 80 процентов, когда выполняется хирургом с большим опытом работы.
После операции продукция АКТГ гипофизом резко уменьшается, и пациенты получают заместительную терапию глюкокортикоидами (например, гидрокортизон или преднизолон), обычно это требуется в течение года, далее продукция АКТГ и глюкокортикоидов восстанавливается.
Для пациентов, имеющих противопоказания к хирургическому вмешательству возможно проведение лучевой терапии. Этот метод занимает 6 недель, эффективность составляет 40-50%.
Недостатком этого метода является отсроченность улучшения, эффект может наступить через несколько месяцев или даже лет после проведения облучения. Однако, сочетание лучевой и лекарственной терапии митотаном (Лизодрен) может помочь ускорить выздоровление.
Митотан подавляет выработку кортизола. Лечение только митотаном может быть успешным в 30- 40% случаев.
Существуют и другие препараты, используемые при гиперкортицизме отдельно или в комбинации: аминоглютетимид, метирапон и кетоконазол. Каждый из них имеет свои побочные эффекты, которые врачи учитываю при назначении терапии для каждого пациента индивидуально.
При синдроме эктопической продукции АКТГ наиболее предпочтительна хирургическая операция по удалению АКТГ-секретирующей опухоли.
В случаях, когда опухоль обнаруживается на неоперабельной стадии, применяют адреналэктомию — удаление надпочечников. Эта операция в некоторой степени облегчает симптомы у данной категории пациентов.
Иногда используется и медикаментозное лечение (Метирапон, Аминоглутетимид, Митотан, Кетоконазол).
При опухоли надпочечников хирургический метод является основой лечения как доброкачественных, так и злокачественных опухолей надпочечников.
Врач эндокринолог Файзулина Н.М.
Источник: https://medicalj.ru/diseases/endocrinology/978-sindrom-i-bolezn-icenko-kushinga
Синдром Иценко-Кушинга
Синдром Иценко-Кушинга (гиперкортицизм) — это эндокринное заболевание, которое проявляется гиперсекрецией глюкокортикоидов, в частности кортизола и совокупностью симптомов, вызванных отрицательным воздействием данных гормонов на организм.
Содержание статьи:
Кортизол продуцируется в корковом слое надпочечников, основным стимулятором его продуцирования является адренокортикотропный гормон (АКТГ).
Выработка АКТГ происходит в гипофизе, который является составляющей частью эндокринной системы и локализируется в основании головного мозга.
А продуцирование АКТГ, в свою очередь, стимулируется кортикотропин-рилизинг-гормоном, выработка которого происходит в гипоталамусе — отделе головного мозга, отвечающем за контроль эндокринной системы.
Какую роль выполняет кортизол в организме
При нормальной секреции кортизол помогает контролировать жизненно важные процессы в организме.
В его задачи входит контроль артериального давления, что дает возможность сохранять в норме состояние сердечнососудистой системы, также он увеличивает уровень глюкозы в крови, таким образом уравновешивая эффект инсулина, снижает воспалительную реакцию иммунной системы, регулирует белковый, углеводный и жировой обмен.
Одной из приоритетных задач кортизола является помощь в реагировании организма на стресс. В связи с этим беременные в последнем триместре и профессиональные спортсмены обычно имеют повышенный уровень кортизола. Люди, страдающие алкоголизмом, депрессией, паническими расстройствами и недоеданием также обладают высоким уровнем кортизола в крови.
Гиперсекреция кортизола, которая доходит границ гипекортицизма и заканчивается развитием синдрома Иценко-Кушинга, имеет, как правило, ятрогенную природу. Данный синдром носит свое название в честь авторов, впервые разобравшихся и описавших причину развития данного комплекса симптомов.
Причины и механизм развития синдрома Иценко-Кушинга
Существует много этиологических факторов, провоцирующих развитие данного синдрома. Исходя из механизма развития гипекортицизма, выделяют три его вида: эндогенный, экзогенный и псевдо-синдром Кушинга.
Как уже оговорено, основой патологических изменений в процессе развития синдрома Иценко-Кушинга является гиперпродукция кортизола.
Повышенное количество кортизола оказывает разрушительное действие на большинство тканей и структурных единиц организма (внутренние органы, кожу, мышцы, в том числе и миокард), в которых со временем происходят выраженные атрофические и дистрофические изменения.
Гиперкортицизм противодействует инсулину, повышая уровень глюкозы в крови, что провоцирует развитие стероидного диабета.
Относительно жировой клетчатки, гиперкортицизм осуществляет комплексную тактику поражения, что выражается в избыточном ожирении одних участков и атрофии других, это обусловлено разной толерантностью отдельных жировых отделов к глюкокортикоидам.
Симптом Иценко-Кушинга вызывает электролитные расстройства (гипернатриемия, гипокалиемия), причиной которых является воздействие избыточного кортизола на почки. Следствием данных электролитных сдвигов является развитие артериальной гипертензии, а также усугубление изменений миокарда, что приводит к аритмии и развитию сердечной недостаточности. Повышение уровня кортизола пагубно влияет на иммунную систему организма, подавляя ее функции, обуславливает склонность к инфекциям.
Симптомы синдрома Иценко-Кушинга
Симптомы синдрома Иценко-Кушинга представлены характерными изменениями внешности больных, пациенты с данной патологией имеют так называемую кушингоидную внешность. Лицо больного становится лунообразной формы, 90% пациентов страдают ожирением.
Жировые отложения имеют неравномерный характер и локализируются на лице, шее, груди, животе и спине. Лицо приобретает багрово-красный цвет, в некоторых случаях с цианотичным оттенком, такое явление называется «матронизм».
Даже в условиях отсутствия ожирения у тяжелых больных происходит характерное перераспределение подкожной жировой клетчатки.
Изменения на теле
Плечевой пояс и ноги подвергаются атрофическим изменениям мышечной ткани. Также происходят атрофические изменения бедренных и ягодичных мышц, что называют термином «скошенные ягодицы».
Пациенты отмечают затруднения во время попытки присесть и встать, особенно тяжело дается подъем.
Вследствие образования «лягушачьего живота», который подразумевает атрофию мышц передней стенки брюшины возникают грыжевые выпирания по белой линии живота.
Изменения на коже
Изменения кожного покрова выражаются в мраморности кожи, подчеркнутом сосудистом рисунке, истончении, сухости, шелушении, участками региональной потливости. Процесс сочетания распада коллагена кожи и ожирение провоцирует появление полос растяжения (стрий).
Стрии локализируются на коже живота, плеч, молочных желез, внутренней поверхности бедер, имеют фиолетовый или багрово-красный цвет и могут быть размером в несколько сантиметров. Нередко отмечается кожная сыпь по типу акне и многочисленные мелкие петехии.
В некоторых случаях отмечается гиперпигментация в местах трения.
Изменения костной ткани
Истощение костной ткани (остеопороз) — это одно из тяжелейших осложнений гиперкортицизма, которое возникает у 90% пациентов.
Остеопороз вызывает сильные болевые ощущения, деформацию, переломы костей, сколиоз и кифосколиоз, которые более выражены в грудном и поясничном отделах позвоночника. Компрессия позвоночника вызывает сутулость и снижение роста пациентов.
В детском возрасте синдром Иценко-Кушинга провоцирует остановку роста по причине замедления развития эпифизарных хрящей.
Изменения сердечнососудистой системы
Симптомы изменений в сердечнососудистой системе проявляются виде кардиомиопатии в совокупности с аритмией (экстрасистолия, фибрилляция предсердий), также часто развивается артериальная гипертензия и симптомы сердечной недостаточности. Такие тяжелые осложнения могут стать причиной летального исхода.
Изменения нервной системы
Гиперкортицизм не щадит и нервную систему, вызывая множество расстройств в виде депрессий, заторможенности, эйфории, стероидных психозов и суицидальных попыток.
Другие характерные симптомы
Синдром Иценко-Кушинга в 10-20% случаев сопровождается стероидным сахарным диабетом, не имеющим связи с заболеваниями поджелудочной железы. Такой вид диабета имеет достаточно легкое течение и устраняется при помощи специальной диеты и сахароснижающих препаратов.
В некоторых случаях развиваются периферические отеки, а также поли- и никтурия.
При длительном течении гиперкортицизма у мужчин могут развиться:
- признаки феминизации;
- снижение либидо и потенции;
- атрофия яичек;
- гинекомастия.
У женщин гиперандрогения может спровоцировать:
- вирилизацию;
- гипертрихоз;
- гирсутизм;
- аменорею;
- нарушение менструального цикла;
- бесплодие.
Диагностика синдрома Иценко-Кушинга
При наличии подозрений на синдром Иценко-Кушинга, а такие подозрения возникают после осмотра больного и определения типичных изменений внешности, показано проведение ряда клинических и биохимических анализов биообразцов крови и мочи. С целью поиска первопричины данной патологии пациенту показано проведение топографических исследований, а также КТ и МРТ определенных зон.
Важным моментом диагностики сиптомокомплекса Иценко-Кушинга является исключение экзогенного поступления глюкокортикоидов (в том числе внутрисуставного и ингаляционного).
Для подтверждения данного заболевания необходимо выполнение следующих тестов:
- определение уровня экскреции кортизола в суточной моче: наличие увеличения выделенного кортизола в 3-4 раза по сравнению с нормой, подтверждает достоверность диагноза синдрома Иценко-Кушинга;
- проведение малой дексаметазоновой пробы, суть которой заключатся в определения уровня кортизола после приема дексаметазона. Для проведения данной пробы пациенту сначала необходимо определить уровень кортизола в первый день в 8-9 часов утра, затем в 24 часа этого же дня принять дозу дексаметазона, а на следующий день в 8-9 часов утра снова определяется уровень кортизола. В норме прием дексаметазона способствует снижению уровня кортизола более чем в половину, у пациентов с синдромом Иценко-Кушинга такая реакция не происходит.
Исследования биохимических показателей мочи при симптомокомплексе Иценко-Кушинга, определяют повышенное содержание 11-оксикетостероидов (11-ОКС) и снижение уровня 17-оксикетостероидов (17-ОКС).
В крови отмечается гипокалиемия, увеличение уровня эритроцитов, холестерина и гемоглобина.
Также лабораторные анализы могут показать наличие осложнений (стероидный сахарный диабет, электролитные сдвиги).
Для определения локализации первопричины больному показано проведение КТ, МРТ гипофиза, надпочечников и сцинтиографии надпочечников.
С целью выявления осложнений гиперкортицизма (перелома ребер, позвонков вследствие остеопороза) проводится рентгенологичекое исследование или КТ позвонков и грудной клетки.
Осложнения синдрома Иценко-Кушинга
- Длительное отсутствие терапии при хроническом течении синдрома Иценко-Кушинга может спровоцировать смертельный исход больного по причине осложнений в виде инсульта, декомпенсации сердечной деятельности, сепсиса, хронической почечной недостаточности, тяжелого пиелонефрита, остеопороза с наличием множественных переломов позвоночника и ребер.
- Пониженная резистентность к инфекциям при гиперкортицизме нередко становится предрасполагающим фактором к развитию флегмоны, фурункулеза, грибковых и нагноительных поражений кожи.
- При синдроме Иценко-Кушинга может развиться неотложное состояние адреналового (надпочечникового) криза, который проявляется в виде артериальной гипотензии, тошноты, рвоты, нарушения сознания, болей в животе, гиперкальциемии, гипогликемии и метаболического ацидоза.
- Как правило, мочекаменная болезнь при гиперкортицизме связана с остеопорозом и гиперсекрецией, с мочой фосфатов и кальция, которые способствуют образованию фосфатных и оксалатных камней в почках.
- Синдром Иценко-Кушинга при беременности может спровоцировать выкидыш или осложненные роды.
Лечение синдрома Иценко-Кушинга
Тактика лечения ятрогенной (медикаментозной) формы синдрома Иценко-Кушинга заключается в постепенной отмене глюкокортикоидов и назначении вместо них других иммунодепрессантов.
Наличие эндогенной природы синдрома гиперкортицизма подразумевает лечение препаратами, подавляющими стероидогенез (хлодитан, митотан, кетоконазол, аминоглютетимид).
Если диагностировано новообразование гипофиза надпочечников, целесообразно хирургическое лечение, в случае невозможности удаления опухоли выполняется одно- или двусторонняя адреналэктомия (удаление надпочечников) либо проводится курс лучевой терапии гипоталамно-гипофизарной области. Для усиления эффекта и минимизации рецидивов, лучевую терапию часто проводят в комплексе с медикаментозным и хирургическим лечением. Если у больных с синдромом Иценко-Кушинга не визуализируется аденома гипофиза, показано применение протонотерапии на область гипофиза.
Помимо основных терапевтических мероприятий, пациентам с синдромом Иценко-Кушинга назначают симптоматическое лечение. Симптоматическая терапия заключается в назначении мочегонных, гипотензивных, сахароснижающих препаратов, бисиммуляторов, иммуномодуляторов, сердечных гликозидов, седативных препаратов или антидепрессантов, лекарственной терапии остеопороза, витаминотерапии.
Принцип послеоперационного лечения больных с хронической надпочечниковой недостаточностью, перенесших операцию по удалению надпочечников, заключается в пожизненной заместительной гормонотерапии.
Прогноз синдрома Иценко-Кушинга
При недостаточном лечении или его отсутствии, в организме больного происходят необратимые процессы, которые в 40-50% случаев приводят к летальному исходу.
Доброкачественная кортикостерома, по сравнению со злокачественной, имеет более благоприятный прогноз, но функции здорового надпочечника (при одностостороннем поражении) восстанавливаются лишь у 80% пациентов. Остальным 20% необходима постоянная гормонотерапия.
В случае диагностирования злокачественной кортикостеромы, процент пятилетней выживаемости составляет в среднем 20-25%. Медиальный показатель продолжительности жизни пациентов со злокачественным новообразованием коры надпочечников равен 14 месяцам.
Хроническая надпочечниковая недостаточность является показанием к пожизненной заместительной минерало- и глюкокортикоидотерапии.
В основном прогноз данной патологии зависит от своевременной диагностики и оказания адекватной терапии, от этиологии заболевания, наличия и тяжести осложнений, а также от возможности и эффективности хирургических вмешательств.
Пациенты с синдромом Иценко-Кушинга обязаны постоянно находиться под наблюдением у эндокринолога. Также обязательным условием успешного лечения и реабилитации является исключение повышенных физических нагрузок, особенно это касается людей, имеющих вредные условия труда.
Рекомендовано исключить работу в ночные смены.
Одним из важных факторов, влияющих на результат лечения, является психологический настрой пациента. При позитивном мышлении, исполнении всех рекомендаций доктора и внимании к своему здоровью, пациенты качественно улучшают свое положение в условиях данной патологии.
Источник: https://www.mosmedportal.ru/illness/sindrom-itsenko-kushinga/
Иценко-Кушинга болезнь (гиперкортицизм)
Болезнь Иценко-Кушинга (БИК) — тяжелое многосимптомное заболевание, возникающее в случае нарушения регуляции гипоталамо-гипофизарно-надпочечниковой системы, когда образуется переизбыток гормонов надпочечников — кортикостероидов, и при образовании опухоли гипофиза (кортикотропиномы) или его гиперплазии.
Симптомы этой болезни были описаны в разное время двумя учеными – американским нейрохирургом Харви Кушингом и одесским невропатологом Николаем Иценко.
Американский специалист связал болезнь с опухолью гипофиза, советский ученый предположил, что причина заболевания кроется в изменениях гипоталамуса — участка мозга, отвечающего за взаимодействие нервной и эндокринной систем. Сегодня ученые пришли к мнению, что болезнь Иценко-Кушинга возникает в результате сбоев в работе гипоталамо-гипофизарной системы — оба исследователя оказались правы.
Жалобы основаны на проявлениях артериальной гипертензией (головная боль, мелькание «мушек» перед глазами), развивающемся катаболическом синдроме (резкая мышечная слабость, боль в пояснице, невозможность выполнения физической работы) или возникающих на фоне болезни половых расстройствах. Несмотря на специфические изменения внешности, они редко беспокоят пациентов, за исключением случаев, когда у женщин развивается очень заметный гипертрихоз.
Клиническая картина болезни Иценко-Кушинга очень характерна.
У больных увеличивается масса тела, перераспределяется подкожно-жировая клетчатка («кушингоидный» тип ожирения) – полнеет область плечевого пояса, надключичных пространств, шейных позвонков («климактерический горбик»), живота.
При этом происходит утончение конечностей в результате уменьшения жировой клетчатки и атрофии мышечной ткани.
Лицо становится круглым («лунообразным»), щеки – багрово-красного цвета («матронизм»), проявляются трофические изменения кожи с развитием длительно незаживающих язв, ее сухость и повышенное шелушение. На бедрах, груди, плечах, животе появляются своеобразные полосы растяжения – стрии красно-фиолетового цвета. Мельчайшие сосуды – капилляры становятся ломкими, поэтому даже при небольших травмах образуются синяки (гематомы).
Наряду с этим отмечается гиперпигментация кожных покровов в местах трения (шея, локтевые суставы, подмышечные впадины). У женщин часто наблюдается рост волос (гирсутизм) на лице и груди.
Одним из ранних симптомов являются половые расстройства в виде нарушения менструаций, снижения потенции.
Описание
Одним из грозных проявлений болезни является поражение сердечно-сосудистой системы, в виде развития гипертонии с нарушениями обмена веществ в сердечной мышце. Атрофируются и другие мышцы с соответствующими клиническими проявлениями (например, при атрофии мышц брюшной стенки образуется «лягушачий» живот). Развиваются электролитные нарушения, остеопороз, сахарный диабет.
В результате снижения иммунитета развиваются гнойничковые (акне) или грибковые поражения кожи и ногтей, трофические язвы голеней, хронический и трудно поддающийся лечению пиелонефрит. Ярко выражено нарушение мозговой деятельности (энцефалопатия) в виде эмоционально-личностных сдвигов: от нарушения настроения, сна и до выраженных психозов.
Системный остеопороз представляет собой распространенное и нередко тяжело протекающее проявление гиперкортицизма.
Причины болезни Иценко-Кушинга точно не установлены. Возникает она в любом возрасте, но чаще в 20-40 лет. При этом женщины болеют в 10 раз чаще, чем мужчины, наблюдается зависимость от беременности и родов, а также от травм головного мозга и нейроинфекций.
У 85 % больных обнаруживается аденома передней доли гипофиза, что, по современным представлениям, является первопричиной заболевания.
Опухоли гипофиза (микро-и макроаденомы), воспалительные процессы головного мозга у женщин часто развивается после родов.
Опухоли надпочечника (глюкостеромы, глюкоандростеромы), опухоли легких, бронхов, средостения, поджелудочной железы, вырабатывающие адренокортикотропный гормон (АКТГ), синдром эктопической продукции АКТГ вызывают синдром Кушинга, характеризующийся сходными клиническими симптомами.
Диагностика
- При подозрении на болезнь Иценко-Кушинга после сбора анамнеза и клинического осмотра у всех больных с помощью методов лабораторной диагностики необходимо подтвердить наличие гиперкортицизма путем определения суточной секреции кортизола крови, содержание свободного кортизола в суточной моче.
- В сомнительных случаях проводится малая проба с дексаметазоном (отрицательная малая проба с дексаметазоном и положительная большая дексаметазовая проба позволяют поставить диагноз опухоли гипофиза).
- При выявлении повышенной продукции кортизола необходимо провести следующий этап обследования — дифференциальную диагностику между болезнью Иценко-Кушинга, АКТГ-эктопированным синдромом и синдромом Иценко-Кушинга.
Затем производят топическую диагностику с использованием таких методов диагностики, как рентгенографию костей черепа, компьютерной и магнитно-резонансной томографии головного мозга. Применение этих методик позволяет не только определить на ранних стадиях наличие опухоли гипофиза, но и установить ее точную локализацию, размеры, направление роста, взаимоотношение с окружающими тканями.
Также проводят ультразвуковое исследование надпочечников и компьютерную и магнитно-резонансную томографию надпочечников.
При обнаружении (или отсутствии) аденомы гипофиза врач принимает решение о проведении лечения и выборе наиболее подходящего метода.
Лечение
Различают легкую, средней тяжести и тяжелую формы заболевания. Его течение может быть прогрессирующим (развитие всей симптоматики за 6-12 месяцев) и торпидным (симптомы постепенно нарастают в течение 3-10 лет).
Эффективность лечения зависит от точности диагностики, правильной оценки активности гиперкортицизма и тяжести заболевания, а также от индивидуального подхода к выбору методов лечения.
Оно должно быть направлено на исчезновение основных клинических симптомов гиперкортицизма, стойкую нормализацию уровня АКТГ и кортизола в плазме крови с восстановлением их суточного ритма и нормализацию кортизола в суточной моче.
При легком и среднетяжелом течении назначают медикаментозное лечение, блокирующее избыточную выработку АКТГ или кортикостероидов или проводят лучевую терапию межуточно-гипофизарной области (гамма-терапия или протонотерапия), с помощью которой удается «подавить» активность гипофиза.
Если лучевая терапия неэффективна, проводится хирургическое лечение — удаление опухоли гипофиза. Одной из разновидностей хирургического лечения является разрушение опухоли гипофиза с помощью низких температур (криохирургия).
Для этих целей используется жидкий азот, который подводят в область опухоли. При стремительном развитии заболевания и неэффективности терапевтического лечения выполняют операцию по удалению одного или двух надпочечников (адреналэктомия).
После этой операции развивается хроническая надпочечниковая недостаточность, что требует постоянной заместительной терапии.
Симптоматическая терапия направлена на компенсацию белкового, минерального и углеводного обмена, контроль артериального давления. Чаще всего в лечении болезни Иценко-Кушинга и синдрома Иценко-Кушинга используют сочетание различных методов: медикаментозного и хирургического лечения, медикаментозной и лучевой терапии и т.д.
© Доктор Питер
Источник: https://doctorpiter.ru/diseases/29
Синдром Иценко Кушинга (гиперкортицизм, кушингооид)
- Развитие данного синдрома далеко не всегда связано с патологическими изменениями в надпочечниках, гипофизе или гипоталамусе.
- Чаще всего заболевание развивается в результате длительного введения пациенту больших дозировок глюкокортикоидов с целью терапии ряда аутоиммунных патологий.
- Синдром включает:
- Болезнь Иценко-Кушинга – чрезмерный синтез адренокортикотропного гормона (АКТГ) гипофизом, при котором запускается целый ряд гормональных изменений. Составляет 80% всех патологических состояний, включенных в синдром.
- Кортиколиберин-эктопированный синдром – развивается в большинстве случаев при карциноме бронхов (до 46%), раке легких (до 20%), феохромоцитоме (до 23%), злокачественной опухоли щитовидной железы (до 7%). Редко на эктопическое продуцирование АКТГ влияют новообразования других локализаций. На данное состояние приходится до 18%.
- Ятрогенный рак коры надпочечников – злокачественные образования, появившиеся при воздействии различных медицинских лечебно-диагностических процедур на организм (медикаментозная и лучевая терапия, операционная травма). К ятрогенным опухолям относятся аденомы, аденоматоз, аденокарциномы. На долю ятрогенного рака приходится 1–2%.
При всех состояниях, входящих в синдром, отмечается гиперкортизолизм – повышенное продуцирование кортизола (гормон надпочечников), который обуславливает схожие симптомы синдрома Иценко-Кушинга.
В зависимости от этиологических факторов лечение заболевания может быть как консервативным, так и оперативным.
Причины синдрома Иценко-Кушинга
Основные причины синдрома Иценко-Кушинга – повышенная выработка гормонов корой надпочечников. Чаще всего причиной такой аномалии становится опухоль, которая продуцирует избыточное количество АКТГ.
Опухоль может образоваться в различных органах, чаще в бронхолегочной системе, реже – в мочеполовой.
Повышенный синтез АКТГ влияет на функции надпочечниковых желез, которые начинают в усиленных количествах выделять глюкокортикоиды.
Кроме этого, опухоль может образоваться в коре надпочечников, и в этом случае также будет наблюдаться повышенный синтез глюкокортикоидов.
К повышению содержания в организме глюкокортикоидных гормонов могут привести ожирение, беременность, злоупотребление алкоголем в течение длительного времени, ряд психических заболеваний.
Состояние, возникающее в результате воздействия перечисленных факторов, называют псевдо синдромом Кушинга.
Еще одной причиной развития является продолжительная терапия аутоиммунных заболеваний с применением больших дозировок препаратов, содержащих глюкокортикоидные гормоны. В эндокринологии существует не только синдром, но и болезнь Иценко-Кушинга.
Несмотря на очевидное сходство симптоматики, причины у этих патологий разные. Причина болезни – нарушения в гипоталамо-гипофизарной системе, чаще всего – это небольшое доброкачественное новообразование гипофиза (микроаденома), поражающая железистую ткань.
Для этой патологии характерными являются тяжелые нейроэндокринные нарушения.
Признаки и симптомы синдрома Иценко-Кушинга
Симптомы синдрома Иценко-Кушинга следующие:
- Ожирение – отложение жировой ткани происходит в верхней части тела, конечности при этом остаются худыми.
- Появление на коже багрово-розовых полос вследствие распада коллагена и перерастяжения ее жиром.
- Нарушение цикла у женщин, развитие бесплодия.
- Образование на локтях и в кожных складках пигментных пятен, акне, появление избыточного количества волос на теле.
- Снижение либидо и эректильная дисфункция у мужчин.
- Прогрессирующий остеопороз и, как следствие, переломы костей.
- Снижение иммунной защиты организма, что вызывает развитие инфекционных заболеваний кожного покрова и ряда других органов.
- Сердечная аритмия, артериальная гипертензия.
- Нарушение углеводного обмена и развитие стероидного диабета.
- Слабость мышц (в том числе и миокарда), возникающая в результате распада белков.
Осложнения синдрома Иценко-Кушинга крайне опасные для здоровья и жизни пациента. Повышенная секреция кортизола приводит к разрушению белковых структур организма. Белок распадается в мышечной и костной ткани, во внутренних органах, что в дальнейшем приводит к дистрофическим изменениям и атрофии этих тканей, и органов.
При заболевании нарушается глюкогенез. Избыточное количество глюкозы всасывается кишечником, что приводит к развитию стероидного диабета.
Нарушение липидного обмена проявляется в виде жировых отложений в одних зонах тела и атрофии других участков из-за разницы в чувствительности органов и тканей к глюкокортикоидам.
Нарушение электролитного обмена проявляется гипокалиемией (пониженное содержание калия в крови) и гипернатриемией (повышенная концентрация натрия в крови). При этом может развиваться гипертоническая болезнь, непроходимость кишечника, мочекаменная болезнь, дыхательные расстройства, слабость.
Наиболее серьезное осложнение синдрома Иценко-Кушинга – это нарушение работы миокарда. При дисфункции сердечной мышцы развивается аритмия, декомпенсированная сердечная недостаточность, кардиомиопатия. Также гиперкортизолизм угнетает иммунитет, поэтому больные с синдромом Иценко-Кушинга склонны к инфекционным заболеваниям, фурункулезу, грибковым поражениям кожи.
В тяжелых случаях развивается:
- Инсульт.
- Параличи и парезы.
- Пиелонефрит.
- Декомпенсированная почечная недостаточность.
- Сепсис.
- Остеопороз, характеризующийся множественными переломами.
- Симпатоадреналовый криз (рвота, гипотензия, спутанность сознания, боль в животе, ацидоз).
Гиперкортицизм у беременных женщин приводит обычно к выкидышу или родам с осложнениями. Больные с диагнозом синдрома Иценко-Кушинга гибнут именно от осложнений патологии.
Диагностика синдрома Иценко-Кушинга
Диагностировать заболевание сложно, понадобятся многочисленные тесты, аппаратное и лабораторное обследование.
Диагностика синдрома Иценко-Кушинга включает:
- Анализ мочи на определение суточного выделения свободного кортизола.
- Дексаметазоновые пробы: малая и большая. Малая проба заключается в поэтапном определении показателя кортизола в крови до приема глюкокортикостероида и после приема. В качестве препарата используется дексаметазон – гормональное средство с антигистаминным и противовоспалительным эффектом. После приема дексаметазона концентрация кортизола в норме снижается в два раза и более. При заболевании уровень кортизола повышается либо остается неизменным. Большая дексаметазоновая проба проводится аналогично, разница только в дозе медикаментов. Цель – дифференциальная диагностика синдрома Иценко-Кушинга и определение его конкретного вида.
- МР-томография головного мозга для исключения гипофизарной аденомы.
- Компьютерное или магнитно-резонансное обследование надпочечников.
- Рентгенологические методы диагностики позволяют выявить осложнения болезни, компрессионные переломы позвоночного столба.
- Анализ крови общий и биохимия крови для выявления сахарного диабета стероидного генеза и электролитных нарушений.
По результатам диагностических процедур выбирается тактика лечения, индивидуально подбирается дозировка медикаментов, составляется протокол лечебных мероприятий.
Лечение синдрома Иценко-Кушинга
Выбор схемы лечения синдрома Иценко-Кушинга зависит от причин, которые вызвали развитие данной патологии. Терапия проводится в эндокринологическом отделении стационара.
При лекарственном синдроме делается подбор индивидуальных терапевтических схем и минимальных доз препаратов для того, чтобы снизить отрицательное влияние глюкокортикоидов на организм.
Медикаментозное лечение синдрома Иценко-Кушинга заключается в использовании фармсредств дофаминергического действия, угнетающих секрецию адренокортикотропина, антисеротониновых препаратов, блокаторов синтеза стероидов. Ингибиторы используются двух типов: только блокирующие продукцию стероидов, и которые блокируют синтез, одновременно вызывая разрушение кортикальных клеток.
Как только установлен диагноз синдром Иценко-Кушинга, сразу же назначаются блокаторы кортикостероидных гормонов. Они применяются перед оперативным вмешательством, а также после облучения.
При опухолях гипофиза, легких, надпочечников показано хирургическое удаление онкоочага. Современные визуальные диагностические методики позволяют поставить точный диагноз синдром Иценко-Кушинга, установить локализацию и объем ракового очага. Это важно, чтобы выбрать оптимальную хирургическую тактику и не навредить здоровым тканям в ходе операции.
Аденомэктомия эффективна в 80% случаях. После вмешательства и проведения непродолжительного курса заместительной терапии, в относительно короткие сроки восстанавливаются гипоталамо-гипофизарные связи. Процент рецидива составляет от 12 до 20.
При односторонней адреналэктомии эффективна протонотерапия на зону гипофиза при отсутствии гипофизарного новообразования. Двусторонняя адреналэктомия осуществляется в крайних случаях.
После операции пациенты проходят заместительную терапию пожизненно, регулярно наблюдаются у специалиста, не занимаются тяжелым трудом.
Пациентам, которым хирургическое вмешательство противопоказано (при крайне тяжелой форме болезни), возможно проведение лучевой терапии. Курс лечения в этом случае составляет шесть недель. Также при злокачественном новообразовании с метастазами показано облучение. При невозможности удалить опухоли проводится медикаментозное лечение препаратами «Кетоконазол», «Митотан».
Перед операцией пациенту необходимо пройти медикаментозную подготовку.
С этой целью назначают:
- Для снижения глюкозы – инсулин.
- Гипотензивные препараты.
- Препараты кальция для укрепления костной ткани.
- Препараты калия.
- Антидепрессанты.
- Анаболические стероиды.
При гиперплазии надпочечников в настоящее время часто применяется методика деструкции.
Под контролем визуальной диагностики (УЗИ или КТ) вводится склерозирующее вещество, которое разрушает гиперпластическую ткань надпочечных желез.
Склерозирующее вещество состоит из 96% этилового спирта и рентгеноконтрастного компонента (76% урографин) 3:1. Обычно деструкция используется в комплексе с облучением и/или хирургическим вмешательством.
В комплексной лечебной программе назначаются симптоматические препараты:
- Гипотензивные средства.
- Лекарства, понижающие уровень глюкозы.
- Препараты калия.
- Терапия остеопороза: кальцитонины, витамин D, бисфосфонаты, анаболические стероиды.
- Антидепрессанты и успокаивающие средства.
- Витамины и иммуностимуляторы.
Все пациенты с синдромом, особенно послеоперационные, наблюдаются продолжительное время эндокринологом, невропатологом, гинекологом-эндокринологом, кардиологом.
Профилактика синдрома Иценко-Кушинга
Профилактика синдрома Иценко-Кушинга сводится к применению своевременных лечебных мер и недопущению возникновения осложнений, поскольку при необратимых последствиях погибает до 50% больных. При злокачественной кортикостероме пятилетний рубеж преодолевает до 25% больных.
Прогноз относительно благоприятный, если причина синдрома Иценко-Кушинга – кортикостерома доброкачественного характера, при этом у 80% пациентов функционирует здоровая надпочечная железа.
На выживаемость и качество дальнейшей жизни влияет своевременная диагностика, наличие осложнений, эффективность медикаментозной терапии и хирургического вмешательства.
В целях профилактики синдрома Иценко-Кушинга для недопущения необратимых последствий, необходимо регулярно проходить скрининговые тесты и наблюдаться у специалистов, не работать на вредном производстве, особенно в ночные смены, избегать физических нагрузок.
Синдром Иценко-Кушинга – это заболевание, включающее в себя сразу несколько патологических состояний, причинами развития которых является повышенный синтез в организме глюкокортикоидов, что оказывает отрицательное влияние на работу большого количества органов. В том числе нарушается репродуктивная функция. Для ее восстановления при синдроме Иценко-Кушинга, если вы желаете иметь детей, обращайтесь в клинику «АльтраВита». Мы поможем решить проблему.
Источник: https://AltraVita-IVF.ru/informatsiya-dlya-patsientov/spravochnik-zabolevanij/sindrom-itsenko-kushinga-sz.html
Синдром Иценко-Кушинга – что это такое, симптомы, диагностика и лечение
Синдром Иценко-Кушинга является редким заболеванием, которое является результатом слишком большого количества гормона кортизола в организме. Кортизол – это гормон, обычно вырабатываемый надпочечниками, и он необходим для жизни. Он позволяет людям реагировать на стрессовые ситуации, такие как болезнь, и оказывает влияние практически на все ткани организма.
Источник: http://vseolady.ru/sindrom-icenko-kushinga.html
Болезнь и синдром Иценко-Кушинга
Кортизол производится во время всплесков, чаще всего ранним утром, с очень небольшим количеством ночью. Синдром Иценко-Кушинга – это такое состояние, когда производится слишком много кортизола самим телом, независимо от причины.
Заболевание является результатом слишком большого количества гормона кортизола в организмеУ некоторых пациентов есть это состояние, потому что надпочечники имеют опухоль, производящую слишком много кортизола. Другие узнают про болезнь Иценко-Кушинга и что это такое, потому что они производят слишком много гормона АКТГ, что заставляет надпочечников производить кортизол. Когда АКТГ происходит из гипофиза, это называется болезнью Иценко-Кушинга.
В целом, это состояние довольно редко. Оно чаще бывает у женщин, чем у мужчин, а самый распространенный возраст таких нарушений в организме – 20-40 лет.
У мужчин причины синдрома Иценко-Кушинга могут включать долгий прием стероидных препаратов, особенно стероидных таблеток. Стероиды содержат искусственную версию кортизола.
Симптомы болезни Иценко-Кушинга
Основные признаки и симптомы синдрома Иценко-Кушинга показаны в таблице ниже. Не все люди с этим состоянием имеют все эти признаки и симптомы. У некоторых людей мало или «мягкие» симптомы, возможно, только увеличение веса и нерегулярные менструации.
Другие люди с более «тяжелой» формой заболевания могут иметь почти все симптомы.
Наиболее распространенными симптомами у взрослых являются увеличение веса (особенно в туловище и часто не сопровождаемое увеличением веса в руках и ногах), высокое кровяное давление и изменения в памяти, настроении и концентрации. Дополнительные проблемы, такие как мышечная слабость, возникают из-за потери белка в тканях организма.
Симптомы синдрома Иценко-Кушинга- У детей синдром Иценко-Кушинга проявляется ожирением с замедленными темпами роста.
- Распространенные симптомы: увеличение веса, гипертония, плохая кратковременная память, раздражительность, избыточный рост волос (женщины), красное, румяное лицо, дополнительный жир на шее, круглое лицо, плохая концентрация, обмороки.
- Редкие проявления: бессонница, рекуррентная инфекция, тонкая кожа и стрии при синдроме Иценко-Кушинга, легкие кровоподтеки, депрессия, слабые кости, акне, облысение (женщины), слабость в бедрах и плечах, опухание ног, диабет.
Источник: http://vseolady.ru/sindrom-icenko-kushinga.html
Диагностика синдрома Иценко-Кушинга
По причине того, что не у каждого человека с синдромом Иценко-Кушинга есть все признаки и симптомы, и потому что многие особенности синдрома, такие как увеличение веса и высокое давление, являются общими для населения в целом, может быть трудно провести диагностику болезни Иценко-Кушинга, основанную только на симптомах.
В результате врачи используют лабораторные анализы, чтобы помочь диагностировать заболевание. Эти анализы определяют, почему производится слишком много кортизола или почему нормальный контроль над гормонами не работает должным образом.
Наиболее часто используемые тесты измеряют количество кортизола в слюне или моче. Также можно проверить, есть ли слишком много производства кортизола, давая небольшую таблетку, называемую дексаметазоном, которая имитирует кортизол. Это называется испытанием на подавление дексаметазона.
Если организм правильно регулирует кортизол, уровень кортизола будет уменьшаться, но это не произойдет у человека с синдромом Кушинга.
Эти тесты не всегда способны окончательно диагностировать состояние, потому что другие болезни или проблемы могут вызвать избыточный кортизол или аномальный контроль производства кортизола.
Эти условия называются «состояния псевдосушинга».
Из-за сходства симптомов и результатов лабораторных испытаний между синдромом Кушинга и состояниями псевдосушинга врачам, возможно, придется сделать ряд анализов и, возможно, придется лечить состояния, которые могут привести к состояниям псевдо-Кушинга, таким как депрессия, чтобы убедиться, что высокий уровень кортизола становится нормальным во время лечения. Если они этого не делают, и особенно, если физические особенности ухудшаются, более вероятно, что у человека есть истинное заболевание Иценко-Кушинга.
Состояния псевдо-Кушинга:
- физическая нагрузка;
- апноэ сна;
- депрессия и другие психические расстройства;
- беременность;
- боль;
- стресс;
- неконтролируемый диабет;
- алкоголизм;
- экстремальное ожирение.
Лечение синдрома Иценко-Кушинга
Единственным эффективным средством лечения болезни Иценко-Кушинга является удаление опухоли, уменьшение ее способности производить АКТГ или удаление надпочечников.
После удаления надпочечников хирургическим методомСуществуют и другие дополнительные подходы, которые могут быть использованы для лечения некоторых симптомов. Например, диабет, депрессия и высокое давление будут лечиться обычными лекарствами, используемыми для этих состояний. Кроме того, врачи могут назначать дополнительный кальций или витамин D или другое лекарство, чтобы предотвратить истончение кости.
Удаление гипофизарной опухоли хирургическим путем
Удаление опухоли гипофиза хирургическим путем – лучший способ избавления от болезни Иценко-Кушинга. Операция рекомендуется тем, у кого есть опухоль, которая не распространяется в области за пределами гипофиза, и которые достаточно хорошо видны, чтобы провести анестезию.
Обычно это осуществляется путем прохождения через нос или верхнюю губу и через синусовую мышцу, чтобы достичь опухоли. Это известно как транссфеноидальная хирургия, которая позволяет избежать попадания в гипофиз через верхний череп.
Этот маршрут менее опасен для пациента и позволяет быстрее восстанавливаться.
Проведение операции по удалению гипофизарной опухолиУдаление только опухоли оставляет оставшуюся часть гипофиза неповрежденной, чтобы он в конечном итоге функционировал нормально. Это успешно для 70-90% людей, когда их выполняют лучшие хирурги гипофиза. Показатели успеха отражают опыт хирурга, выполняющего операцию. Однако опухоль может вернуться к 15% пациентов, вероятно, из-за неполного удаления опухоли при более ранней операции.
Радиохирургия
Другие варианты лечения включают лучевую терапию для всего гипофиза или целевую лучевую терапию (так называемую радиохирургию), когда опухоль видна на МРТ. Это может быть использовано как единственное лечение, если хирургия гипофиза не полностью успешна. Эти подходы могут занять до 10 лет, чтобы иметь полный эффект.
Тем временем пациенты принимают лекарство для сокращения производства кортизола надпочечников. Одним из важных побочных эффектов лучевой терапии является то, что она может влиять на другие клетки гипофиза, которые образуют другие гормоны.
В результате до 50% пациентов необходимо принимать другую гормональную замену в течение 10 лет после лечения.
Удаление адреналовой железы хирургическим вмешательством
Удаление обоих надпочечников также устраняет способность организма производить кортизол. Так как гормоны надпочечников необходимы для жизни, пациенты должны затем принимать кортизолоподобный гормон и гормон флоринеф, который контролирует баланс соли и воды, каждый день всю оставшуюся жизнь.
Лекарственные препараты
В то время как некоторые многообещающие препараты проходят тестирование в клинических исследованиях, имеющиеся в настоящее время лекарства для снижения уровня кортизола, если они даны отдельно, не работают хорошо, как долгосрочное лечение. Эти лекарства чаще всего используются в сочетании с лучевой терапией.
Источник: http://vseolady.ru/sindrom-icenko-kushinga.html
Источник: https://zen.yandex.ru/media/id/5cc410d110654100b2d87c08/5cd158a47ae9ed00b3a1b899