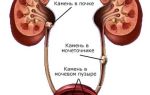
Давайте честно – уретрит при беременности одно из заболеваний, которое бы меньше всего хотела «подхватить» будущая мама.
Не всякая беременность проходит легко и беззаботно, а возникновение любых проблем со здоровьем способно еще больше омрачить этот период.
В свою очередь стоит заметить, что женщина не всегда может быть ответственна за появление данного заболевания, но это не снижает необходимости его лечения.
В этой статье речь пойдет о причинах и видах уретрита при беременности, кроме того мы узнаем какими симптомами он сопровождается, и чем конкретно опасен в это время, а также рассмотрим какие методы можно применять для борьбы с этим заболеванием во время ожидания ребенка.
Будущая мать должна максимально ограждать себя от различных болезней
Откуда берется уретрит и почему?
Сам по себе уретрит является воспалительным заболеванием, которое поражает мочеиспускательный канал. Существует специфический и неспецифический вид уретрита.
Возбудителем специфического воспаления являются гонококки, хламидии, микоплазмы, трихомонады, грибки рода кандида, а за неспецифическое воспаление отвечают стафилококки, стрептококки, кишечная палочка и другие.
Вероятнее всего заражение происходит при незащищенном половом акте, однако роль играют и такие факторы как:
- травмы уретры;
- частые физические нагрузки, вызывающие сильную усталость;
- изменение гормонального фона и микрофлоры влагалища;
- нерегулярное мочеиспускание;
- мочекаменная болезнь;
- употребление обильного количества жирных, соленых, острых и кислых блюд;
- недостаточное количество употребляемой жидкости;
- медицинские манипуляции с уретрой;
- имеющиеся инфекционно-воспалительные болезни мочеполовой системы;
- переохлаждение;
- дефекты мочеполовой системы;
- аллергия на продукты питания;
- несоблюдение основных правил личной гигиены.
Уретрит у женщин при беременности может развиваться из-за растущего плода, который сдавливает мочеиспускательный канал и органы малого таза.
Заболевание доставляет массу дискомфорта будущей матери
Клиническая картина заболевания
Проявления болезни в период вынашивания ребенка никак не отличаются от симптомов у небеременных женщин. Инкубационный период может иметь длительность от 7 до 30 дней, в зависимости от многих факторов и общего состояния здоровья будущей матери в целом.
Основными симптомами являются:
- Появление резкой боли, зуда и жжения в процессе мочеиспускания.
- Появление большого количества слизисто-гнойных или гнойных выделений с неприятным запахом, цвет которых может быть от желтоватого до зеленого.
- Покраснение и отечность как в области уретры, так и на наружных половых органах.
- Учащение позывов к мочеиспусканию, а в некоторых случаях необходимость помочиться безотлагательно, и недержание мочи.
Осложнения во время вынашивания ребенка
Существует довольно значительное количество различных осложнений, вызываемых уретритом, однако в момент беременности к ним чувствителен не только организм матери, но и организм будущего ребенка. Любой врач знает, что осложнения инфекционных заболеваний могут тяжело сказаться на здоровье будущего малыша.
Болезнь может вызвать тяжелые патологии плода, внутриутробную гибель или преждевременные роды. Наиболее часто причинами таких осложнений являются гонококки, хламидии и уреаплазмы. Весьма высок риск угрозы прерывания беременности и плацентарной недостаточности, из-за которой инфекция может заразить ребенка.
Варианты диагностики и лечения болезни
Так как все беременные регулярно посещают гинеколога, заболевание можно выявить в короткие сроки. На основе жалоб пациентки специалист задаст интересующие его вопросы, проведет осмотр, а также выдаст направление на необходимые анализы.
Это может быть:
- Микроскопическое исследование мазка – забор материала проводят из уретры и оценивают его внешний вид, а именно наличие лейкоцитов, слизи, эпителия и микроорганизмов.
- Бакпосев для обнаружения микроорганизмов и чувствительности к антибиотикам — проводят забор материала и определяют качественный и количественный состав микрофлоры в исследуемом материале, выявляют патогенные бактерии. При обнаружении высоких титров условно-патогенных микроорганизмов либо наличии патогенных видов – устанавливают их чувствительность к антибиотикам.
- УЗИ органов мочеполовой системы.
- Исследования мочи – это может быть, как ОАМ, так и трехстаканная проба.
- ПЦР — диагностика – данный метод позволяет выявить ДНК возбудителей в любой форме и количестве, используя для этих целей не только выделения, но и кровь или мочу. Цена такого анализа в среднем составляет 500 рублей.
Важно! Лечение уретрита у беременных является обязательным, так как без этого заболевание может привести к тяжелейшим последствиям для плода и матери.
Естественно, в целях медикаментозной терапии применяются антибактериальные препараты, которые являются максимально безопасными для будущего ребенка.
В зависимости от вида возбудителя, лечение может быть проведено:
- джозамицином;
- эритромицином;
- амоксициллином;
- цефтриаксоном;
- цефиксимом;
- спектиномицином.
Кроме этого рекомендовано использование местного лечения (мази, кремы, гели, промывания уретры), витаминотерапии, иммуностимуляторов и пробиотиков.
Инструкция во многих антибактериальных препаратах предупреждает о возможных рисках их применения, либо про отсутствие данных об использовании во время вынашивания.
В таких случаях можете смело обращаться к своему лечащему врачу, так как он прекрасно осведомлен о реальных рисках применения того или иного медикамента.
Из фото и видео в этой статье нам стало известно об особенностях уретрита во время беременности, а также про существующие варианты лечения этого заболевания.
Не стоит отказываться от назначенного лечения
Частые вопросы врачу
Не хочу лечиться
Добрый вечер. Подскажите, насколько обязательным является лечение уретрита при беременности? Не хотелось бы прибегать к антибиотикам, так как боюсь, что они могут негативно повлиять на малыша.
Здравствуйте. Лечить уретрит нужно обязательно. Без необходимого и правильного лечения болезнь перерастет в хроническую форму, а как итог – инфекционный очаг расширится и микроорганизмы проникнут во влагалище и мочевой пузырь, и инфекция начнет развиваться по восходящему типу, со временем вызвав осложнения, опасные для будущего ребенка.
Источник: https://ZPPP.su/uretrit/uretrit-pri-beremennosti-185
Уретрит при беременности — лечение и симптомы
Содержание:
Под уретритом понимается развитие воспаления в мочеиспускательном канале, которое во время мочеиспускания сопровождает жжение, боль или резь.
Данным заболеванием доставляется масса неприятных ощущений, которые мешают комфортному существованию.
Уретрит при беременности может возникнуть совсем внезапно, и он проявит себя характерными симптомами, исходя из которых врачом может быть назначено лечение заболевания.
Виды уретрита
Медициной выделяется 2 вида уретрита: инфекционный и неинфекционный.
ИНФЕКЦИОННЫЙ. Инфекционный уретрит представляет собой протекание воспалительных процессов, которые были вызваны инфекцией. Развитие уретрита может быть спровоцировано хламидиями, уреаплазмами, гоноккоками и т.д.
Все эти и многие другие бактерии относятся к возбудителям инфекционных заболеваний, которые могут обитать в организме женщины и до беременности, но их проявление возможно только после зачатия на фоне снижения иммунитета, характерного для периода беременности.
НЕИНФЕКЦИОННЫЙ. Возникновение неинфекционного уретрита возможно как следствия перенесения травмы, развития аллергии. Его появление во время беременности связано с наличием растущего плода, которым оказывается давление на мочевой канал.
Причины уретрита при беременности
- переохлаждение;
- наличие венерических заболеваний и половых инфекций;
- погрешности в питании и диете. В мочевой пузырь попадает соленое, маринованное, горькое, кислое, острое, алкогольное, и в случае излишек этих продуктов возможно раздражение мочеиспускательного канала;
- снижение иммунитета;
- оказание воздействия токсичными и лучевыми факторами;
- наличие инфекций (хламидий, уреаплазмы, гонококка, трихомонадов, микоплазмы);
- выполнение медицинских вмешательств и проведение процедур;
- наличие мочекаменной болезни;
- наличие гинекологических заболеваний.
Симптомы уретрита при беременности
Организм женщины обладает менее коротким мочеиспускательным каналом, что способствует более слабым проявлениям уретрита по сравнению с мужчинами. Иногда возможно бессимптомное течение уретрита или его сопровождение незначительными признаками, на которые часто женщина не обращает особого внимания. Как правило, симптомами уретрита при беременности являются:
- появление боли, зуда, жжения при мочеиспускании;
- появление гнойных выделений из наружного мочеиспускательного канала;
- возникновение покраснения;
- проявление боли в состоянии покоя при наличии хронического уретрита.
Чем опасен уретрит при беременности?
Менее опасным заболеванием является неинфекционной уретрит во время беременности, поскольку при этом отсутствует вероятность инфицирования плода опасными микробами. Но необходимо не игнорировать лечение заболевания, поскольку в случае развития запущенных форм есть вероятность, что неинфекционный уретрит перерастет в иные болезни мочеполовой системы, которые являются более серьезными.
Наиболее опасным считается уретрит, который возник при хламидиозе или уреаплазмозе, поскольку данные инфекции обладают способностью проникновения в околоплодные воды, через которые плод может быть заражен плод. В результате этого возможно появление патологий развития.
Существует большая вероятность того, что ребенок будет инфицирован во время родов при его движении по родовым путям. В случае такого заражении у новорожденного может развиться конъюнктивит, пневмония, гонококковая инфекция.
Диагностика уретрита при беременности
Диагностирование уретрита состоит из нескольких этапов.
Прежде всего, при диагностике уретрита при беременности необходимо проанализировать жалобы пациентки: когда появились признаки заболевания, каковы их проявления.
Специалистом также могут быть выяснены подробности жизни пациентки, наличие хронических или продолжительных воспалительных процессов, проведенные операции, осуществляется осмотр пациентки.
- Специалистом проводится микроскопия мазка выделений, забираемых из мочеиспускательного канала для определения наличия уретрита и его вида.
- В случае перехода уретрита в хроническую форму дополнительно проводится уретроскопия и уретрография.
- Кроме этого, во время диагностики уретрита при беременности предусмотрено проведение бактериологического посева мазка. Данный этап проводят для того, чтобы определить чувствительность возбудителя уретрита к антибиотикам, предполагаемым к применению для лечения.
- Чтобы обнаружить какие-либо изменения в структуре органов мочеполовой системы, необходимо выполнение УЗИ.
- Заключительным этапом диагностики уретрита при беременности является проведение ПЦР исследования, направленного на выявление возбудителей или инфекций, передача которых возможна половым путем.
Дополнительно могут быть назначены исследования, направленные на изучение текущего состояния ребенка: оказал ли уретрит влияние на развитие плода, какова вероятность оказания влияния заболевания на ребенка и т.д. Если уретрит обладает инфекционным происхождением, то существует вероятность получения ряда осложнений, которые, прежде всего, сказываются на развитии плода.
Пагубное влияние уретритом может сказаться на состоянии ребенка и после родов. Инфекцией могут быть вызваны патологии в развитии жизненно важных органов и тканей плода, в исключительных случаях уретрит может стать причиной выкидыша.
Лечение уретрита при беременности
Лечение неинфекционного уретрита при беременности осуществляется дома после предписаний врача. Прописанными препаратами должно быть снято воспаление и устранена причина заболевания.
При любом типе уретрита при беременности необходимо восстановить свойства стенок мочеиспускательного канала, восстановить микрофлору влагалища и усилить защитные функции иммунной системы.
Комплексные действия, целью которых является восстановление свойств стенок мочеиспускательного канала, обладают особым значением в случае диагностирования сложных форм заболевания, когда нет прямой связи воспаления и инфекции.
Уретрит будет рецидивировать до тех пор, пока не будет прекращено заражение мочеиспускательного канала микроорганизмами, проникающими из влагалища. Этот замкнутый круг может быть прерван, благодаря населению влагалища микроорганизмами, которые должны находиться там.
При проведении длительного лечения и наличии воспаления уретры часто страдает иммунитет всего организма и стенки мочеиспускательного канала, поэтому необходимо назначение индивидуального курса восстановления иммунной системы.
БУЖИРОВАНИЕ МОЧЕИСПУСКАТЕЛЬНОГО КАНАЛА. Если случай заболевания запущенный, когда с инфекцией удалось справиться, а симптомы не ушли, необходимо проведение бужирования мочеиспускательного канала, при котором прижигается слизистая оболочка уретры с помощью применения специального химического вещества.
Данный метод целесообразен в связи с тем, что при сложных хронических формах уретрита изменяется слизистая часть уретры. Это явление обладает необратимым характером. После прижигания появляется струп, под которым начинается нарастание новой здоровой ткани. Все симптомы пропадают через 1-3 дня после проведения процедуры.
Профилактика уретрита
Для профилактики уретрита у женщин необходимо обеспечить защиту организма от воздействия определенных факторов, которыми может быть спровоцировано нарушение микрофлоры влагалища и снижение иммунитета. К основным методам профилактики развития уретрита относится:
- избегание сильного переохлаждения;
- ответственный подход к гормональным сдвигам;
- избегание перенесения сильных стрессов;
- предохранение от половых инфекций;
- соблюдение правил гигиены;
- ведение регулярной половой жизни;
- избегание возникновения хронических проблем со стулом (запоров, диареи);
- регулярное питание с потреблением правильной и здоровой пищи;
- регулярное посещение гинеколога;
- обеспечение полноценного режима отдыха и сна.
Источник: https://LuxMama.ru/uretrit-pri-beremennosti-lechenie-i-simptomy
“Жжение, зуд и белые выделения — основные причины и схемы лечения”
Выделения из влагалища — тема, на которую женщины стесняются открыто говорить. Многие из них прибегают к интернету, чтобы узнать чем лечат выделения и зуд дома.
Однако такая тактика не всегда оправдана: правдивая информация размещается только на медицинских сайтах (не на формах!), полученные знания помогут разобраться все ли в порядке с женским организмом и предположить причину болезненных симптомов.
В любом случае достоверный диагноз может поставить только квалифицированный гинеколог после проведения ряда обследований.
Влагалищные выделения: норма и отклонение
Изменение цвета и появление зуда — признак инфекции
У здоровой женщины всегда присутствуют выделения, прозрачные или белесоватые. Объем слизистых белей незначительный, составляет до 5 мл в день (трудно определить на глаз).
Обычно выделения не имеют запаха, однако у некоторых женщин присутствует специфический «аромат» в силу индивидуальных особенностей организма и принимаемых накануне продуктов.
Так, употребление копченостей и острой пищи усиливает запах влагалищных выделений.
Бели усиливаются в следующих случаях:
- перед/после полового акта;
- в период овуляции — на 9-11 день бели усиливаются и практически исчезают перед менструацией;
- при отсутствии менструации — обычно указывают на развитие беременности;
- при смене полового партнера — происходит своеобразное «привыкание» к чужой микрофлоре.
Жжение, зуд, белые выделения — достоверный признак патологического процесса в организме женщины, требующий незамедлительной врачебной консультации.
Зуд и жжение спровоцированы раздражением нежной слизистой половых губ и влагалища патогенными микроорганизмами и агрессивными веществами.
Причины белых выделений, сопровождающихся зудом и жжением
Почему это происходит и кто виноват?
Зачастую в появлении белых выделений женщины «обвиняют» переохлаждение или молочницу, к которой многие относятся легкомысленно и не торопятся лечиться. Однако список заболеваний, выступающих в качестве причины белых выделений и зуда у женщин, намного больше. К тому же, эти неприятные симптомы провоцируют беспокойство и значительно сказываются на качестве жизни и самоощущении женщины.
Молочница
Ослабленный грибок Candida присутствует у всех, однако его бурное размножение провоцируют:
- Прием антибиотиков — каждый курс антибиотикотерапии требует назначения профилактической схемы противогрибковых средств;
- Неправильная гигиена — пренебрежение чистотой интимной зоны, использование интимных гелей (содержат раздражающие ароматические вещества и антибактериальные компоненты), несоблюдение правил использования прокладок и тампонов;
- Частые спринцевания — вымывают нормальную микрофлору;
- Ношение нижнего белья из плотной синтетики — создается парниковый эффект, благоприятная среда для размножения кандиды;
- Ослабление общего иммунитета частыми воспалительными заболеваниями (орз, грипп и т. Д.), приемом кортикостероидов и иммунодепрессантов;
- Гормональные сбои — при беременности, в климактерический период;
- Беспорядочная половая жизнь или заражение от единственного партнера, имеющего острое грибковое воспаление (баланопостит).
Классический вариант течения молочницы: внезапно появившиеся выделения в виде белых творожистых комочков, сильнейший зуд у женщин и покраснение интимной зоны. Жжение несколько уменьшается после подмывания.
Однако часто кандидоз развивается постепенно, с появления густых слизистых белей с кислым запахом, слабым зудом. В хронической стадии (более 2 мес.) к симптомам болезни присоединяются тянущие боли внизу живота.
Бактериальный вагиноз
Бактериоз влагалища, спровоцированный ростом гарднерелл (гарднереллез), кишечной палочки и кокковой флоры, является результатом нарушения влагалищной среды и часто сопутствует молочнице.
Важно! Белые или желтоватые выделения с запахом «тухлой рыбы» четко указывают на бактериальное поражение влагалища.
Венерические инфекции
Гонорея характеризуется желтыми или зеленоватыми выделениями с запахом гноя, жжением при мочеиспускании, зудом. Однако у женщин, в отличие от мужчин, гонококковая инфекция чаще протекает стерто. Трихомониаз, напротив, у женщин дает яркую симптоматику — коричневатые выделения, иногда с вкраплениями крови, сильный зуд, боли внизу живота.
- У мужчин трихомонадная инфекция нередко проявляется слабой симптоматикой.
Уреаплазмоз, хламидиоз характеризуются водянистыми белями и слабым зудом. Часто, протекая бессимптомно, эти заболевания обнаруживаются при профилактическом обследовании или при обращении по поводу бесплодия.
Важно! Дифференцировать диагноз может только гинеколог или венеролог на основе лабораторных анализов. Не исключено сочетанное течение инфекций — кандидоз и гонорея, бактериальный вагиноз и трихомониаз и т. д.
Эрозия шейки матки
Эрозивное поражение в большинстве случаев является следствием бактериального вагиноза или половой инфекции. Выделения, белые или прозрачные, усиливаются в предменструальный период, а зуд возникает только при наличии патогенной микрофлоры в отделяемом из влагалища.
- Эрозивная патология — предраковое состояние.
Патология внутренних половых органов
Воспаление (цервитит, эндометрит) или деструктивные процессы (полипы, миоматозные узлы, эндометриоз) обычно проявляются скудными белыми выделениями, иногда с прожилками крови, и слабым зудом.
На фоне болей внизу живота, усиливающихся при половом акте, могут возникать «прострелы» во влагалище. Длительное воспаление чревато гнойным процессом.
Эндокринная патология
Нарушение синтеза половых гормонов и болезни щитовидной железы изменяют влагалищную среду и приводят к появлению белых выделений. Однако зуд при этом отсутствует или довольно слабый.
При сахарном диабете, наоборот, женщина испытывает сильнейший зуд и жжение, особенно по утрам. Раздражение слизистой половых губ приводит к появлению скудных слизистых выделений.
- Характерные особенности сахарного диабета — частое мочеиспускание и ацетоновый запах мочи.
Аллергия
Сенсибилизацию организма могут спровоцировать пероральные контрацептивы, вагинальные свечи и даже сперма партнера. При этом на первый план выходит покраснение половых губ и сильный зуд. Выделения обычно прозрачные или белесоватые, скудные.
Гнойное воспаление мочевыводящих органов
Гнойный цистит характеризуется выраженной симптоматикой — резкие боли внизу живота, усиливающиеся при опорожнении мочевого пузыря, появление гнойной капли непосредственно перед мочеиспусканием.
Гнойное отделяемое вызывает раздражение слизистой половых губ и зуд, провоцирует появление белых пленок в складках преддверия во влагалище.
Патологические белые выделения и зуд у беременных
Увеличение выделений при беременности считается нормальным и обусловлено гормональной перестройкой женского организма. При этом слизистые бели имеют специфический запах. Однако в период вынашивания плода нельзя исключать обострения скрыто протекающих инфекций и высокий риск развития кандидоза. Допустимо и заражение инфекциями, передающимися половым путем.
При этом заболевания часто протекают с ярко выраженной симптоматикой: резкое изменение консистенции и цвета выделений, наличие неприятного запаха, боли внизу живота. Такие болезненные состояния во время беременности чреваты:
- аномалиями развития плода — зачастую спровоцированы скрытыми инфекциями (уреаплазмоз, токсоплазмоз, хламидиоз и т. д.);
- замиранием беременности;
- выкидышами на ранних сроках беременности;
- преждевременными и осложненными родами;
- инфицированием плода во время родов.
Важно! Для нормального течения беременности женщина, при постановке на учет, должна сдать анализы на скрытые инфекции и влагалищный мазок. При появлении даже малейших признаков заболевания — изменение выделений, зуд, боли — необходима срочная консультация гинеколога, наблюдающего беременность.
Выбор средств и схем лечения зависит от возбудителя
Лечебная тактика напрямую зависит от причины появления выделений и зуда в интимной зоне у женщины. Схема лечения определяется следующими принципами:
- Иногда врач рекомендует обследовать полового партнера.
- Молочница лечится исключительно противогрибковыми средствами (не антибактериальными!). Рекламируемые фунгицидные препараты (Пимафуцин, Флюкостат, Микосист) в разовом применении эффективны только в самом начале молочницы. Обычная схема — 150 мг в 1,4 и 7 день. Хронический кандидоз требует 2-нед. лечения.
- Одновременно с приемом таблетированных противогрибковых средств назначается местное лечение (крем, мазь, вагинальные свечи и таблетки). Нистатин (слабый) и Клотримазол разрешен к применению у беременных. Наиболее эффективные фунгицидные препараты — Кетоконазол (Каназол), Изоконазол.
- При кандидозе, сочетанном с бактериальным вагинозом, назначаются комбинированные медикаменты — Полижинакс, Тержинан, Клион-Д.
- Вагиноз, половые инфекции требуют антибактериальной/противопаразитарной системной терапии. Перорально (в таблетированной форме) или парентерально (в/в вливания) назначаются Метронидазол (Трихопол, Клион-Д), Оксациллин, Клиндамицин, Тинидазол и др. Выбор препаратов, а зачастую это комбинация двух-трех медикаментов разного действия, избирается в соответствии с выявленной патогенной микрофлорой.
- Курс антибиотиков обязательно сочетается с профилактическим приемом противогрибковых средств, даже при отсутствии грибка в мазке.
- После антибиотикотерапии назначаются препараты, укрепляющие местный иммунитет, например, Эпиген спрей.
- Иногда, после лечения основного заболевания, эрозия самостоятельно исчезает. Однако в большинстве случаев возникает необходимость в минитравматичном лечении — криодеструкции, электрокоагуляции, лазерном прижигании.
Строгое соблюдение врачебных назначений минимизирует риск осложнений и гарантирует рецидив болезни. Но эффективная схема лечения не исключает нового заражения половыми инфекциями. Во время лечения женщина должна знать:
- Самостоятельный прием лекарственных препаратов часто не обеспечивает излечение. В таких случаях высока вероятность хронизации патологического процесса и возникновение тяжелых осложнений.
- Средства, устранившие зуд и выделения у вашей подруги или знакомой, не всегда целесообразны и эффективны в вашем случае. Лечение всегда индивидуально и назначается врачом!
- Подмывание, спринцевание домашними средствами (отвары календулы, ромашки и т. д.) и антисептиками (Хлоргексидин, Фурациллин) могут уменьшить зуд, однако не устраняют инфекцию. Домашнее лечение лишь дополняет медикаментозную терапию.
- Исчезновение выделений и зуда не указывает на выздоровление. Прием препаратов должен продолжаться строго по назначенной схеме.
- Выздоровление констатируется только при отсутствии отклонений в исследованиях.
Последствия выделений и зуда в интимной зоне у женщин
Сильный зуд в интимном месте у женщин и белые выделения указывает на острый воспалительный процесс. При длительном течении бели становятся менее густыми, а зуд слабеет. Однако это вовсе не означает улучшения состояния. Воспалительная патология половой сферы нередко приводят в серьезным осложнениям:
- нагноение расчесов;
- бесплодие;
- распространение инфекции — например, гонорейный артрит;
- перерождение в рак.
О профилактике
Соблюдая простые правила, введенные в привычку, легко предупредить появление выделений и зуда у женщин, нежели потом тратить время, нервы и деньги на лечения возникшего заболевания. Привычки, сохраняющие женское здоровье:
- Подмывание 2-3 раза в день нейтральными средствами. Отказ от спринцеваний.
- Гигиена половой жизни.
- Ношение х/б нижнего белья, отказ от узких джинсов и утягивающих комплектов.
- Профилактические осмотры у гинеколога 1-2 раза в год.
- Лечение хронических заболеваний и поддержание иммунитета.
Наиболее правильное поведение женщины при появлении патологических выделений и зуда — обращение к гинекологу и проведение лабораторных анализов. Только так можно достоверно определить причину появления неприятных симптомов и эффективно ее устранить, избежав хронической формы болезни и неблагоприятных последствий.
Источник: https://zdorova-krasiva.com/zhzhenie-zud-i-belye-vydeleniya-osnovnye-prichiny-i-shemy-lecheniya/
Уретрит при беременности
Любой воспалительный процесс при беременности является потенциальной угрозой для осложненного течения гестации, а в крайнем случае, может привести к ее прерыванию. Своевременное выявление и лечение инфекционно-воспалительного процесса у беременных женщин сможет предотвратить неприятные последствия.
Частой проблемой, с которой приходится сталкиваться беременным женщинам, является патология мочеполовой сферы. Среди которой заслуженное третье место занимает инфекционно-воспалительный процесс в мочеиспускательном канала (уретрит).
В процессе данного недуга происходит поражение стенок уретры, с активным размножением в ней бактерий и развитием воспаления. По современным классификациям уретрит принято делить на инфекционный и неинфекционный.
Источник: WomanAdvice.ru
Причины уретрита
Причиной инфекционного уретрита становятся патогенные и условно — патогенные возбудители, которые получают благоприятные условия, для активного размножения. Среди них следует выделить:
- Неспецифическую флору (стафилококки и стрептококки, протеи, кишечная палочка, энтерококки);
- Специфическую флору (гонококки, хламидии и трихомонады).
Следует отметить, что наиболее частым возбудителем уретритов беременных (80 % случаев), является условно-патогенная кишечная палочка, которая считается нормальным обитателем парауретральной области, но при изменении рН среды, клеточного состава, иммунологического барьера и гормональной активности, кишечная палочка получает патогенные свойства и вызывает воспалительный процесс.
Грамотрицательная E.coli способна менять свои свойства с условно-патогенных на патогенные, к таковым относят:
- Фиксирующий аппарат в виде пилей и фимбрий, за счет чего бактерии крепятся к стенке уретры;
- Транспортный аппарат в виде жгутиков, благодаря которым возбудитель может проникнуть в вышележащие отделы мочевого и полового тракта;
- Защитный аппарат в виде биопленки. Она покрывает бактерии и тем самым ограничивает доступ иммунологических защитных факторов организма женщины.
В период наступления беременности в организме происходят глобальные изменения, которые касаются всех систем и органов. Как не странно, но иммунная система беременной женщины угнетается, а нужно это для того чтобы защитить плод от агрессии иммунных защитных систем макроорганизма, иными словами плод находится под защитой от отторжения организмом женщины.
Такая перестройка женского организма может быть чревата активизаций хронических заболеваний и условно – патогенной флоры.
Среди факторов, провоцирующих уретрит у беременных, следует выделить:
- Снижение активности иммунитета;
- Перестройка на гормональном уровне;
- Сопутствующие заболевания мочеполовой сферы инфекционной природы;
- Переохлаждение;
- Недостаточно витаминизированное питание;
- Плохая интимная гигиена.
Симптомы
Уретрит является причиной неприятных ощущений при беременности в мочеиспускательном канале. Кроме того женщину могут беспокоить такие симптомы:
- Частые позывы к мочеиспусканию;
- Визуальное покраснение в области входа в уретру;
- Мутность мочи, за счет примеси гноя;
- Зуд и жжение во время мочеиспускания;
- Боль в процессе мочеиспускания, которая сохраняется и после него;
- Непостоянные ноющие боли внизу живота;
- Слипание отверстия уретры после ночного сна;
- Незначительный отек наружных половых органов.
Кроме того, женщина должна обратить внимание на выделения из мочеиспускательного канала при беременности, которые могут стать причиной бактериальной колонизации влагалища, в силу анатомической близости выходного отверстия уретры и входа во влагалище.
Выделения могут быть гнойного характера, а если речь идет о специфическом возбудителе уретрита, тогда выделения будут иметь свои особенности, свойственные именно для конкретного возбудителя. Например, для трихомонадного уретрита свойственны желтоватые водянистые выделения с неприятным запахом, а для гонорейного уретрита характерны густые светло-желтые выделения.
Осложнения при беременности
Наибольшую угрозу для плода создает инфекционная форма уретрита, когда причиной заболевания становятся бактерии. Это может сказаться на процессе внутриутробного развития плода, особенно если он возникает на ранних сроках беременности, либо привести к выкидышу или преждевременным родам.
Восходящим путем бактерии могут проникнуть в матку и инфицировать плод, что в результате может привести к:
- Гибели плода в утробе;
- Мертворождению;
- Фетоплацентарной недостаточности;
- Внутриутробному инфицированию плода;
- Выкидышу;
- Осложненному течению родового периода.
Диагностика
В план диагностики уретрита должен быть включен такой перечень мероприятий:
- Сбор жалоб и анамнеза заболевания;
- Сбор анамнеза жизни;
- Бактериоскопия мазка из уретры для определения возбудителя;
- Бактериология мазка для выделения возбудителя и определения его чувствительности к антибиотикам;
- Уретроскопия – исследование мочеиспускательного канала в реальном времени с помощью видеоаппаратуры;
- Уретрография – запись снимков на пленку;
- УЗИ органов малого таза;
- Молекулярно – генетическая диагностика методом ПЦР, для выделения генома возбудителя, в спорных случаях.
Неприятные ощущения при беременности в мочеиспускательном канале — это повод срочно обратиться к гинекологу и пройти обследование.
Методы лечения
Лечение беременной женщины должно контролироваться специалистом, который обязан регулярно оценивать состояние матери и плода, для исключения осложнений от терапии.
Основным направлением в лечении является утилизация возбудителя, то есть ведущего этиологического фактора, которая проводится по средствам назначения антибиотиков.
Данные препараты должен подбирать только врач, с учетом чувствительности возбудителя к ним, а также с учетом того, что лечить приходится беременную пациентку, а, как известно, и среди антибиотиков есть такие группы, которые категорически запрещены для приема во время беременности.
Разрешенные антибиотики во время беременности:
- На раннем сроке беременности – Флемоксин, Амоксициллин, Амоксиклав, Флемоклав, Цефтриаксон;
- На позднем сроке применяют группу макролидов – Азитромицин.
В качестве симптоматического лечения применяют спазмолитические средства (Но-шпа или Папаверин), которые снимают болевой синдром. Также применяют уросептические средства растительного происхождения – Цистон или Канефрон.
Местное лечение заключается в применении средств с антисептическими и противовоспалительными свойствами, к таковым относят: фурациллин, хлоргексидин, мирамистин, отвар из ромашки аптечной, календулы или коры дуба в виде теплых ванночек.
Соблюдение всех лечебных назначений позволит быстро избавиться от недуга и предупредить осложнения со стороны плода.
Профилактика
Каждая беременная женщина должна соблюдать меры профилактики патологий мочевыделительной системы. Это очень важно, так как вероятность развития уретрита, цистита и пиелонефрита сильно возрастает в этот период. Чтобы избежать уретрита при беременности, необходимо:
- Избегать перегрева и переохлаждения, одеваться по погоде, не сидеть на сквозняке.
- Предохраняться во время секса презервативом, избегать половых актов при наличии воспалительных процессов во влагалище. Сразу после ПА рекомендуется помочиться, чтобы смыть патогенную микрофлору из уретрального отверстия.
- Нельзя терпеть позывы к мочеиспусканию, туалет нужно посещать при первых же позывах. Застой мочи увеличивает вероятность развития воспаления.
- Очень важно соблюдать правила личной гигиены. Количество выделений при беременности может увеличиваться, поэтому рекомендуется подмываться дважды в день, и тогда же менять белье на чистое.
- Беременной нужно исключить из рациона еду, которая может раздражать уретру. Сюда относится острая, пряная пища, еда с химическими ароматизаторами, а также алкоголь.
- Носить удобное хлопковое белье, которое не сдавливает половые органы. Стринги при беременности противопоказаны.
Беременной женщине необходимо вести здоровый образ жизни, заниматься гимнастикой и регулярно посещать женскую консультацию. Даже если избежать уретрита не получится, удастся диагностировать его в самом начала по результату еженедельного анализа мочи.
Источник: https://uran.help/diseases/urethritis/uretrit-pri-beremennosti.html
Уретрит во время беременности
Вынашивание ребенка является для женского организма периодом повышенной ответственности и рисков. Порой он работает на грани своих возможностей, что и приводит к уязвимости, возникновению различных заболеваний. Часто это проблемы мочеполовой системы, в частности, уретрит. Узнаем о симптоматике болезни, ее лечении при беременности, профилактике.
Прежде всего, уясним, что уретрит является воспалением мочеиспускательного канала. Очень часто его путают с циститом, но это разные недуги.
Инфекционный уретрит вызван инфекцией. Его возбудителями могут бить гонококки, уреаплазма, хламидии. Они способны жить в женском организме до зачатия, а проявить себя только после него.
Причинами неинфекционного уретрита бывают травмы, аллергия. В период вынашивания малыша он может появиться из-за растущего плода, который, растягивая матку, давит на органы малого таза и мочеиспускательный канал.
Признаки уретрита у будущих мамочек те же, что и у обычных женщин. Порой невысокая степень их выраженности — это приглушенные болевые ощущения. На них многие женщины просто не обращают внимание. Гинеколог при осмотре определяет уретрит сразу.
Основной симптом недуга проявляется учащенным мочеиспусканием с жжением, зудом, болью. Из мочеиспускательного канала могут появиться выделения. Их вид, обильность зависит от причины заболевания.
Будущим мамам стоит знать, как отличить цистит от уретрита. Признак первого — это боль после мочеиспускания. При уретрите болевой синдром сопровождает процесс и продолжается после него.
Любая инфекция, поражающая организм при беременности, способна влиять и на развитие плода. При этом самым опасным является уретрит, возникающий при заболевании женщины уреаплазмозом и хламидиозом. Указанные инфекции могут проникать в околоплодные воды и таким образом заражать плод. Так и возникают патологии его развития.
Неинфекционный уретрит в период вынашивания малыша менее опасен. Но и он требует лечения, поскольку запущенная форма недуга может перерасти в хроническую форму, привести к осложнениям.
Что касается диагностики уретрита при беременности, то при каждом плановом визите гинеколог интересуется самочувствием и жалобами будущей мамы. На их основе врач проводит осмотр половых органов пациентки, берет мазок, посев на чувствительность к антибиотикам.
Терапия уретрита в период беременности зависит от его причины. Если это инфекция, то беременную направляют в стационар.
Там подбирается лечение консервативными антибиотиками, в наименьшей степени влияющими на плод. Назначаются иммуностимуляторы, препараты местного действия.
Если же уретрит неинфекционный, то лечить его можно амбулаторно. Назначенные доктором препараты снимают воспаление, устраняя причину заболевания.
Помимо традиционной медицины, есть и эффективные методы народной. Однако при беременности они служат вспомогательной формой основного лечения. Применять такие методы можно исключительно после консультации с лечащим врачом. Это спринцевание настоями календулы, ромашки, употребление кислых соков, морсов, листовых овощей.
Лечение уретрита направлено на восстановление свойств мочеиспускательного канала, микрофлоры влагалища.
Для беременной женщины важно предупреждать появление таких заболеваний, особенно, если их природа инфекционная. Это на практике означает следующие меры профилактики:
- Избегать переохлаждений, особенно ног.
- Стараться не подвергать организм стрессам.
- Неукоснительно соблюдать личную гигиену.
- Иметь постоянного партнера либо предохраняться при случайных интимных контактах.
- Сбалансировано питаться для поддержки иммунитета.
- Полноценно отдыхать.
- Регулярно посещать своего гинеколога.
Специально для beremennost.net – Елена ТОЛОЧИК
Источник: https://beremennost.net/uretrit-vo-vremya-beremennosti
Уретрит при беременности: симптомы, лечение, профилактика / Mama66.ru
Беременность – это время, когда организм работает на пределе своих возможностей. Иммунная система женщины очень ослаблена, так как все её силы направлены на развитие нового организма. Также наблюдается сильный гормональный сбой. Все это ведет к уязвимости перед различными заболеваниями. Одним из таких заболеваний и является уретрит.
Что такое уретрит
Уретрит – это воспаление мочеиспускательного канала. Часто его путают с циститом, но это различные заболевания.
В зависимости от вида уретрита, возникшего во время беременности, назначается лечение и определяется степень опасности для плода.
Инфекционный уретрит – воспалительные процессы, которые вызваны какой-либо инфекцией. Уретрит могут вызвать хламидии, уреаплазмы, гоноккоки… Все эти и многие другие – возбудители инфекционных заболеваний, которые могут жить в организме женщины и до беременности, но проявиться только после зачатия.
Неинфекционный уретрит может стать последствием аллергии, травмы. Во время беременности он появляется из-за растущего плода, который давит на мочевой канал.
Симптомы уретрита при беременности
Симптоматика уретрита у беременных не отличается от симптомов заболевания небеременных женщин. Особенностью признаков этой болезни является вероятность приглушенных болевых ощущений, на которые женщина может не обратить внимания. Но на осмотре у гинеколога уретрит диагностируется сразу.
Сигналом к тревоге должно стать учащенное мочеиспускание, которое сопровождается болевыми ощущениями, зудом и жжением. Совместно с этими признаками появляются выделения из мочеиспускательного канала, обильность и вид которых зависит от возбудителя уретрита.
По симптомам уретрит похож на цистит, но различия в следующем: во время цистита боль появляется после мочеиспускания, а при уретрите она сопровождает этот процесс и не прекращается после его завершения.
Чем опасен уретрит во время беременности
Любая инфекция, которая поражает женский организм, может серьезно повлиять на течение беременности и на развитие плода. Степень риска возникновения патологий плода зависит от того, каким типом уретрита страдает беременная, и какой вид инфекции дал начало уретриту.
Наиболее опасным является уретрит, возникший при заболевании хламидиозом или уреаплазмозом. Дело в том, что эти инфекции способны проникать в околоплодные воды, через которые легко заражают плод. В результате возможно возникновение патологий развития.
Велика вероятность инфицирования ребенка во время родов, когда он уже движется по родовым путям. При таком заражении новорожденный может страдать конъюнктивитом, пневмонией, гонококковой инфекцией.
Неинфекционной уретрит во время беременности – это менее опасно, так как нет вероятности инфицирования плода опасными микробами. Но лечения требует, так как при запущенных формах неинфекционный уретрит может перерасти в другие более серьезные заболевания мочеполовой системы.
Как диагностируется уретрит
Во время беременности женщина посещает гинеколога раз в месяц на ранних сроках и раз в неделю-две на более поздних.
Перед каждым посещением сдаются определенные анализы, согласно которым определяется состояние здоровья будущей мамы. Также при каждом визите доктор проводит опрос о самочувствии беременной.
Начало диагностики уретрита – это жалобы женщины на плохое самочувствие и дискомфорт при мочеиспускании.
На основе жалоб проводится осмотр наружных половых органов и берется мазок из уретр, посев на чувствительность к антибиотикам. Во время беременности воспалительные процессы, сопровождающие уретрит, быстро распространяются на слизистую влагалища. Взяв мазок из этой области, становится сразу понятно, что происходит воспаление мочеиспускательных каналов.
Лечение уретрита во время беременности
Лечение уретрита во время беременности полностью зависит от его характера. Если причиной стала инфекция, то женщина незамедлительно направляется в стационар. Здесь подбираются наиболее консервативные антибиотики, которые как можно меньше повлияют на развитие плода. Также назначаются препараты местного действия и курс иммунотерапии.
Неинфекционный уретрит лечится на дому после назначений врача. Прописанные препараты должны снять воспаление и устранить причину заболевания.
Существую также методы народной медицины, но они являются только дополнениям к медикаментозному лечению, и применяются после консультации с врачом. Может практиковаться спринцевание настоями ромашки, липы. Также рекомендуют пить кислые соки, морсы и употреблять больше листовых овощей.
Целью лечения при любом типе уретрита является восстановление свойств стенок мочеиспускательного канала, восстановление микрофлоры влагалища и усиление защитных функций иммунной системы.
Профилактика уретрита
Возникновение уретрита у женщин при беременности может быть связано, как с инфекцией, так и с другими неблагоприятными факторами, которые нарушают микрофлору влагалища. Женщина всегда, а особенно во время беременности, должна защищать свой организм от этих факторов:
- избегать переохлаждения;
- не подвергать организм стрессовым ситуациям;
- соблюдать правила личной гигиены;
- иметь постоянного полового партнера или предохраняться при случайных связях;
- правильно питаться для поддержания иммунитета;
- обеспечить полноценный отдых;
- регулярно посещать гинеколога.
Соблюдение мер предосторожности снизит вероятность возникновения этого заболевания.
Самолечение в любом случае может привести только к усугублению проблемы. Помните, сейчас вы отвечаете за две жизни: вашу и малыша. Уретрит во время беременности может привести к необратимым последствиям, поэтому при малейших недомоганиях обратитесь к специалисту. Только он сможет поставить правильный диагноз и подобрать щадящее лечение.
Советуем почитать: Пиелонефрит во время беременности: симптомы, лечение, профилактика
Источник: https://mama66.ru/pregn/962