Содержание статьи: Шоковая почка — один из вариантов острой почечной недостаточности, развивающейся на фоне некроза структур органа. Состояний, способных привести к гибели функционирующих клубочков почки, множество.
В результате утраты функции присоединяется азотемия, так как продукты обмена веществ перестают выводиться из организма, а суточный диурез значительно уменьшен, вплоть до анурии. В этот период уровень креатинина и мочевины в несколько раз превышает нормальные показатели. На долю шоковой почки приходится около 80% от всех случаев острой почечной недостаточности.
Состояние считается ургентным и требует немедленного медицинского вмешательства. У людей, нуждающихся в реанимации, наибольший риск развития острой почечной недостаточности.
Патогенез
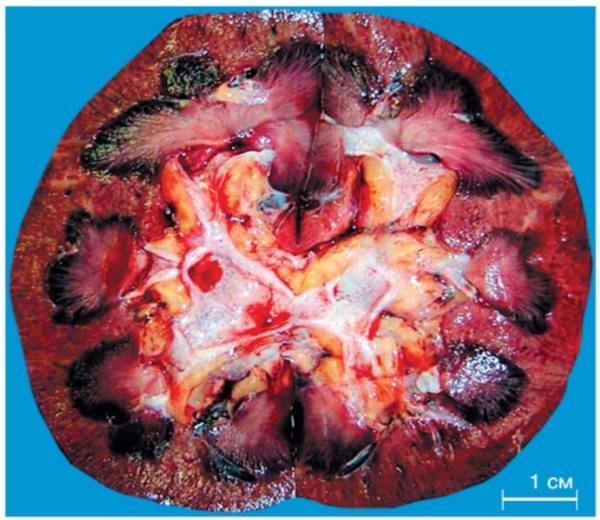
- Макропрепарат:
- Микропрепарат:
Ургентные состояния часто сопровождает понижение артериального давления, нарушение кровотока и питания тканей, пагубное воздействие азотистых шлаков и продуктов распада поврежденных тканей, изменение кислотно-щелочного равновесия и поражение эпителия канальцев. Все перечисленное приводит к блокировке клубочковой фильтрации и анурии.
Таким образом, ведущий механизм «шоковой почки» — резкое сужение сосудов и ишемия почечной ткани, что приводит к поражению юкстагломерулярного аппарата и сопровождается нарушением производства мочи. Ренин дополнительно усугубляет спазм сосудов. Сужение проксимального участка метартериол провоцирует снижение фильтрации; скорость образования первичной мочи уменьшается. Изначально это проявляется олигоурией. Далее микротромбозы капилляров неизбежно приводят к развитию очаговых некрозов почечных канальцев и повреждению базальной мембраны. Нарушается функция петли Генле, ионы натрия задерживаются, а ионы калия выбрасываются. Повышается осмотическое давление плазмы и усиление вывода белка с мочой. Если адекватное лечение отсутствовало, или помощь была оказана несвоевременно, или пациент был в критическом состоянии – смертность при шоковой почке при развитии анурии – около 60%.
• увеличение почки в размерах;
• бледность и отечность коркового слоя;
• полнокровие мозгового слоя.
• некроз канальцев с разрывом базальных мембран;
• интерстициальный отек;
• истончение и малокровие коркового слоя;
• полнокровие юкстагломерулярной зоны и пирамидок.
Причины развития шоковой почки
К таковым относят: • сдавление органа;
• синдром диссеминированного внутрисосудистого свертывания;
• массивная кровопотеря;
• обезвоживание (рвота, диарея);
• ожоги с большим поражением кожного покрова;
• тепловой удар;
• политравма;
• обширные операции;
• электротравма;
• обморожения;
• сепсис любой этиологии;
• переливание несовместимой крови;
• отравление нефротоксическими веществами, включая суррогаты алкоголя и лекарства и пр.
Патологии, повышающие риск развития шоковой почки
К таковым относят: • гипертонию;
• длительно протекающий сахарный диабет в стадии декомпенсации;
• ВИЧ;
• системные заболевания;
• сердечно-сосудистую и печеночную недостаточность;
• хронические заболевания почек в анамнезе;
• ожирение.
Признаки и симптомы шоковой почки по стадиям
Первая стадия: альтерация (повреждение)
Во время стадии альтерации происходит поражение почек, на первое место выступают симптомы основного заболевания/состояния, приведшего к развитию шоковой почки. Развивается быстро: в течение нескольких часов или суток.
Вторая стадия: олигоурия/анурия
Ведущий симптом — уменьшение суточного диуреза до 500 мл или полное его отсутствие.
Из-за накопления токсических продуктов в организме пациент предъявляет жалобы: • слабость, • неприятный запах изо рта;
• парестезии;
• отеки;
• появление синяков в ответ на незначительное воздействие;
• тремор рук;
• слабость сухожильных рефлексов;
• изменения в психическом состоянии, особенно у возрастных пациентов/нарушение сознания;
• онемение конечностей;
• тошнота, рвота, отсутствие аппетита;
• металлический привкус во рту. Стадия олигоурии длится 7- 10 дней. Назначение слишком больших объемов жидкости в данный период нецелесообразно, так как это усиливает гипергидратацию, что способствует усилению водной интоксикации.
Третья стадия: полиурия
На фоне терапии постепенно восстанавливается функциональная способность почек, которые начинают вырабатывать мочу. Ее количество может достигать 6-8 литров в сутки. Удельный вес низкий. Длительность периода — 14 дней
Стадия четвертая: реконвалесценция
Если организм хорошо реагирует на терапию, постепенно функция почек восстанавливается.
Количество синтезируемой мочи уменьшается, удельный вес (плотность) ее увеличивается.
Нормализуется работа всех органов и систем, а общее состояние пациента улучшается. Период восстановления занимает разный промежуток времени, но в среднем, 6 месяцев.
Диагностические мероприятия
Общий анализ мочи при отсутствии анурии на стадии олигоурии: в осадке обнаруживают повышенное количество лейкоцитов, эритроцитов, цилиндров (свидетельствуют о поражении канальцев), протеинурия. В полиурическую стадию из-за нарушения концентрационной функции почек снижен удельный вес.
В биохимических показателях при шоковой почке характерны следующие изменения: повышение уровня калия, натрия, мочевины, креатинина. Состояние нередко осложняется полиорганной недостаточностью, поэтому при поражении печени регистрируют повышение печеночных проб (АСТ, АЛТ). Внешне печеночная недостаточность проявляется иктеричностью склер. В общем анализе крови могут присутствовать лейкоцитоз, ускоренная СОЭ. Если шоковая почка развилась на фоне массивной кровопотере, то регистрируют признаки анемии. Постоянно осуществляют мониторинг электролитных изменений в организме. Так как нарушение баланса электролитов негативным образом влияет на работу сердца, назначают электрокардиографию. Рентгенография органов грудной клетки помогает диагностировать сопутствующий отек легких.
Ультразвуковое исследование почек дает представление о размерах органов, соотношении коркового и мозгового слоя. Дополнительно проводится диагностика состояний, которые привели к развитию данной почечной недостаточностью.
Лечение
Выбор препаратов зависит от конкретной причины и в каждом случае при лечении шоковой почки есть свои особенности. Противошоковая терапия подразумевает реанимационные мероприятия с ведением препаратов для стабилизации артериального давления и работы сердца. Если есть информация об употреблении каких-либо наркотиков, отравлении суррогатами алкоголя, лекарствами – обосновано проведение дезинтоксикационной терапии. При обезвоживании вводят большое количество растворов, позволяющих восполнить объем сосудистого русла. Если причина шоковой почки – кровопотеря, переливают кровь и ее составляющие. При гиперкалиемии – внутривенно вводят раствор хлорида кальция. Возможно проведение заместительной почечной терапии – гемодиализа, его необходимость определяет общая клиническая картина.
Противопоказания к гемодиализу:
• сепсис;
• острая тромбоэмболия;
• инфаркт миокарда;
• сердечно-сосудистая и печеночная недостаточность в стадии декомпенсации;
• кровотечения из отделов желудочно-кишечного тракта.
Питание при шоковой почке
Цель диеты при острой почечной недостаточности: • создание щадящего режима для работы почек;
• нормализация артериального давления;
• улучшение функции мочевыделения/борьба с отеками;
• выведение из организма азотистых веществ и прочих шлаков. В период олигоурии/анурии из рациона исключают соль, мясо и рыбу (суточное ограничение белка 20 г), допускаются кисломолочные продукты, яйца (1 в день), сливки (животный белок усваивается лучше), сливочное и растительное масло. При стойкой тошноте и рвоте применяют парентеральное питание (специальные растворы вводятся внутривенно).
Основные калории в рацион поступают с углеводами и жирами: фрукты и овощи, мед, сахар, рис, сливочное масло. При этом шоколад и какао под запретом.
Майонез, тугоплавкий бараний жир, пальмовое масло при плохой работе почек из рациона исключают. Важен правильный питьевой режим: в острый период количество жидкости ограничивают до 500-700 мл/сут., на стадии полиурии рекомендовано усилить питьевой режим. Предпочтительнее чистая вода без газа, отвары трав, легкие компоты, разбавленные соки, кефир. Продукты с большим содержанием калия и магния не показаны при олигоурии, а при анурии также исключают пищу с избыточным содержанием натрия. По мере восстановления клинико-лабораторных показателей и нормализации состояния суточное потребление белка увеличивают до 40 г, а затем и до 80 г. При длительной диете с резким ограничением белков дополнительно принимают аминокислоты (Кетостерил). Все блюда готовят щадящим способом: мясо или рыба сначала отваривается, а потом запекается. При таком приготовлении количество вредных экстрактивных веществ меньше.
Ограничение или отказ от соли зависит от показателей артериального давления, отеков и суточного диуреза. Если врач разрешил солить пищу, то делать это стоит после ее приготовления. Алкоголь, крепкий чай и кофе, искусственные напитки с красителями и консервантами, острые специи, пряности, копчености и маринады лучше не употреблять совсем. Из специй разрешены: петрушка, ваниль, лавровый лист, корица, гвоздика. В сухофруктах, орехах, бобовых, пшенице, абрикосах, бананах, персиках и нектаринах содержится большое количество калия, поэтому при гиперкалиемии на них наложен запрет.
Избыток калия провоцирует утомляемость, мышечную слабость, в том числе, в миокарде, что может привести к аритмии и остановке сердца.
Все пациенты после перенесенной шоковой почки должны наблюдаться у нефролога и сдавать анализы мочи, крови, контролировать уровень мочевины и креатинина. Если в поликлинике нет нефролога, направления на нужные исследования можно получить у терапевта.
Аневризма почечной артерии
Аневризма почечной артерии — расширение ее сегмента в два раза от принятой нормы. Патология чаще протекает бессимптомно, при прогрессировании существует риск развития стойкой гипертензии
Подробно Коралловидный нефролитиаз (камень в почке)
Коралловидный нефролитиаз — наиболее сложное течение мочекаменной болезни (МКБ), встречается у 7-26% пациентов, преимущественно у женщин в возрасте 30-50 лет. Коралловидные камни состоят
Подробно Глисты в почках (Эхинококкоз )
Эхинококкоз почек — частный случай хронического паразитарного заболевания, при котором в органе развивается киста/множественные кистозные новообразования, обусловленные жизнедеятельностью
Подробно Почечный папиллярный некроз
Почечный папиллярный некроз (некротический папиллит) — деструктивный процесс в сосочках и пирамидах органа, развивающийся под воздействием определенных факторов (часто их несколько
Подробно
Справочник
Клиники и врачи
- Клиники вашего города
- Врачи вашего города
Источник: https://genitalhealth.ru/471/SHokovaya-pochka/
Шоковая почка: микропрепарат и макропрепарат, симптомы, диагностика, лечение
На сегодняшний день широко используется понятие «шоковых органов», которым характеризуют чаще всего почки и легкие. Данное понятие связано с множественными некротическими изменениями на тканевом и клеточном уровне жизненно важных органов в результате шоковых состояний.
Шоковая почка — описание
Шоковая почка — это одним из наиболее частых видов острой почечной недостаточности. Некробиотические изменения почек в 80% случаев являются причиной уремии (нарушения азотистого баланса организма). Изменения в почечной ткани развиваются в результате септических состояний, значительной кровопотери или тяжелых травм.
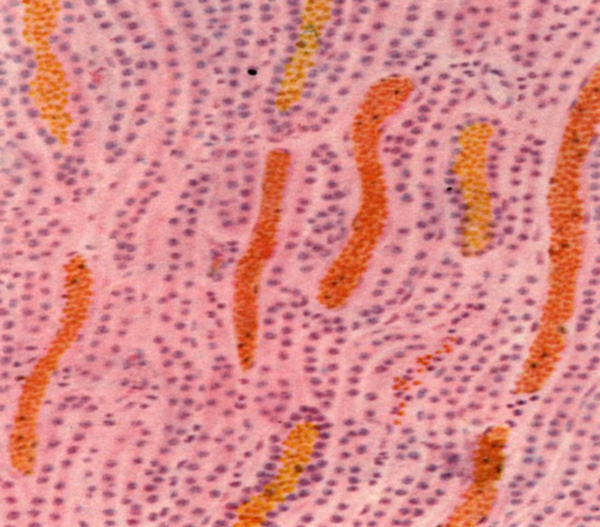
- Микроскопически определяется истончение коркового слоя почки и уменьшение количества крови в нем. В мозговом веществе происходит все наоборот – определяется полнокровие.
- Под микроскопом обнаруживаются дистрофические изменения эпителия канальцев, что приводит к нарушению всасывания микроэлементов из первичной мочи.
- Макроскопически почка имеет набухший вид, корковый слой серого цвета, на разрезе отмечается полнокровие в пирамидах мозгового слоя, почка несколько увеличена.
Микропрепарат (полнокровие юкстагломерулярной зоны и пирамидок мозгового вещества)
Шоковая почка — макропрепарат
Причины развития патологии
Возможные причины развития почечной недостаточности и шоковой почки:
- Оперативные вмешательства или травмы, сопровождающиеся септическим воспалительным процессом;
- Тяжелы травмы и длительное сдавливание;
- Обильные кровопотери и синдром диссеминированного внутрисосудистого свертывания;
- Выраженный эксикоз (состояние обезвоживания организма) при диарейном синдроме или многократной рвоте;
- Тяжелое шоковое состояние в результате термических ожогов, тепловых ударов;
- При переливании препаратов крови.
Все вышеперечисленные состояния в определенных условиях вызывают шоковую реакцию организма, при которой, в первую очередь, страдают легкие и почки.
Из-за резкого падения давления артериальной крови снижается перфузионное давление в клубочковом аппарате почек, что снижает скорость фильтрации крови. Уменьшается объем первичной и вторичной мочи.
Развивается олиго и анурия (редкое и полное отсутствие мочеотделения).
Морфологические изменения в тканях почек обусловлены перераспределением кровотока: кровь, минуя корковый слой, поступает сразу в систему юкстагломерулярного аппарата и пирамидок (мозговой слой почек). Данный фактор влияет на эпителий канальцев, вызывая некротические изменения в нем.
Первым симптомом заболевания чаще всего является постепенное уменьшение количества отделяемой мочи, объем суточного диуреза может снижаться до 500 мл. В этот период отмечаются такие признаки: слабость, чувство тошноты, рвота, головокружение, уремическая кома (бессознательное состояние).
Данные симптомы возникают в результате задержки продуктов азотистого обмена в организме. Из-за повышения уровня калия больные часто жалуются на ощущения ползания мурашек на ладонях и стопах (так называемые парестезии), периодические подергивания мышц, судорожный синдром. Отмечается слабость сухожильных рефлексов.
Довольно часто у больных развиваются отеки. Длительность стадии составляет около 7 – 10 дней.
После олигоанурической стадии постепенно восстанавливается функция образования и выведения мочи. Наступает стадия полиурии, объем мочи в сутки может составлять до 9 литров. При этом выделения слабо окрашены, низкой удельной плотности. Длится данный период около 14 дней.
Конечный этап – стадия выздоровления. Постепенно восстанавливается способность почек к концентрированию мочи, выведению азотистых продуктов обмена. Стадия может продолжаться до 6 месяцев и более.
Течение заболевания
Можно выделить четыре стадии развития шоковой почки:
- Начальная стадия или стадия первичных проявлений;
- Олигоанурическая стадия (уменьшение суточного диуреза);
- Полиурическая стадия (восстановление объема выделяемой суточной мочи);
- Стадия восстановления функции почек.
Исходы заболевания в большинстве случаев неблагоприятные, так как шоковая почка обуславливает возникновение множества осложнений со стороны других систем и органов . Наиболее распространенной причиной смерти при шоковой почке считается трепетание желудочков сердца. Активность сердечной мышцы увеличивается в результате повышения концентрации калия в крови.
Диагностика
Диагностические критерии при шоковой почке:
- В общем анализе мочи определяется повышенное количество лейкоцитов, эритроцитов, присутствуют в мочевом осадке гиалиновые и зернистые цилиндры (клетки слущенного эпителия канальцев почек);
- Регистрируется значительная протеинурия (выделения белка с мочой): более 0, 066 грамм белка на литр мочи в сутки;
- В стадии полиурии отмечается снижение показателей относительной плотности мочи (нарушена концентрационная способность почек);
- При проведении биохимического анализа крови выявляется повышение уровня калия, натрия, азотистых продуктов метаболизма, параллельно могут изменяться уровень АлАТ и АсАТ (при поражении печени);
- При регистрации уровня артериального давления возможно выявление гипертонии;
- В общем анализе крови регистрируется лейкоцитоз, анемия, повышение СОЭ.
- Ультразвуковое сканирование почечной паренхимы позволяет установить размеры коркового слоя и мозгового, увеличение размеров почки.
Лечение
При значительных кровопотерях производят переливание крови или ее компонентов:
- Восполняют водный баланс организма путем внутривенных капельных вливаний растворов в комбинации с диуретиками. Применяются 5 % раствор глюкозы в объеме 400 мл и высокомолекулярный раствор Реополиглюкина.
- При наличии тяжелой травмы и болевого синдрома внутривенно вводят анальгетики: промедол или фентанил.
- Для стимуляции сердечной деятельности и повышения сосудистого сопротивления используют подкожное введение кофеина и кордиамина.
- Для выведения азотистых оснований из организма при формировании шоковой почки рекомендовано проведение искусственного аппаратного гемодиализа.
- При развитии гиперкалиемии (уровень калия более 6,5 ммоль/л) немедленно вводят внутривенно струйно раствор хлорида кальция (10%) в объеме 5-10 мл.
- В обязательном порядке следует обеспечить ежедневный контроль изменений лабораторных показателей крови пациента, с регистрацией уровня электролитов крови, креатинина и мочевины.
Внимание! Своевременная диагностика состояния и вовремя начатое лечение увеличивают шансы на выздоровление пациента.
Источник: http://gidmed.com/nefrologiya/zabolevaniya-nefr/pochechnaya-nedostatochnost/shokovaya-pochka.html
Шоковая почка: причины, симптомы, лечение
Термин «шоковая почка» применяется для обозначения одной из разновидностей почечной недостаточности, которая сопровождается некротическими изменениями в органе.
При развитии этого состояния нарушается выведение из организма продуктов азотистого обмена, объем выводимой мочи сокращается или развивается анурия, а уровень мочевины и креатинина повышается. Шоковая почка выявляется в 80 % случаев острой почечной недостаточности.
Это состояние всегда опасно для жизни больного, и по данным статистики около 2/3 пациентов с таким диагнозом умирают.
Почему развивается шоковая почка? Что происходит с органом и как проявляется это состояние? Как диагностируется и лечится эта разновидность почечной недостаточности?
Причины
Причиной шоковой почки может стать тяжелый тепловой удар
Провоцировать развитие шоковой почки могут различные вызывающие в организме шоковую реакцию состояния, при которых происходит резкое снижение артериального давления. Из-за скачка давления перфузионное давление в клубочковом аппарате снижается и скорость фильтрации крови замедляется. Эти изменения приводят к уменьшению объема выработки первичной и вторичной мочи. В результате у больного объем выделяемой мочи уменьшается или наступает анурия.
Вызывать развитие шоковой почки могут следующие состояния:
- тяжелые травмы или длительное сдавление органа;
- травмы и хирургические операции, приводящие к септическим осложнениям;
- синдром ДВС или обильное кровотечение;
- шок при термических ожогах или при тепловом ударе;
- выраженное обезвоживание при частой рвоте и диарее;
- острые отравления токсическими веществами;
- шок после гемотрансфузий.
Под воздействием шока, развивающегося вследствие вышеописанных причин, в почечных тканях происходят морфологические изменения. Из-за перераспределения кровотока кровь не поступает в корковый слой и попадает сразу в мозговой слой и юкстагломерулярный аппарат. Это изменение кровообращения приводит к некротизации эпителия канальцев и нарушению функций органа.
Шоковая почка приобретает набухший вид и незначительно увеличивается в размерах, а ее корковый слой окрашивается в серый цвет.
При микроскопическом исследовании тканей пораженного органа выявляется истончение и ишемия коркового слоя. В мозговом слое обнаруживается избыток крови.
При исследовании эпителия канальцев выявляются дистрофические изменения, которые приводят к нарушению усвоения микроэлементов из первичной мочи.
Стадии
При шоковой почке выделяют 4 стадии течения этого состояния:
- стадия поражения почек – длится несколько часов (иногда до 36 часов), проявляется признаками состояния, вызывающего почечную недостаточность;
- стадия олигурии (или анурии) – длится около 10 дней и может приводить к летальному исходу, состояние больного ухудшается, в сутки выделяется не более 0,5 л мочи, нарастает интоксикация, белок и эритроциты выводятся с мочой, в крови повышается уровень калия;
- стадия полиурии – длится около 14-20 дней, функционирование почек начинает восстанавливаться, в сутки выделяется около 1,5-9 л мочи, состояние больного постепенно стабилизируется;
- стадия восстановления – почки начинают работать в полном объеме, фильтрационная функция восстанавливается постепенно (примерно на протяжении полугода), происходит восстановление работы других органов и систем.
Симптомы
Первым признаком развития шоковой почки становится олигургия – объем выделяемой мочи сокращается до 40-400 мл.
У больного присутствует нарастающая слабость, головокружение, апатия, сонливость, ухудшение аппетита, запах аммиака изо рта, ощущение жажды и тошнота. На теле обнаруживаются общие отеки.
Из-за повышения в крови уровня калия больные нередко жалуются на ощущение ползания мурашек на стопах и ладонях, у них могут происходить судороги и снижаются сухожильные рефлексы.
Из-за отравления организма не выведенными с мочой продуктами развивается ступор.
Некоторых больных интоксикация может приводить к уремической коме, при которой периодически могут наступать периоды психомоторного возбуждения, сопровождающиеся галлюцинациями и бредом.
При нарастании комы у больного сужается зрачок, появляются непроизвольные судороги отдельных мышц и повышаются сухожильные рефлексы.
Длительность олигурической стадии составляет от 7 до 10 дней. Именно на этом этапе шоковой почки может наступать летальный исход.
При благоприятном разрешении олигурической стадии функции почек начинают постепенно восстанавливаться, и объем выделяемой мочи увеличивается до 1,5-9 л в сутки. Вначале она слабо окрашена и имеет низкую плотность.
На протяжении 14 дней эти показатели постепенно стабилизируются, из организма начинает выводиться большее количество азотистых соединений, состояние больного улучшается и наступает выздоровление.
Полное восстановление функций почек и других органов происходит на протяжении полугода и более.
Диагностика
Очаги некроза почечной ткани будут видны при проведении УЗИ почек
Для выявления шоковой почки больному назначаются следующие исследования:
- УЗИ почек – выявляются изменения в толщине коркового и мозгового слоя, определяются очаги некроза, орган незначительно увеличивается в размерах;
- клинический анализ мочи – обнаруживается повышение уровня лейкоцитов, цилиндров (гиалиновых и зернистых), белка (более 0,066 г/л), на стадии полиурии снижается плотность мочи;
- биохимическое исследование крови – выявляется повышение уровня азотистых продуктов, калия, натрия, АсАТ и АлАТ (при поражении печени).
Все диагностические мероприятия при шоковой почке проводятся в экстренном порядке, так как развивающееся состояние является опасным для жизни пациента и требует незамедлительного оказания помощи больному.
Лечение
При развитии шоковой почки больного госпитализируют в отделение реанимации. Для борьбы с почечной недостаточностью, спровоцированной этим состоянием, проводят мероприятия для устранения причин его развития:
- при острых отравлениях больному вводят антидоты;
- при шоковых реакциях проводят противошоковую терапию (устраняют артериальную гипотонию и стабилизируют деятельность сердца введением кордиамина и кофеина);
- для устранения интоксикации проводят дезинтоксикационную терапию;
- для устранения обезвоживания проводят внутривенные вливания растворов глюкозы и Реополиглюкина;
- при массивных кровотечениях восполняют кровопотерю путем переливания крови и ее препаратов;
- при тяжелых травмах вводят обезболивающие средства (Кетонал, Дексалгин, Промедол, Фентанил);
- при повышении уровня калия в крови до более 6,5 ммоль/л в вену струйно вводят раствор кальция хлорида.
На протяжении всего лечения обязательно налаживается мониторинг показателей электролитов, мочевины и креатинина в крови и моче больного. Для удаления из организма азотистых соединений проводится гемодиализ.
Прогноз
При шоковой почке летальный исход происходит примерно у 2/3 больных. Особенно тяжело протекает это состояние в тех случаях, когда оно провоцируется опасными травмами, послеоперационным периодом или переливанием крови. Из-за гиперкалиемии часто происходит остановка сердца, вызванная трепетанием желудочков.
К какому врачу обратиться
При появлении тошноты, головокружения, нарастающей слабости на фоне уменьшения объема выделяемой мочи следует вызвать скорую помощь. После проведения подтверждающих диагноз УЗИ почек и ряда лабораторных анализов лечение пациента проводится реаниматологом и урологом.
Шоковая почка является одной из разновидностей почечной недостаточности и сопровождается некрозом тканей органа, который вызывается различными шоковыми реакциями. Это состояние проявляется резким снижением или полным отсутствием выделяемой мочи, интоксикацией и нарушением электролитного баланса. Шоковая почка всегда опасна для жизни больного и требует незамедлительного лечения.
Загрузка… Поделись в соцсетях
Источник: https://myfamilydoctor.ru/shokovaya-pochka-prichiny-simptomy-lechenie/
Сморщенная почка: что это такое, причины, симптомы, лечение и прогноз
Прогрессирующее нарушение мочевыделительных функций ничем хорошим не закончится. Сморщенная почка перестает работать должным образом, прекращая очищать организм от ненужных веществ. Какова бы ни была причина, главная задача — предотвратить неблагоприятный исход, используя все лечебные методы от хирургической операции до нетрадиционных средств терапии.
Почему происходит сморщивание
Уменьшение величины и усыхание почки – это медленный процесс гибели клеточных структур основного мочевыделительного органа, являющийся следствием первичных или вторичных почечных заболеваний. Альтернативными названиями сморщенной почки являются:
- Хроническая почечная недостаточность;
- Нефросклероз;
- Хроническая уремия.
Основными причинами патологии могут стать следующие группы болезней:
- Инфекционно-воспалительные процессы (от обычного пиелонефрита до поражения туберкулезом или заражения паразитами);
- Врожденная патология, чаще выявляемая у детей (пузырно-мочеточниковый рефлюкс, поликистоз, недоразвитие, генетически обусловленные дефекты);
- Эндокринно-метаболические изменения (амилоидоз, подагрическое или диабетическое поражение);
- Сосудистые нарушения (гипертензия, венозный застой, атеросклеротическая закупорка в сосудах);
- Опухоли и мочевые камни, нарушающие отток;
- Отравления лекарствами или токсинами.
Причин множество, а суть одна — прогрессирующие и неумолимое изменение работы почечных клеток, обеспечивающих важнейшие выделительные функции. Парный орган не способен очищать кровь, что крайне негативно сказывается на жизнедеятельности всего организма.
Какие бывают формы нефросклероза
В зависимости от действующих факторов выделяют 2 формы нефросклеротического поражения:
Оба варианта прогностически неблагоприятны, и могут вызвать летальный исход. В каждом конкретном случае необходимо выявить причину и максимально рано начать лечение, чтобы предупредить развитие необратимой почечной недостаточности.
Первичное сморщивание
Гипертензия или атеросклероз в сосудах становится причиной нарушения артериально-венозного кровотока: не получая нужного питания, клетки почечной паренхимы быстро погибают, размеры стремительно уменьшаются. Первичный нефросклероз обусловлен внешними сосудистыми факторами — высокое артериальное давление или тромбоз артерии бляшкой убивает орган, резко повышая риск развития первичной почечной недостаточности.
Вторично усохшая почка
На фоне воспаления, мочекаменной болезни или гломерулонефрита процессы сморщивания происходят медленнее, но это ничего не меняет — вторичное замещение нормальных почечных клеток на фиброзные структуры приводит к нарушению мочевыделительных функций в организме человека. При этом длительное время пациент может ничего не ощущать: симптоматика нефросклероза проявляется при значительном усыхании почечной ткани.
Симптомы – каковы признаки и проявления болезни
Симптомы болезни зависят от прогрессирования почечной недостаточности. Чем меньше величина сморщенных почек, тем хуже ситуация. Выделяют 3 стадии заболевания:
- Начальная;
- Консервативная;
- Терминальная.
Значительно сложнее выявить начавшееся сморщивание на 1 стадии, когда основными являются неспецифические симптомы:
- большее количество выделяемой мочи в течение дня (полиурия);
- нарастание ночного диуреза (никтурия);
- необъяснимые скачки артериального давления;
- малокровие;
- тянуще-ноющие ощущения в пояснице;
- сниженный аппетит.
Первые признаки серьезных почечных проблем объясняются другими заболеваниями (пиелонефритом, анемией, гипертонией, остеохондрозом), что приводит к позднему выявлению опасной болезни.
На начальной стадии усыхания можно восстановить функции почек, снизив вероятность печального исхода болезни.
Значительно хуже при 2 стадии почечной недостаточности, когда в дополнение к остальным симптомам появляются следующие признаки:
- нарастающая слабость с утратой трудоспособности;
- необъяснимая сонливость;
- постоянные или периодические сильно выраженные головные боли;
- проблемы с сердцем (болевые ощущения, сбой ритма);
- прогрессирующая потеря массы тела.
При продолжающемся сморщивании паренхимы с переходом ко 2 стадии крайне сложно не заметить патологический процесс, но — прогрессирующая гибель почечных клеток становится необратимой. С помощью медикаментозного лечения можно лишь временно отодвинуть терминальную стадию, для которой характерны следующие проявления:
- Значительное снижение количества выделяемой мочи (олигурия);
- Не поддающаяся никаким лекарственным средствам гипертония, которая приводит к сердечной недостаточности;
- Тошнота, рвота и понос;
- Резко выраженное похудание;
- Постоянный кожный зуд;
- Разнообразные по выраженности боли в различных частях тела (мышечные, суставные);
- Кровотечения из слизистых оболочек (нос, желудок, матка).
Вне зависимости от причины сморщивание почек становится основным фактором стремительного ухудшения состояния больного человека, когда из-за накопления токсичных продуктов обмена происходит отравление организма с поражением всех органов и систем.
Диагностические исследования
Оптимально обнаружить начавшийся патологический процесс в 1 стадию, когда есть все шансы для предотвращения неблагоприятного исхода заболевания. Помимо осмотра врача, необходимо сдать общеклинические и специальные анализы мочи и крови. Кроме терапевта, надо проконсультироваться у узких специалистов (уролог, нефролог, эндокринолог).
В обязательном порядке следует выполнить триаду аппаратных методов диагностики — УЗИ, КТ и МРТ. Ультразвуковое сканирование поможет заподозрить почечное усыхание за счет уменьшения величины парного органа.
Рентгеновские и томографические исследования станут основой точной диагностики (с помощью послойных снимков можно обнаружить склерофиброзные изменения в почечной паренхиме).
Лечение при сморщивании почки
Сложность лечения нефросклероза обусловлена неуклонным ухудшением функционирования почечных структур, особенно если патология выявлена на уровне 2–3 стадии. К важнейшим задачам терапии при сморщивании почек относятся:
- Максимально возможное устранение интоксикации, вызванной неспособностью почек выводить токсические вещества;
- Поддержание работы мочевыделительной системы;
- Оказание помощи сердцу и сосудам;
- Борьба с инфекцией.
В большинстве случаев при 2–3 стадии склерозирования нет никакой возможности сохранить орган. Сморщенные почки — это показание для хирургической операции. С помощью гемодиализа можно длительное время поддерживать жизнь человека, заменяя отсутствующие мочевыделительные органы. Подобрав донорский орган, необходимо выполнить трансплантацию почки. При 1 стадии хороший эффект могут дать медикаментозная терапия, физиотерапия и нетрадиционные методы лечения.
Удаление почки с последующей трансплантацией
Полностью нефункционирующая сморщенная почка — это повод для хирургического вмешательства (мертвый орган лучше удалить). Типичным вариантом хирургического вмешательства является стандартная нефрэктомия из обычного полостного доступа.
Лапароскопический вид операции применяется по показаниям и при наличии технической возможности для процедуры.
Оптимально сразу или в ближайшее время выполнить пересадку донорской почки, чтобы предупредить осложнения и обеспечить больного человека органом для выведения токсинов и шлаков.
Гемодиализ
Аппаратное очищение крови от не выведенных через мочевые пути продуктов обмена позволяет поддерживать жизнь пациента, но не решает основную задачу при сморщивании почечной паренхимы.
Гемодиализ обязательно нужен на этапе подбора донора.
Метод необходим при хронической почечной недостаточности, когда нет возможности выполнить трансплантацию и надо длительное время заменять функции склеротически измененных почек.
Физиотерапия
Любое внешнее воздействие, улучшающее кровоток в области почек, может помочь терапии.
Не надо надеяться, что физиотерапия сотворит чудеса — задачей аппаратных физиотерапевтических методик является обеспечение питания и кровоснабжения тканей.
В комплексном лечении используют тепловые процедуры, электрофорез, УВЧ, магнитотерапию. При правильно подобранной схеме лечения можно поддерживать мочевыделительные функции.
Народные средства
Медикаментозные лекарственные средства и народная медицина — это варианты симптоматического лечения. С помощью таблеток и растительных средств устраняются дискомфортные симптомы (снижение давления, улучшение оттока мочи, восстановление аппетита). Но на большее при хронической почечной недостаточности рассчитывать не стоит.
Диетическое питание
Важно не создавать трудностей для работы почек. Основой питания при сморщивании почечной паренхимы являются следующие рекомендации:
- не пить много жидкости;
- недосаливать пищу и существенно снизить потребление сладкого;
- минимизировать белковую и жирную пищу в рационе;
- полностью убрать фаст-фуд, консерванты, маринады, жаренные и копченые блюда;
- основой рациона должны стать продукты растительного происхождения (овощи, фрукты);
- обязательно надо принимать витаминно-минеральные комплексы, рекомендованные доктором.
Соблюдение диеты устранит лишнюю нагрузку на выделительные органы, став хорошим подспорьем для борьбы с нефросклеротическим процессом.
Профилактика – как предупредить заболевание
Оптимально предотвратить смертельно опасное состояние в почках, используя следующие меры профилактики:
- своевременное и полноценное лечение любого воспалительного процесса в мочевыделительных органах;
- максимально раннее обнаружение аномалий в мочевых путях, особенно у детей;
- коррекция обменных нарушений и гормональных расстройств;
- проведение всех необходимых лечебных мероприятий в полном объеме при отравлении, гипертонии, мочекаменной болезни и опухолях.
Чем меньше серьезных заболеваний в мочевых путях, тем ниже риск усыхания почек с развитием опасных жизнеугрожающих осложнений.
Каковы осложнения и последствия
Неработающая почка крайне негативно действует на весь организм. К неблагоприятным осложнениям относятся:
- Не поддающая терапии артериальная гипертензия с неумолимым нарушением работы сердца и сосудов;
- Стремительное нарастание почечной недостаточности, когда надо максимально быстро найти донора, чтобы спасти жизнь пациенту.
Частично сморщенная почка может длительное время выполнять свои функции без каких-либо опасных последствий, но — нельзя точно выявить, когда будет переход в терминальную стадию с плохим прогнозом для жизни.
Прогноз для выздоровления
Невозможно решить все проблемы при нефросклерозе. Сморщивание почечной паренхимы – это неизбежно печальный исход болезни, когда больному человеку придется постоянно делать гемодиализ для сохранения жизни. Даже при проведении трансплантации нет никаких гарантий выздоровления – не обязательно, что донорский орган приживется.
Источник: https://PochkiMed.ru/drugie-bolezni/smorshchennaya-pochka.html
«Шоковое легкое»
«Шоковое
легкое» или респираторный дистресс
синдром взрослых (РДСВ) начинает
развиваться в конце первых – начале
вторых суток после выведения больного
из шокового состояния. По статистике
РДСВ развивается у трети больных с
тяжелым сепсисом, при массивных травмах
трубчатых костей и т.д.
Для РДСВ характерно,
в первую очередь, поражение интерстиция
легких, обеднение его белками эластином
и фибронектином, накопление в нем воды
и белков плазмы за счет повышения
проницаемости мембран и наводнение
альвеол нейтрофилами. В норме в легких
здоровых людей нейтрофилов составляет
3-5%.
В то же время при РДСВ, число нейтрофилов
в легких может возрастать до 50% и более.
Нейтрофилы прилипают к эндотелию
капилляров. Они вырабатывают эластазу,
разрывающую базальную мембрану
аэро-гематического барьера и повреждают
эндотелиоциты с помощью активных
кислородных метаболитов
(супероксиданионрадикал, Н2О2
и др.).
От
мембраны начинают отслаиваться
пневмоциты, что включает «зеленый свет»
для заполнения альвеол жидкостью.
Вообще, при РДСВ
очень рано наступает нарушение
недыхательных функций легких, в частности,
— снижение продукции и активности
сурфактантов, а следовательно, — снижение
растяжимости легких, нарушение
реологических свойств бронхиального
секрета.
В легких нарушаются региональные
вентиляционно-перфузионные отношения,
увеличивается отношение функционального
мертвого пространства к дыхательному
объему, возрастает шунтирование крови,
наступает преждевременное экспираторное
закрытие дыхательных путей. Развивается
гипоксемия, энергетические затраты на
дыхание резко увеличивается.
Если
процесс не удается остановить, может
возникнуть некардиогенный альвеолярный
отек легких. Летальность зависит от
стадии болезни, в терминальной –
достигает 90-100%.
«Шоковая почка»
В
развитии «шоковой почки» условно
выделяют 2 стадии: стадию функциональных
расстройств (через несколько часов
после возникновения шоков) и стадию
истинной почечной недостаточности.
В
основе «шоковой почки» лежит спазм
сосудов и ишемия почечной ткани. Затем
развивается поражение юкстагломерулярного
аппарата, нарушается процесс образования
мочи, происходит выброс ренина,
усугубляющего спазм сосудов.
В результате
сужения проксимальной части метартериол,
которая в почке шире дистальной,
происходит снижение фильтрационного
градиента, что приводит к падению
скорости образования первичной мочи,
развитию олигурии.
В дальнейшем возникают
микротромбозы сосудов, в частности, — в
капиллярах клубочков, и могут развиться
очаговые некрозы эпителия почечных
канальцев с повреждением базальной
мембраны.
В результате происходит
нарушение «поворотно-множительного»
механизма петли Генле, что ведет к
задержке ионов натрия и увеличенному
выбросу ионов калия («трансминерализация»),
повышению осмотического давления
плазмы, протеинурии. Дальнейшее развитие
процесса приводит к анурии, азотемии,
гиперкалиемии. На вскрытии, у больных,
погибших от «шоковой почки», обнаруживается
выраженная дистрофия почек с бледностью
коркового слоя, дистрофией и некрозом
канальцев. Летальность при «шоковой
почке», если развилась истинная почечная
недостаточность, составляет 50-55%.
Источник: https://studfile.net/preview/2705477/page:8/
Шоковая почка: причины, симптомы, лечение
Шоковая почка — это одним из наиболее частых видов острой почечной недостаточности. Некробиотические изменения почек в 80% случаев являются причиной уремии (нарушения азотистого баланса организма). Изменения в почечной ткани развиваются в результате септических состояний, значительной кровопотери или тяжелых травм.
- Микроскопически определяется истончение коркового слоя почки и уменьшение количества крови в нем. В мозговом веществе происходит все наоборот – определяется полнокровие.
- Под микроскопом обнаруживаются дистрофические изменения эпителия канальцев, что приводит к нарушению всасывания микроэлементов из первичной мочи.
- Макроскопически почка имеет набухший вид, корковый слой серого цвета, на разрезе отмечается полнокровие в пирамидах мозгового слоя, почка несколько увеличена.
Микропрепарат (полнокровие юкстагломерулярной зоны и пирамидок мозгового вещества)
Шоковая почка — макропрепарат
Причины развития патологии
Возможные причины развития почечной недостаточности и шоковой почки:
- Оперативные вмешательства или травмы, сопровождающиеся септическим воспалительным процессом;
- Тяжелы травмы и длительное сдавливание;
- Обильные кровопотери и синдром диссеминированного внутрисосудистого свертывания;
- Выраженный эксикоз (состояние обезвоживания организма) при диарейном синдроме или многократной рвоте;
- Тяжелое шоковое состояние в результате термических ожогов, тепловых ударов;
- При переливании препаратов крови.
Все вышеперечисленные состояния в определенных условиях вызывают шоковую реакцию организма, при которой, в первую очередь, страдают легкие и почки.
Из-за резкого падения давления артериальной крови снижается перфузионное давление в клубочковом аппарате почек, что снижает скорость фильтрации крови. Уменьшается объем первичной и вторичной мочи.
Развивается олиго и анурия (редкое и полное отсутствие мочеотделения).
Морфологические изменения в тканях почек обусловлены перераспределением кровотока: кровь, минуя корковый слой, поступает сразу в систему юкстагломерулярного аппарата и пирамидок (мозговой слой почек). Данный фактор влияет на эпителий канальцев, вызывая некротические изменения в нем.
Клинические проявления
Первым симптомом заболевания чаще всего является постепенное уменьшение количества отделяемой мочи, объем суточного диуреза может снижаться до 500 мл. В этот период отмечаются такие признаки: слабость, чувство тошноты, рвота, головокружение, уремическая кома (бессознательное состояние).
Данные симптомы возникают в результате задержки продуктов азотистого обмена в организме. Из-за повышения уровня калия больные часто жалуются на ощущения ползания мурашек на ладонях и стопах (так называемые парестезии), периодические подергивания мышц, судорожный синдром. Отмечается слабость сухожильных рефлексов.
Довольно часто у больных развиваются отеки. Длительность стадии составляет около 7 – 10 дней.
После олигоанурической стадии постепенно восстанавливается функция образования и выведения мочи. Наступает стадия полиурии, объем мочи в сутки может составлять до 9 литров. При этом выделения слабо окрашены, низкой удельной плотности. Длится данный период около 14 дней.
Конечный этап – стадия выздоровления. Постепенно восстанавливается способность почек к концентрированию мочи, выведению азотистых продуктов обмена. Стадия может продолжаться до 6 месяцев и более.
Течение заболевания
Можно выделить четыре стадии развития шоковой почки:
- Начальная стадия или стадия первичных проявлений;
- Олигоанурическая стадия (уменьшение суточного диуреза);
- Полиурическая стадия (восстановление объема выделяемой суточной мочи);
- Стадия восстановления функции почек.
Исходы заболевания в большинстве случаев неблагоприятные, так как шоковая почка обуславливает возникновение множества осложнений со стороны других систем и органов . Наиболее распространенной причиной смерти при шоковой почке считается трепетание желудочков сердца. Активность сердечной мышцы увеличивается в результате повышения концентрации калия в крови.
Шоковая почка: патогенез
Механизм возникновения патологического синдрома довольно сложный. В целях описания шоковой почки следует отметить целый набор причин. Определяющее значение имеет ишемический фактор.
Серьезное угнетение работы сердечной мышцы ведет к снижению ударных объемов крови. Следствием становится упадок почечного кровотока.
Нарушение вызывает некачественную фильтрацию жидкостей, которые проходят через орган.
Нередко шоковая почка дает о себе знать на фоне спазма местных сосудов под действием изменений на нейрогормональном уровне. Подобная картина наблюдается, когда кровеносные протоки подвергаются воздействию чрезмерного количества серотонина и гистамина. Возникновение проблемы ведет к разрушению клеточных структур.
Среди главных неприятностей, вызывающих развитие синдрома шоковой почки, стоит отметить воздействие на местные ткани нефротоксинов. Скопление ядовитых веществ происходит ввиду недостаточно качественной работы органа.
Токсины, которые плохо выводятся из организма, разрушают полезные ферменты и повреждают клеточные мембраны. Итогом нередко становится некроз почечных структур. Отмечается закупорка канальцев органа.
Почки частично утрачивают способность к выведению мочи из организма.
Провоцирующие факторы
Повышать риск возникновения шоковой почки способны следующие факторы:
- тяжелые травматические воздействия;
- продолжительное сдавливание органа;
- инфекционные поражения тканей почек в результате допущения халатности со стороны врачей во время выполнения хирургического вмешательства;
- возникновение кровоизлияний в просвете органа на фоне механического повреждения местных тканей и плохой свертываемости крови;
- критическое обезвоживание организма;
- серьезные отравления ядовитыми веществами.
Под действием указанных факторов в тканях почек нередко происходят структурные изменения. Корковый слой органа начинает страдать от дефицита кислорода и питательных веществ в результате угнетения кровотока. Без должной терапии возникают некрозы и критические нарушения функций почек.
Характерная симптоматика
Первоочередным симптомом при развитии синдрома становится значительное снижение выделяемой из организма мочи. Суточный объем высвобождения отработанной жидкости снижается до показателя, близкого к 400 мл. В структуре мочи визуально наблюдается появление белковых элементов.
Больной начинает страдать от растущей слабости. Проявляется апатия, утрата аппетита, головокружение, сонливость. Из ротовой полости доносится выраженный аромат аммиака. Человека, подверженного развитию синдрома, беспокоит постоянная жажда. Периодические возникают приступы тошноты и позывы к рвоте.
Со временем отдельные участки тела подвергаются отечностям. Повышенная концентрация калия в крови по причине нарушения функций почек вызывает ощущение покалывания в конечностях. Периодически возникают судорожные явления. Ухудшаются сухожильные рефлексы. Концентрация токсинов в организме ведет к угнетению работы нервной системы, появлению галлюцинаций, бреда.
Неприятный запах мочи у мужчин
Шоковая почка: патологическая анатомия
Во время исследования органа под микроскопом выявляется дистрофия коркового слоя. Отмечается уменьшение количества крови в местных тканях. Микропрепарат шоковой почки в ходе рассмотрения мозгового вещества, наоборот, показывает полнокровие. Результаты исследования говорят об истончении эпителия канальцев органа.
Макропрепарат шоковой почки демонстрирует набухший вид органа. Корковый слой приобретает сероватый оттенок. В разрезе почки видно полнокровие, которое затрагивает пирамидальные области мозгового слоя.
Стадии синдрома
Шоковое состояние органа развивается в несколько стадий:
- Первичное поражение тканей почек длится несколько суток. На протяжении указанного времени больного донимает набор симптомов, характерных для почечной недостаточности.
- Стадия олигурии отмечается в течение полутора недель. За сутки из организма выводится всего лишь около 0,5 литра мочи. Имеют место признаки интоксикации. Общее самочувствие человека заметно ухудшается. В структуре крови во время анализа наблюдается повышение концентрации калия.
- Стадия полиурии протекает в течение 15-20 суток. Больной постепенно идет на поправку. Функции почек частично восстанавливаются. Суточный объем выделяемой мочи повышается до 1,5 литра. Отмечается временный переход синдрома в состояние ремиссии.
- Стадия восстановления – работа почек постепенно приходит в норму. Если применяется адекватное лечение, функции органа восстанавливаются в течение полугода.
Диагностика
В случае подозрений на развитие синдрома назначается ультразвуковое исследование паренхимы почек. Процедура позволяет определить размеры мозгового и коркового слоя органа, выявить его увеличение в объемах.
Больного направляют на сдачу анализа мочи. Диагносты исследуют образец телесной жидкости на предмет высокой концентрации эритроцитов и лейкоцитов, наличия в осадке мертвых клеток тканей почечного эпителия. Врачи регистрируют суточное выделение белка вместе с мочой.
Дополнительно выполняется биохимический анализ крови. Методика дает возможность выявить повышение концентрации в структуре образца калия, натрия, азотистых соединений.
Особенности лечения
Если в ходе диагностики обнаружены предпосылки к развитию шокового состояния органа, больному назначают внутривенные инъекции препарата «Мантинол». Использование неконцентрированного раствора обеспечивает улучшение кровотока в почечных тканях. Итогом терапии становится повышение клубочковой фильтрации мочи.
Лекарство обладает свойствами диуретиков. Другими словами, средство активизирует выведение из организма воды и солей. Выполнение терапии представленным способом становится эффективным на ранних этапах развития синдрома. Когда отмечается стадия олигурии, инъекции «Мантинола» не дают практически никакого результата.
Обязательным условием при лечении шоковой почки выступает госпитализация человека в реанимационное отделение медучреждения. В случае острой интоксикации скоплениями ядовитых веществ в тканях тела больному назначают прием антидотов.
Параллельно врачи проводят мероприятия, направленные на снятие артериальной гипотонии.
Работу сердечной мышцы, функции которой угнетаются по причине концентрации в составе крови калия, восстанавливают путем инъекций препаратов с содержанием кофеина и кордиамина.
Если шоковое состояние почек вызвано травмами, назначается переливание крови. Используются мощные обезболивающие медикаменты «Промедол», «Кетонал», «Фентанил». В ситуациях когда наблюдается критическая концентрация калия в крови, врачи вводят в вену раствор хлорида кальция.
Структурные изменения
Если термин «шоковая почка» прозвучал, значит, наблюдаются такие изменения в органе:
- корковый слой становится тоньше нормы;
- к нему поступает меньше крови;
- усиливается приток крови к мозговому веществу;
- в тканях почечных канальцев появляются изменения дистрофического характера.
Стенки клубочков теряют способность к фильтрации. Патология шоковой почки развивается на фоне сепсиса, травм, потери крови. Есть риск появления этих изменений при операциях, при длительном обезвоживании, в том числе на фоне рвоты, диареи, при тепловом ударе, в случае сильных ожогов и прочее.
Нарушение синтеза урины
Анурия, которая наблюдается при шоке почки, острой почечной недостаточности — это опасное состояние, нарушение механизма саморегуляции, огромная нагрузка. Будучи чрезмерной, она может привести к некрозу тканей внутреннего органа. Стресс, шок – именно это испытывает тело.
Без последствий это состояние мало для кого проходит, хотя, если провести аналогию с дикой природой, в которой у животных часто нет возможности пить воду, разграничивать территорию мочеиспусканием, может показаться, что нет в нём ничего страшного, в случае с человеком, всё по-другому.
На самом деле это не совсем так. Обезвоживание, остановка мочеобразования, связанная с недостаточным количеством поступающей в тело жидкости, может быть первопричиной потери стенками клубочков способности к фильтрации. В организме человека гомеостаз поддерживается также потоотделением. Эта физиологическая особенность должна быть учтена.
Сравнительный анализ без этого невозможен. Многие животные гибнут в период засухи, что мешает исследованиям учёных. Анурия, состояние шока почки на фоне острой почечной недостаточности, причины появления – малоизученная область.
Тем не менее существуют эффективные методы терапии, что позволяет решать возникающие проблемы, снижать показатели летального исхода, в ветеринарии в том числе.
Влияние на состояние организма
При нарушениях синтеза мочи в теле многое меняется. Прежде всего, состав крови. Питание каждой клетки становится другим. Прекращается вывод токсинов.
Стандартные химические реакции прерываются, становятся невозможными. Тело полностью меняется, остаётся на некоторое время без полезных веществ, нужных для жизни.
Головной мозг посылает сигналы, вырабатывает ферменты, направляет импульсы и может не получать ответа от тканей, органов.
От того, насколько быстро врачам удастся восстановить нормальную работу органа, вывести человека из состояния шоковой почки, многое зависит. Изменения могут быть обратимыми и не обратимыми, но помимо этого большой нагрузке подвержены другие органы.
Иногда развитие состояния шоковой почки приводит к летальному исходу. На фоне одного патологического процесса формируется другой. Часто это — трепетание желудочков сердца.
Повышение уровня калия в крови приводит к ухудшению работы этого органа, к смерти человека.
- http://odsis.ru/nefrologiya/zabolevaniya-nefrologiya/pochechnaya-nedostatochnost/shokovaya-pochka-mikropreparat-i-makropreparat-simptomy-diagnostika-lechenie/
- http://fb.ru/article/458105/shokovaya-pochka-opisanie-prichinyi-diagnostika-i-lechenie
- https://pochkam.ru/bolezni-pochek/shokovaya-pochka.html
Источник: https://yazdorov.win/pochki/shokovaya-pochka-prichiny-simptomy-lechenie.html