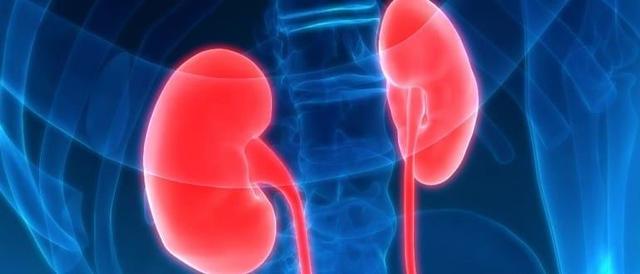
Почки являются своеобразной лабораторией человеческого организма. За сутки они перекачивают много крови, очищают ее от токсинов и других вредных продуктов жизнедеятельности.
Нарушения в работе данного органа часто ведет к развитию сложных, а порой и необратимых процессов, которые не только снижают качество жизни, но и могут становиться причиной смерти больного.
Клинические признаки заболеваний поражающих почки могут иметь выраженную или скрытую симптоматику, но при нарушении их функциональности больше чем 3 месяца, врач нефролог может поставить диагноз — «хроническая болезнь почек», которая может проявляться на фоне других вялотекущих патологий органов мочевыделительной системы.
В урологии хроническую болезнь почек часто называют хронической почечной недостаточностью, которая является тяжелым заболеванием, при котором отмечается нарушения работы практически всех органов и систем. Что такое ХБП, как развивается, каковы симптомы, виды болезни, как лечить и какой прогноз ожидает больного? Получить ответы на эти вопросы, можно ознакомившись с данной статьей.
Что такое ХБП?
Хроническая болезнь почек (ХБП) – патология, объединяющая в себе несколько состояний, при которых происходит повреждение или снижение функции скорости клубочковой фильтрации (СКФ) в почечных тканях.
В процессе развития данного заболевания происходит гибель или замещение соединительной тканью нефронов почек.
Такие патологические процессы ведут к необратимым нарушениям в работе почек, которые не в состоянии выполнять свои функции по очищению крови и удалению излишнего количества воды, всасыванию электролитов.
Хронические заболевания почек часто развиваются на фоне расстройства водного, электролитного, азотистого или кислотно-щелочного равновесия, которые протекают на протяжении нескольких месяцев.
Диагноз ХБП чаще всего ставится врачом после результатов дифференциальной диагностики, результаты которой позволяют определить основное заболевание, которое послужило причиной для развития патологий органов мочевыделительной системы.
В группе риска к развитию болезни находятся лица, в анамнезе которых присутствуют патологии сердечно-сосудистой системы, сахарный диабет, неврологические заболевания или болезни поджелудочной железы. Согласно статистике, данное заболевание диагностируется у 10% населения разной возрастной категории, включая детей.
При постановлении диагноза ХБП, важным считается показатель СКФ, который позволяет определить количество погибших нефронов.
Когда показатели меньше 60 мл в минуту, при этом присутствуют существенные нарушения со стороны работы мочевыделительной системы, можно говорить о гибели половины нефронов в почечных тканях, что уже считается достаточно серьезной патологией с необратимыми последствиями.
Причины
Хроническая почечная болезнь чаще всего развивается при наличии системных или нефрологических заболеваний, которые могут иметь вялотекущие симптомы или проявляются выраженной симптоматикой:
Помимо основных причин, спусковым механизмом для развития данного состояния могут выступать предрасполагающие факторы, среди которых курение, пожилой возраст, регулярные нервные перенапряжения, аутоиммунные нарушения. Хроническая болезнь почек у детей чаще всего проявляется в результате отягощенного семейного анамнеза, когда один из родителей страдает тяжелыми патологиями или в результате врожденных пороков.
Классификации и стадии болезни
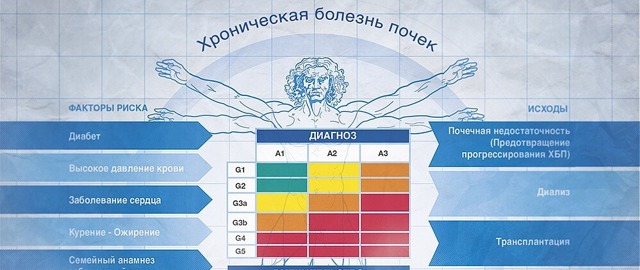
Современная классификация ХБП выделяет 5 стадий болезни, каждая из которых имеет свои особенности, виды по стадиям тяжести, показатели уровня скорости клубочковой фильтрации (СКФ). До недавнего времени стадии ХБП состояли только из показателей СКФ, но в настоящий момент при постановлении диагноза особое внимание уделяется и другим показателям.
Паранефрит: что это за патология?
Если рассматривать стадии по СКФ, их можно разделить на следующие показатели нормы и отклонения, но изначально нужно отметить, что у здорового человека нормой считается 80-120 мл мин.
Показатели фильтрации при различных стадиях:
- ХБП 1 стадия. Сопровождается слегка повышенным СКФ от нормы, в среднем 90 мл/мин.
- ХБП 2 стадия. Показатели снижены незначительно, около 80-60 мл/мин.
- 3-я стадия. СКФ при ХБП с3а умеренно снижены и составляют 60-30 мл/мин.
- 4-я стадия. Уровень СКФ составляет до 30-15 мл/мин.
- ХБП 5 стадия. Наиболее тяжелая – терминальная, при которой показатели СКФ меньше чем мл/мин.
Помимо показателей СКФ, классификация хронической болезни почек состоит из тех же стадий болезни, каждая из которых имеет характерную симптоматику.
1 стадия заболевания
Клубочковая скорость фильтрации немного повышена, но симптомы могут отсутствовать или проявляться незначительными недомоганиями.
На данном этапе может присутствовать тубулоинтерстициальный синдром, нарушения со стороны мочеиспускательной системы, нефрогенная гипертензией и другие незначительные симптомы.
При своевременном диагностировании, ее можно вылечить или держать под контролем, но если терапия будет отсутствовать, клиника будет более выраженная, а сама болезнь будет активно прогрессировать.
2 стадия ХБП
Клинические признаки 2 степени, более выраженные, чем в 1-й фазе болезни. Данным синдромом чаще всего страдают люди пожилого возраста. Сопровождается ХБП 2 стадии такими симптомами как:
- снижение дневного диуреза;
- повышенная жажда;
- хроническая слабость;
- бледность кожи;
- отеки верхних и нижних конечностей;
- нарушение сердечного ритма;
- повышение давления;
- изменение показателей мочи в анализе.
3 стадия ХБП
Компенсированная или ХБП 3 ст. сопровождается поражением слизистых оболочек и нарушениями со стороны других органов и систем.
Суточный диурез может достигать объема в 2,5л, появляются проблемы с работой сердечно – сосудистой системы, нарушается почечный кровоток, что может спровоцировать ацидоз или анемию при ХБП.
Помимо основных симптомов, клиника при ХБП 3 стадии, постоянно нарастает, у больного появляется:
- нарушение сердечного ритма;
- скачки АД;
- сухость во рту;
- бессонница;
- сухость во рту.
4 стадия
На данном этапе болезнь протекает тяжело, могут привести к смерти человека. У больного присутствуют все симптомы хронической почечной недостаточности, также присутствует азотемия, олигурия или анурия. При ХБП 4 стадии, в крови существенно увеличивается количество мочевины и креатинина, которые в норме должны выводиться вместе с мочой. Характерными симптомами на данном этапе выступают:
- повышенная слабость;
- тошнота;
- отсутствие аппетита;
- сухость во рту;
- снижение диуреза или полное его отсутствие;
- отеки тела;
- поражение сердечной мышцы;
- кожный зуд.
5 стадия
Последняя и самая тяжелая стадия болезни, при которой в крови больного накапливается большое количество продуктов белкового обмена и токсинов, что существенно влияет на работу всех органов и систем. ХБП 5 ст. еще называют – терминальной, характеризуется стойкими симптомами почечной и сердечно-сосудистой недостаточностью, нарушается работа бронхолегочной системы. Больной ощущает:
- постоянную усталость;
- тошнота, позывы к рвоте;
- полное отсутствие аппетита;
- снижение суточного диуреза;
- ярко выраженные отеки;
- сильный кожный зуд;
- аммиачный запах изо рта;
- судороги, вплоть до паралича;
- выраженная анемия;
- одышка;
- уремия.
На данном этапе присутствует большой риск развития внутренних кровотечений, больной требует постоянного контроля врача.
В независимости от стадий хронической болезни почек, лечение нужно начинать как можно раньше. Своевременное диагностирование основного заболевания, которое привело к нарушению функции почек, поможет в разы снизить риск осложнений, которые могут быть опасны для жизни.
Симптомы и лечение подковообразной почки
Осложнения
Если вовремя не лечить хроническое заболевание почек, последствия могут быть необратимыми и весьма плачевными. При постоянном нарушении работы органов страдает весь организм, поэтому осложнения могут иметь тяжелые и необратимые последствия.
- задержка жидкости в организме.
- анемия;
- патологии сердечно — сосудистой системы;
- поражение костной системы;
- тяжелая интоксикация организма;
- летальный исход.
Хроническое поражение почек, может объединять в себе целую группу заболеваний, поражающих органы мочевыделительной системы, поэтому прежде чем начать лечение, важно определить и устранить основной этиологический фактор.
В зависимости от того на каком этапе находиться хроническая болезнь почки, стадии могут провоцировать определенные нарушения со стороны работы внутренних органов, поэтому чем раньше будет диагностирована болезнь, тем больше шансов на успешное выздоровление.
Диагностика
Для того чтоб поставить правильный диагноз при нарушении работы почек, нужно пройти ряд лабораторных и инструментальных исследований, которые назначит врач нефролог или уролог после собранного анамнеза, изучения истории болезни пациента.
- Анализ мочи и крови.
- УЗИ почек и органов брюшной полости.
- КТ почек.
- Контрастная урография.
- Анализ на показатели СКФ (определение клиренса креатинина).
Результаты исследований помогут врачу составить полную картину болезни, поставить правильный диагноз, назначить соответствующее лечение.
При необходимости врач может назначить и другие методы исследования, среди которых использование формулы MDRD, позволяющая определить точную причину болезни, определить показатели ХБП при СКФ.
Правильная формулировка диагноза, первый шаг на пути к выздоровлению. Главное вовремя распознать болезнь и провести все необходимые меры по ее лечению.
Методы лечения
Лечение ХБП всегда состоит из комплекса лечебных мероприятий, позволяющих воздействовать на причину, симптоматику, снижение рисков осложнений. Терапия напрямую зависит от стадии болезни, причины, возраста больного и особенностей его организма.
Комплексное лечение может включать прием лекарственных препаратов, соблюдение диеты. Если болезнь диагностирована на последних стадиях, тогда больной нуждается в постоянном гемодиализе, который позволит очищать кровь от токсинов, продлевать жизнь больному.
Вылечить ХБП на поздних стадиях, сложно и практически невозможно, а единственным способом улучшить жизнь человеку, станет только трансплантация органа.
Консервативная терапия дает хорошие результаты только на начальных стадиях болезни. Больным назначают ряд лекарственных препаратов, диетическое питание, соблюдение режима труда и отдыха. При правильно подобранном лечении можно замедлить развитие болезни, улучшить работу почек и других органов и систем.
Медикаментозная терапия
Медикаментозная терапия позволит уменьшить симптомы уремии, снизить содержание в крови продуктов азотистого обмена, ускорить их выведение, а также ликвидировать первопричину. Терапия может включать прием следующих групп препаратов:
- Ингибиторы ангиотензинпревращающего фермента.
- Блокаторы рецепторов ангиотензина.
- Препараты витамина D.
- Статины.
- Анаболические стероиды.
Вторичный пиелонефрит: провоцирующие факторы и лечение
Помимо основных препаратов, врач назначает и другие лекарства, механизм действия которых будет направлен на устранение симптомов болезни. Выбор препарата, терапевтический курс, всегда должен оставаться за лечащим врачом.
Заместительная терапия
Если хроническая болезнь почек обрела 5-ю стадию, единственным способом лечения будет выступать заместительная терапия, которая состоит из очищения крови при помощи «искусственной почки».
- Гемодиализ.
- Перитонеальный диализ.
- Пересадка почки.
Операция по пересадке почки имеет высокие риски и большую стоимость, также часто усложняется поиском донора. Лица с запущенной ХБП иногда десятилетиями проходят гемодиализ, который выполняется один или несколько раз в неделю. Без проведения гемодиализа, человек умирает в течение нескольких месяцев или недель.
Питание при ХБП
Неотъемлемой частью лечения и профилактики, считается диета при хронической почечной недостаточности, которой нужно придерживаться на всех стадиях болезни.
Больным с нарушением работы почек назначают стол №7а, б, р, который включает ограничение белковой пищи. Пациентам рекомендуется переходить на растительный протеин, придерживаться вегетарианской диеты.
Диета состоит из ограничения следующих продуктов:
- творог;
- жирные сорта мяса;
- рыба;
- бобовые;
- любой алкоголь;
- сливочное масло.
Важно снизить употребление соли. Больному рекомендуется не больше чем треть чайной ложки в сутки. Категорически запрещается употреблять острые, жаренные, жирные блюда, а также крепкий кофе, алкоголь.
Употребляя запрещенные продукты, происходит существенная нагрузка на почки.
Больным рекомендуется делать «разгрузочные дни» или 2 раза в неделю соблюдать монодиету, которая будет состоять из употребления одного продукта в течение дня.
Когда больной находится на диализе, диета наоборот должна состоять из употребления белковой пищи. В сутки рекомендуется употреблять не менее 1 г белка на 1 кг массы тела, также следует включить в рацион аминокислоты. Энергетическая ценность продуктов питания должна составлять 30–35 ккал на 1 кг веса в сутки. Примерное меню назначит лечащий врач индивидуально для каждого пациента.
Хроническая болезнь почки, лечение всегда должно назначаться врачом. Таким образом, увеличатся шансы на успешный прогноз.
Прогноз
При правильном и своевременном лечении болезней почек, больной имеет все шансы на полное выздоровление, но когда ХБП обретает 4-ю или 5-ю стадию болезни, полного выздоровления можно добиться только при помощи трансплантации почки.
Профилактика
Для снижения риска развития ХПБ нужно своевременно и правильно лечить все сопутствующие заболевания мочевыделительной системы и внутренних органов. Снизить риск развития патологий поражающих почки помогут следующие меры профилактики:
- отказ от курения и алкоголя;
- правильное и здоровое питание;
- контроль над весом;
- правильное лечение всех сопутствующих заболеваний;
- отсутствие стрессов и нервных перенапряжений;
- регулярное повышение иммунитета.
Заболевания почек достаточно трудно поддаются лечению, но все же при своевременной диагностике и правильной терапии, снизить риск их осложнений намного проще. Важно понимать, что предупредить болезнь намного проще, чем ее лечить, поэтому при первых ее признаках, нужно не медлить с посещением врача и ни в коем случае не стоит заниматься самолечением.
Источник: https://TvoyaPochka.ru/bolezni/hbp
Хроническая болезнь почек: классификация по стадиям, лечение и прогноз
Хроническая болезнь почек (ХБП) – патология, объединяющая в себе несколько состояний, при которых происходит повреждение или снижение функции скорости клубочковой фильтрации (СКФ) в почечных тканях. В процессе развития данного заболевания происходит гибель или замещение соединительной тканью нефронов почек.
Хронические заболевания почек часто развиваются на фоне расстройства водного, электролитного, азотистого или кислотно-щелочного равновесия, которые протекают на протяжении нескольких месяцев.
Диагноз ХБП чаще всего ставится врачом после результатов дифференциальной диагностики, результаты которой позволяют определить основное заболевание, которое послужило причиной для развития патологий органов мочевыделительной системы.
В группе риска к развитию болезни находятся лица, в анамнезе которых присутствуют патологии сердечно-сосудистой системы, сахарный диабет, неврологические заболевания или болезни поджелудочной железы. Согласно статистике, данное заболевание диагностируется у 10% населения разной возрастной категории, включая детей.
При постановлении диагноза ХБП, важным считается показатель СКФ, который позволяет определить количество погибших нефронов.
Когда показатели меньше 60 мл в минуту, при этом присутствуют существенные нарушения со стороны работы мочевыделительной системы, можно говорить о гибели половины нефронов в почечных тканях, что уже считается достаточно серьезной патологией с необратимыми последствиями.
Лечение почечной недостаточности
После подтверждения диагноза больного переводят на стационарное лечение в нефрологическое или урологическое отделение. Врач назначает комплексную терапию, направленную на:
- подавление симптоматики;
- устранение причины болезни;
- нормализацию общего состояния;
- восстановление функциональности почек.
На начальных стадиях болезни достаточно корректировки питания и лекарственной терапии. Для предотвращения рецидивов показаны физиотерапевтические процедуры. При тяжелом течении, когда почка не справляется со своими задачами, назначают заместительную терапию (диализ).
На разных этапах заболевания допустимо использовать народные методы лечения, но только проконсультировавшись с врачом.
ПОДРОБНОСТИ: Внутренние органы человека — расположение справа и слева
Питание
При хронической болезни почек показана диета №7 по Певзнеруу, которая способствует очищению организма от шлаков и токсинов. Суточный рацион включает в себя:
- до 60 г белков;
- до 450 г углеводов;
- 100 г жиров;
- соль не более 2-3 г (при гемодиализе соль практически полностью исключают).
Объем потребляемой жидкости сокращается до 800-1000 мл. Общая энергетическая ценность питания составляет 2500-3000 килокалорий в сутки.
Из рациона полностью исключают:
- жареную, жирную, копченую пищу;
- консервы;
- алкоголь;
- крепкий чай и кофе;
- шоколад;
- бобовые;
- молочные продукты повышенной жирности.
1-2 раза в неделю рекомендованы разгрузочные дни на соках, овощах или фруктах.
Начальная стадия ХБП предполагает симптоматическую терапию: снижение давления, устранение отеков, нормализацию мочеиспускания. На 3-4 стадии добавляют диуретики для устранения одышки и отеков. При нарушении кислотно-щелочного баланса назначают препараты с гидрокарбонатом натрия.
Стандартная терапия хронической болезни почек включает:
- Сорбенты для вывода токсинов: Полисорб, Карболен, Полифепан.
- Препараты, усиливающие вывод солей натрия и других отходов азотистого обмена: Леспенефрил.
- Средства от гипертензии: Лазикс, Фуросемид (диуретики), Допегит, Каптоприл.
- Железосодержащие препараты от анемии: Ферроцерон, Ферлатум, Мальтофер.
- Для восстановления минерального обмена (нормального уровня кальция и фосфора): Остеохин, Кальций Д3.
- Для устранения инфекций чаще всего назначают антибиотики группы аминогликозидов: Гентамицин, Тобрамицин, Амикацин.
- Гормональные препараты. Назначают после трансплантации почки (Преднизолон, Метилпреднизолон).
На 5 стадии назначается гемодиализ — очищение крови через аппарат «искусственная почка».
Людям с пониженным давлением, нарушенной свертываемостью крови и детям показан перитонеальный диализ. В этом случае в качестве фильтра используется не искусственная мембрана (как при гемодиализе), а брюшина пациента. В брюшную полость вводят специальный раствор, в который постепенно выходят продукты распада.
Пересадка почки
На терминальной (последней) стадии ХБП есть единственная возможность избавиться от регулярных процедур гемодиализа — это трансплантация почки.
ПОДРОБНОСТИ: Вирус папилломы человека: эффективна ли вакцинация?Пересадка затрудняется поиском донорского органа, на это могут уйти долгие годы.
Чтобы операция прошла успешно и донорский орган прижился, проводится подготовительная программа: коррекция водно-электролитных нарушений, устранение источников инфекции, нормализация давления и сердечно-сосудистой деятельности.
Народные средства
Народную медицину допустимо использовать только после консультации врача.
Наиболее действенные средства:
- Гранатовый сок — для восстановления дефицита витаминов, укрепления иммунной системы и предотвращения инфекционных заболеваний.
- Настой кукурузных рыльцев (10 г измельченных рыльцев на литр кипятка). Содержит витамины К, В и аскорбиновую кислоту, обладает мочегонным эффектом.
- Чай из ягод шиповника для выведения излишков жидкости и устранения отеков. Столовую ложку измельченных ягод заливают 0,5 л кипятка и настаивают 2 часа.
Лечение ХБП всегда состоит из комплекса лечебных мероприятий, позволяющих воздействовать на причину, симптоматику, снижение рисков осложнений. Терапия напрямую зависит от стадии болезни, причины, возраста больного и особенностей его организма. Комплексное лечение может включать прием лекарственных препаратов, соблюдение диеты.
Если болезнь диагностирована на последних стадиях, тогда больной нуждается в постоянном гемодиализе, который позволит очищать кровь от токсинов, продлевать жизнь больному. Вылечить ХБП на поздних стадиях, сложно и практически невозможно, а единственным способом улучшить жизнь человеку, станет только трансплантация органа.
Консервативная терапия дает хорошие результаты только на начальных стадиях болезни. Больным назначают ряд лекарственных препаратов, диетическое питание, соблюдение режима труда и отдыха. При правильно подобранном лечении можно замедлить развитие болезни, улучшить работу почек и других органов и систем.
Осложнения
Если вовремя не лечить хроническое заболевание почек, последствия могут быть необратимыми и весьма плачевными. При постоянном нарушении работы органов страдает весь организм, поэтому осложнения могут иметь тяжелые и необратимые последствия.
- задержка жидкости в организме.
- анемия;
- патологии сердечно — сосудистой системы;
- поражение костной системы;
- тяжелая интоксикация организма;
- летальный исход.
Хроническое поражение почек, может объединять в себе целую группу заболеваний, поражающих органы мочевыделительной системы, поэтому прежде чем начать лечение, важно определить и устранить основной этиологический фактор.
В зависимости от того на каком этапе находиться хроническая болезнь почки, стадии могут провоцировать определенные нарушения со стороны работы внутренних органов, поэтому чем раньше будет диагностирована болезнь, тем больше шансов на успешное выздоровление.
Степени и стадии ХБП, когда поставлен диагноз: 1 2 3 4 5
Многие люди вообще не догадываются о том, что их почки больны, что у них хбп 1 2 или 3 4 и 5 степени или стадии. Хроническая болезнь почек неизвестна, так как меры профилактики и выявления ее в России просто не развиты.
В разных странах Мира в процессе так называемых скрининг-исследований десятков тысяч людей на предмет наличия хбп на основании показателей исследований мочи и функции почек было обнаружено, что примерно у каждого десятого обследуемого человека наблюдается то или иное поражение почек:
ПОДРОБНОСТИ: Стандарты оказания медицинской в урологии
По данным крупных популяционных регистров, распространённость хронической болезни почек или ХБП составляет действительно не менее 10%, достигая при всем при этом уже 20% и более у отдельных категорий лиц, среди которых пожилые люди, пациенты имеющие сахарный диабет 2 типа. Для сравнения: хроническая сердечная недостаточность встречается лишь у одного процента населения, бронхиальная астма у пяти процентов взрослого населения, сахарный диабет у семи или десяти процентов, а распространенная артериальная гипертензия у 20-25 процентов.
Источник: https://urologportal.ru/ginekologiya/khpn-1-khbp-3/
Хроническая болезнь почек: классификация и клинические рекомендации
До недавнего времени наши медики оперировали только понятием ХПН. Но с недавних пор стали использовать определение – хроническая болезнь почек.
В категорию этих болезней попадают различные почечные патологии, которые длятся на протяжении трёх месяцев и более и сопровождаются патоморфологическими или патологическими нарушениями в почечной деятельности.
Данный диагноз может быть поставлен только определённой категории населения – взрослым, беременным женщинам и подросткам после 16-летнего возраста. Детям такой диагноз не ставят.
Критерии недуга согласно международной классификации
В мировой практике данная классификация используется с 2002 г
В мировой практике данная классификация используется с 2002 г, а в нашей стране ХБП, так сокращённо называют хроническую болезнь почек, стала появляться в диагнозах пациентов с 2006 г. Согласно международной классификации этот недуг имеет чёткие критерии:
- Любые почечные болезни, которые продолжаются на протяжении трёх и более месяцев. При этом недуг должен проявляться функциональными и структурными нарушениями деятельности органа. Если СКФ не снижается, то присутствует одно из двух проявлений болезни:
- патоморфологические изменения;
- признаки почечных заболеваний – отклонения от нормы в анализах крови, мочи и других тестов.
- Наблюдается снижение скорости фильтрации почечных клубочков (СКФ). Данный диагноз ставится, если СКФ менее 60 мл в минуту на протяжении трёх и более месяцев, но симптомов повреждения почек при этом не наблюдается.
Иными словами, если в ходе медицинского обследования (лабораторные анализы мочи, крови, биопсия) обнаружены признаки почечной патологии, и если заболевание длится более 3-х месяцев, то ставится диагноз ХБП. Если же кроме снижения КФ менее 60 мл/мин на протяжении указанного срока больше нет никаких признаков заболевания, то диагноз ХЗП ставится автоматически.
Важно: исходя из вышесказанного, можно утверждать, что все хронические почечные недуги относятся к категории ХБП.
На первый взгляд кажется странным, что помимо ХПН, существует другой медицинский термин подобного состояния. Однако этот термин нужен потому, что у хронических заболеваний почек есть определённые стадии, именно поэтому при постановке диагноза важно указывать стадию ХБП.
По стадии ХБП можно определить прогноз – узнать объём повреждённой почечной ткани, временной срок, на протяжении которого орган может функционировать без использования аппарата искусственной почки.
Также это поможет выработать единый универсальный подход к лечению разных видов почечных недугов.
Классификация по СКФ
Хроническая болезнь почек подразделяется на несколько стадий по скорости фильтрации почечных клубочков
Хроническая болезнь почек подразделяется на несколько стадий по скорости фильтрации почечных клубочков. Выделяют 5 стадий, из которых первая и вторая встречаются чаще всего. Пятая стадия данного недуга – довольно редкое явление.
Хроническая болезнь почек – стадии по СКФ:
- Почечные недуги с повышенной или нормальной скоростью фильтрации. СКФ больше 90 мл в минуту. Частота заболевания – 3,3 %.
- Незначительное снижение СФ (60-89 мл в минуту). Встречается у 3 % населения.
- Умеренное снижение скорости фильтрации (30-59). Частота – 4,3 % населения.
- Выраженное снижение скорости фильтрации (15-29). Встречается у 0,2 % населения.
- Почечная недостаточность (СКФ ниже 15). Частота – 0,1 % населения.
Стоит знать: если просуммировать распространённость этого заболевания среди населения, то на долю всех стадий приходится 10,9 %. Именно такая часть людей страдает ХБП.
Отсюда можно сделать выводы, что каждый десятый житель нашей планеты имеет почечные заболевания. Причём многие из них даже не подозревают о наличии такой проблемы.
Часто диагноз ставится в запущенной стадии недуга, когда восстановить функции органа невозможно даже с использованием самых высокоэффективных терапевтических методик. Лечение назначается в зависимости от стадии ХБП.
При этом игнорировать лечение не стоит, поскольку недуг может привести к печальным последствиям.
Особенности лечения
Классификация болезней почек по стадиям придумана не случайно, знание стадии позволяет подобрать правильную тактику лечения
Классификация болезней почек по стадиям придумана не случайно. Знание стадии позволяет подобрать правильную тактику лечения. Так, клинические рекомендации при ХЗП зависят от стадии. С повышением развития недуга увеличивается вероятность смертельного исхода заболевания. Именно поэтому при лечении самой крайней формы развития используется почечно-заместительная терапия.
Лечение хронической болезни почек:
- 1 стадия – диагностика и снижение рисков хронического заболевания;
- 2 стадия – выявление и лечение других сопутствующих болезней, снижение скорости прогрессирования недуга, уменьшение риска ХБП;
- 3 стадия – оценка прогресса заболевания и лечение всевозможных осложнений;
- 4 стадия – проводится подготовка пациента к использованию аппарата искусственной почки;
- 5 стадия – в случае присутствия уремии проводится почечно-заместительная терапия (гемодиализ).
Помимо перечисленных этапов в классификации ХБП выделяют предшествующую стадию, которая проявляется в виде повышенного риска патологии почек.
На этом этапе болезнь проявляется только в виде повышенного риска различных почечных патологий, поэтому в качестве лечебных и профилактических мероприятий предусмотрено ранее диагностирование, уменьшение влияния или полное устранение опасных факторов повышенного риска патологий органа.
Причины заболеваний и факторы риска
К примеру, к факторам риска по развитию гипертонического нефроангиосклероза можно отнести повышенное АД
Чтобы предотвращать хронические заболевания почек и сохранять функции органа, необходимо кроме лечения недуга вовремя выявлять и устранять факторы риска. Если их даже не удастся полностью устранить, то контроль над ними позволит замедлить темпы прогрессирования заболеваний почек. Это позволит продлить функции органа на несколько лет, а то и десятилетий.
Внимание: факторами риска принято считать признаки или события, присутствие или изменение которых можно ассоциировать с увеличением риска развития и прогресса патологического процесса в почках.
К примеру, к факторам риска по развитию гипертонического нефроангиосклероза можно отнести повышенное АД.
Иными словами, фактором риска принято считать признак или состояние, которое неблагоприятно воздействует на течение и исход болезни.
Немодифицируемыми факторами риска принято называть те из них, на которые врач не может повлиять и изменить. К ним можно отнести: пол, возраст, расу, генетическую предрасположенность и олигонефронию.
Факторы, которые можно изменить и на которые можно повлиять, принято называть модифицируемыми. При этом один фактор риска может провоцировать риск возникновения сразу нескольких заболеваний. Например, повышенное АД может вызывать не только гипертонический нефроангиосклероз, на этом фоне также может развиваться хроническая почечная недостаточность.
Хронические почечные заболевания очень часто развиваются на фоне злоупотребления поваренной солью
Хронические почечные заболевания очень часто развиваются на фоне злоупотребления поваренной солью. Так, 92 % соли присутствует в уже готовом продукте, а около 8 % добавляют в ходе процесса приёма пищи.
Суточная норма соли составляет не более 3,5 г, что равно 1 г на каждый литр выпитой жидкости. Однако в наше время суточная норма соли повышена до 5-17 г. Это приводит к повышению АД.
В итоге почки неспособны справляться с выведением большого количества соли из организма, что приводит к задержке жидкости, отёкам, повышенному АД, мозговому инсульту и ХПН.
Важно: при ХБП необходимо ограничить приём поваренной соли до 2 г/сут. Это особенно полезно, если почечные болезни сопровождаются отёками и повышением АД.
Хроническая болезнь почек быстро прогрессирует у курильщиков. На этом фоне особенно быстро развиваются гломерулонефрит, диабетическая болезнь органа, нефросклероз. Именно поэтому при лечении хронических недугов почек очень важно полностью отказаться от курения.
Очень часто стресс, депрессия и другие проблемы социального характера повышают риск развития хронических патологий почек. Немалое значение здесь имеет и высокая стоимость лекарственных препаратов, которые используются для лечения этой категории почечных заболеваний. Особое внимание стоит уделить такому фактору риска, как повышенное АД.
Также к провоцирующим факторам можно отнести гиперурикемию, когда в моче наблюдается повышенная концентрация мочевой кислоты. Это вещество вырабатывается при употреблении мясной пищи.
Приём спиртных напитков оказывает воздействие на пуриновый обмен. Именно поэтому для снижения концентрации нефротоксичных веществ прибегают к диете с ограниченным употреблением мяса и алкоголя.
Кроме этого нужно ограничить количество бобовых.
Очень важно при ХБП поддерживать уровень холестерина в пределах нормы. Также к факторам риска можно отнести избыточный вес или, наоборот, его недостачу. Особенно важен этот показатель при ХПН на этапе подготовки пациента к гемодиализу. Всё дело в том, что в случае нехватки мышечной массы и общего веса повышается смертность больных, которые проходят диализ.
Подведём итоги и перечислим факторы риска, называемые модифицируемыми:
- протеинурия;
- дислипидемия;
- артериальная гипертензия;
- анемия;
- сахарный диабет;
- курение;
- злоупотребление солью;
- оксидантный стресс;
- факторы кровесвёртывания;
- гиперурикемия;
- уремические токсины;
- профессиональная нестабильность;
- нехватка физической активности;
- социальная дезадаптация.
Если своевременно проводить профилактику и лечение ХБП, то в большинстве случаев удаётся сохранить деятельность органа и продлить жизнь пациента.
Источник: https://LecheniePochki.ru/zabolevaniya/xronicheskaya-bolezn-pochek.html
Хроническая болезнь почек. Клинические рекомендации
- Альбуминурия;
- гематурия;
- гемодиализ;
- гемодиафильтрация;
- геморрагическая лихорадка с почечным синдромом;
- гломерулонефрит;
- диабетическая нефропатия;
- заместительная почечная терапия;
- кардиоренальный синдром;
- непрерывная почечная заместительная терапия;
- протеинурия;
- сердечная недостаточность;
- скорость клубочковой фильтрации;
- терминальная почечная недостаточность;
- хроническая болезнь почек;
- хроническая почечная недостаточность;
- хронический интерстициальный нефрит;
- хронический нефритический синдром;
- хронический нефритический синдром.
- АВ — атриовентрикулярная (блокада, проводимость)
- АД — артериальное давление
- АДГ — антидиуретический гормон
- АНЦА — антинейтрофильные цитоплазматические аутоантитела
- АТ II — ангиотензин II
- БКК — блокаторы кальциевых каналов
- БРА — блокаторы рецепторов ангиотензина II
- БЭН — белково-энергетическая недостаточность
- ГБМ — гломерулярная базальная мембрана
- ГД — гемодиализ
- ГДФ — гемодиафильтрация
- ГН — гломерулонефрит
- ГРС — гепаторенальный синдром
- ГУС — гемолитико-уремический синдром
- ДИ — доверительный интервал
- ЗПТ — заместительная почечная терапия
- иАПФ — ингибиторы ангиотензинпревращающего фермента
- ККОС — клубочково-канальцевая обратная связь
- КОС — кислотно-основное состояние
- КРС — кардиоренальный синдром
- КРС —кардиоренальный синдром
- КТ — компьютерная томография
- КФ — клубочковая фильтрация
- КФО — комплексное функциональное обследование почек
- ММ — молекулярная масса
- МО — мочевая обструкция
- МТ — масса тела
- ННА — ненаркотические анальгетики
- НПВП — нестероидные противовоспалительные препараты
- НПЗТ — непрерывная почечная заместительная терапия
- НС — нефротический синдром
- ОМ — объем мочи
- ОПН — острая почечная недостаточность
- ОПП — острое повреждение почек
- ОПСС — общее периферическое сосудистое сопротивление
- ОЦК — объем циркулирующей крови
- ОЦП — объем циркулирующей плазмы
- п/ж — подкожно-жировая (клетчатка)
- ПД — перитонеальный диализ
- ПОЛ — перекисное окисление липидов
- ПЦР — полимеразная цепная реакция
- РААС — ренин-ангиотензин-альдостероновая система
- РКИ — рандомизированное клиническое исследование
- РТ — рост
- СВ — сердечный выброс
- СД — сахарный диабет
- СН — сердечная недостаточность
- ХрТИНС — хронический тубулоинтерстициальный нефритический синдром
Термины и определения
Острое повреждение почек – патологическое состояние, характеризующееся быстрым развитием дисфункции почек в результате непосредственного острого воздействия ренальных и/или экстраренальных повреждающих факторов.
Скорость клубочковой фильтрации – это объем ультрафильтрата или первичной мочи, образующийся в почках за единицу времени. Величина СКФ определяется величиной почечного плазмотока, фильтрационного давления, фильтрационной поверхности и массы действующих нефронов. Используется, как интегральный показатель функционального состояния почек.
Хроническая болезнь почек – патологическое состояние, характеризующееся персистенцией признаков повреждения почек длительностью более 3-х месяцев подряд. в результате перманентного воздействия ренальных и/или экстраренальных повреждающих факторов.
1. Краткая информация
1.1 Определение
Хроническая болезнь почек – патологическое состояние, характеризующееся персистенцией признаков повреждения почек длительностью более 3-х месяцев подряд. в результате перманентного воздействия ренальных и/или экстраренальных повреждающих факторов.
1.2 Этиология и патогенез
ХБП является наднозологическим понятием, рассматривается в рамках синдрома и отражает прогрессирующий характер хронических заболеваний почек, в основе которого лежат механизмы формирования нефросклероза. К настоящему времени выделены основные факторы риска ХБП, которые принято делить на предрасполагающие, инициирующие и факторы прогрессирования (табл. 1) [1-2].
Таблица 1. Основные факторы риска ХБП (K/DOQI, 2002, 2006)
| Факторы | Примеры |
| Предрасполагающие | Пожилой возраст. |
| Семейный анамнез. | |
| Инициирующие | Сахарный диабет |
| Артериальная гипертензия | |
| Иммунные заболевания | |
| Системные инфекции | |
| Инфекции мочевыводящих путей | |
| Мочекаменная болезнь | |
| Обструкция нижних мочевыводящих путей | |
| Нефротоксичные лекарственные препараты | |
| Прогрессирования | Артериальная гипертензия |
| Гипергликемия | |
| Дислипилемия | |
| Курение | |
| Протеинурия |
Спектр заболеваний, приводящих к развитию ХБП весьма широк:
- Заболевания клубочков (хронический гломерулонефрит), канальцев и интерстиция (хронический тублоинтерстициальный нефрит, в том числе пиело-нефрит);
- Диффузные болезни соединительной ткани (системная красная волчанка, системная склеродермия, узелковый полиартериит, гранулематоз Вегенера, геморрагический васкулит);
- Болезни обмена веществ (сахарный диабет, амилоидоз, подагра, гипероксалурия);
- Врожденные заболевания почек (поликистоз, гипоплазия почек, синдром Фанкони);
- Первичные поражения сосудов: АГ, стеноз почечных артерий;
- Обструктивные нефропатии: мочекаменная болезнь, опухоли мочеполовой системы;
- Лекарственные поражения почек (ненаркотические анальгетики, нестероидные противовоспалительные и другие препараты);
- Токсические нефропатии (свинцовая, кадмиевая, кремниевая, алкогольная).
Существенное влияние на развитие и прогрессирование хронических заболеваний почек может оказать целый ряд факторов: лекарственные препараты, алкоголь и курение, состояние окружающей среды, климат, характер и традиции питания, генетические особенности популяции, инфекции и др. Многие факторы развития дисфункции почек одновременно являются и «традиционными» сердечно-сосудистыми факторами риска: артериальная гипертония, сахарный диабет, дислипидемия, ожирение, метаболический синдром, табакокурение.
С другой стороны, результаты многочисленных исследований указывают на то, что так называемые кардиоваскулярные риски (анемия, хроническое воспаление, оксидативный стресс, активация ренин-ангиотензин-альдостероновой системы, стресс, гиперурикемия, натрийуретические факторы и др.), ассоциируются и с прогрессирующей дисфункцией почек.
К немодифицируемым факторам риска развития ХБП относят:
- пожилой возраст;
- мужской пол;
- исходно низкое число нефронов;
- расовые и этнические особенности;
- наследственные факторы (в том числе семейный анамнез по ХБП).
К модифицируемым факторам риска развития ХБП относят:
- Сахарный диабет;
- Артериальную гипертензию;
- Анемию;
- Альбуминурию/протеинурию;
- Метаболический ацидоз;
- Гиперпаратиреоз;
- Высокобелковую диету;
- Повышенное потребление натрия с пищей;
- Сердечно-сосудистые заболевания;
- Аутоиммунные болезни;
- Хроническое воспаление/системные инфекции;
- Инфекции и конкременты мочевых путей;
- Обструкцию мочевых путей;
- Лекарственную токсичность;
- Дислипопротендемию;
- Табакокурение;
- Ожирение/метаболический синдром;
- Гипергомоцистеинемию.
1.3. Эпидемиология
Распространенность ХБП сопоставима с такими социально значимыми заболеваниями, как гипертоническая болезнь и сахарный диабет (СД), а также ожирение и метаболический синдром.
Признаки повреждения почек и/или снижение скорости клубочковой фильтрации (СКФ) выявляют, как минимум, у каждого десятого представителя общей популяции. При этом сопоставимые цифры были получены как в индустриальных странах с высоким уровнем жизни, так и в развивающихся странах со средним и низким доходом населения (табл.
2). Результаты проведенных эпидемиологических исследований в России показали, что проблема ХБП для нашей страны является не менее острой.
Таблица 2. Распространенность хронической болезни почек в мире по данным популяционных исследований.
| Страна | Исследование | Распространенность ХБП | |
| 1–5-я стадии, % | 3–5-я стадии, % | ||
| США | NHANES, 1999–2006 | 15 | 8,1 |
| Нидерланды | PREVEND, 2005 | 17,6 | — |
| Испания | EPIRCE, 2005 | 12,7 | — |
| Китай | Beijing study, 2008 | 14 | 6,5 |
| Япония | Imai и соавт., 2007 | — | 18,7 |
| Австралия | AusDiab, 2008 | 13,4 | 7,7 |
| Конго | Kinshasa study, 2009 | 12,4 | 8 |
Признаки ХБП отмечаются более чем у 1/3 больных с хронической сердечной недостаточностью; снижение функции почек наблюдается у 36% лиц в возрасте старше 60 лет, у лиц трудоспособного возраста; снижение функции отмечается в 16% случаев, а при наличии сердечно-сосудистых заболеваний его частота возрастает до 26% [3-6]. Эти данные заставляют пересмотреть традиционное представление об относительной редкости болезней почек среди населения и требуют коренной перестройки системы оказания помощи этой категории больных.
По данным официальной статистики, почечная смертность относительно низка.
Это связано с развитием методов заместительной терапии [диализ и трансплантация почки (ТП)], а также с тем, что непосредственной причиной гибели пациентов с нарушенной функцией почек (на додиализном и диализном этапах лечения) являются сердечно-сосудистые осложнения.
Поэтому в официальных отчетах случаи смерти больных с нарушенной функцией почек учитываются как обусловленные сердечно-сосудистыми причинами, а роль заболевания почек как основного фактора сердечно-сосудистого риска игнорируется.
Снижение функции почек, по современным представлениям, является самостоятельной и важной причиной ускоренного развития патологических изменений сердечно-сосудистой системы.
Это обусловлено рядом метаболических и гемодинамических нарушений, которые развиваются у больных со сниженной СКФ, когда возникают и выходят на первый план нетрадиционные, «почечные» факторы сердечно-сосудистого риска: альбуминурия (АУ)/протеинурия (ПУ), системное воспаление, оксидативный стресс, анемия, гипергомоцистеинемия и др.[7].
Оказание помощи пациентам с ХБП требует высоких материальных затрат [8-12]. В первую очередь это касается проведения ЗПТ — диализа и ТП, которая жизненно необходима пациентам с терминальной почечной недостаточностью, развивающейся в исходе нефропатий различной природы.
По ориентировочным оценкам, во всем мире на программы диализа в начале 2000-х гг. ежегодно выделялось 70–75 млрд долл. США [13]. В США расходная часть бюджета системы Medicare, на-правляемая на обеспечение ЗПТ, достигает 5%, тогда как доля этих па-циентов составляет всего 0,7% от общего числа больных, охваченных данной системой [14].
В России, по данным Регистра Российского диализного общества, в 2007 г. различные виды ЗПТ получали более 20 000 человек, ежегодный прирост числа этих больных в среднем составляет 10,5%. В нашей стране средний возраст больных, получающих ЗПТ, составляет 47 лет, т.е. в значительной мере страдает молодая, трудоспособная часть населения.
На сегодняшний день, несмотря на определенный прогресс в развитии ЗПТ в России в течение последних 10 лет, обеспеченность населения РФ этими видами лечения остается в 2,5–7 раз ниже, чем в странах Евросоюза, в 12 раз ниже, чем в США [15].
В то же время возможности нефропротективной терапии, которая позволяет затормозить прогрессирование ХБП и стабилизировать функцию почек, а затраты на которую в 100 раз ниже, чем на ЗПТ, используются неэффективно.
Таким образом, быстрый рост в популяции числа больных со сниженной функцией почек — не узкоспециальная, а общемедицинская междисциплинарная проблема, имеющая серьезные социально-экономические последствия [16-19].
Она требует, с одной стороны, перестройки и усиления нефрологической службы — не только за счет открытия новых диализных центров и развития трансплантологии, но укрепления ее структур, направленных на проведение этиотропного, патогенетического и нефропротективного лечения с целью предотвращения терминальной почечной недостаточности (ТПН). С другой стороны, необходима всемерная интеграция нефрологии и первичного звена здравоохранения, а также других специальностей с целью проведения широких профилактических мероприятий, ранней диагностики ХБП, обеспечения преемственности лечения и эффективного использования имеющихся ресурсов.
Концепция ХБП, обеспечивающая унификацию подходов как к профилактике, так и к диагностике и лечению нефропатий разной природы, создает предпосылки для решения этих важных задач здравоохранения.
1.4. Кодирование по МКБ 10
- Хроническая почечная недостаточность (N17):
- N18.0 – Терминальная стадия поражения почек;
- N18.8 – Другие проявления хронической почечной недостаточности;
N18.9 Хроническая почечная недостаточность неуточненная.
Уремическая невропатия+ (G63.8*)
Уремический перикардит+ (I32.8*)
1.5. Классификация
- Рекомендовано под ХБП понимать наличие любых маркеров, связанных с повреждением почек и персистирующих в течение более трех месяцев вне зависимости от нозологического диагноза.
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 1).
Источник: https://medi.ru/klinicheskie-rekomendatsii/khronicheskaya-bolezn-pochek_14013/

 Пересадка затрудняется поиском донорского органа, на это могут уйти долгие годы.
Пересадка затрудняется поиском донорского органа, на это могут уйти долгие годы.