30.10.2018
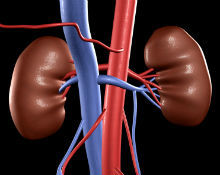
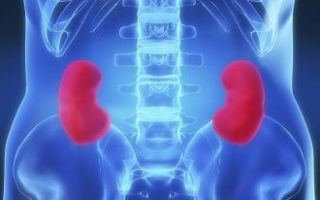
Что это такое — чашечно-лоханочная система? Это одна из главных составляющих человеческого организма. Она отвечает за регулировку накопления и выведения мочи.
В паренхиму чашечно-лоханочной системы (внутренняя часть почек) входит корковое и мозговое вещество. В одной почке находятся шесть — двенадцать малых чашечек. Они объединяются между собой в пары, образуя четыре больших чашечек. При открытии чашечки переходят в лоханки.
В том месте, где чашечки переходят в лоханки, присутствует анатомическая структура — шейка. Так как шейка узкая, то при развитии мочекаменной болезни, даже самый маленький камень может полностью перекрыть чашечку. Таким образом, начинается расширение или каликоэктазия чашечек.
Лоханка имеет вид воронкообразной полости, которая накапливает в себя мочу. Внутри лоханка имеет слизистую оболочку, которая не поддается агрессивному воздействию мочи. Под внутренней оболочкой находится гладкая мускулатура и выстилается несколькими слоями. Благодаря гладкой мускулатуре жидкость из почек попадает в мочеточник, путем волнообразных перистальтических движений.
Таким образом, можно сделать вывод, что чашечно-лоханочная система — единая коллекторная система в человеческом организме, которая постоянно работает.
Все части данной системы тесно взаимосвязаны между собой, и если хотя бы одно звено перестанет нормально функционировать, то в остальных звеньях произойдет сбой. В дальнейшем, это может закончиться серьезными почечными заболеваниями и патологиями мочевыделительной системы.
Заболевания чашечно-лоханочной системы почек
Любое почечное заболевание негативно сказывается на работе чашечно-лоханочной системы. Первым делом происходит изменение в размерах, то есть расширение чашечно-лоханочной системы.
Расширение члс (чашечно-лоханочной системы) диагностируется при мочекаменных заболевания. Расширение начинается из-за закупоривания шейки камнями.
Расширение шейки обеих почек происходит в результате:
- неправильного питания или нарушенного режима;
- недостаточного употребления жидкости;
- лишнего веса;
- различных системных патологий, приводящих к дисфункции обмена веществ;
- длительной терапии определенными лекарственными препаратами.
Когда камень выходит из чашечно-лоханочной системы, то мочеточник механически закупоривается. При этом накопление мочи происходит в нормальном режиме, а при нарушении оттока происходит увеличение (расширение) чашечек и лоханок. Такой процесс доставляет пациенту неприятный дискомфорт, который перерастает в острую боль. Врачи называют такое явление почечной коликой.
Нередки случаи, когда нарушенный отток урины из почек длиться на протяжении долгого времени.
Спровоцировано новообразованиями, которые сдавливают стенки мочеточника или образованием рубцов в просвете мочевыводящего канала. Таким образом начинается постепенное расширение чашечно-лоханочной системы.
К сожалению, в таких случаях, заболевание имеет бессимптомный характер и обнаружить его можно только при клиническом исследовании.
Расширение правой почки или левой почки могут сдавливать паренхиму. В таких случаях происходит нарушение кровообращения, которое со временем способствует омертвлению нефронов. Иногда заболевание заканчивается удалением одной из почек.
Нарушение работы чашечно-лоханочной системы может быть вызвано пиелонефритом. Данная патология начинается в результате воспалительных процессов. Возбудители инфекционного заболевания проникают в лоханки или чашечки через область наружных половых органов.
Реже, попадание бактерий возможно из очагов воспалительных процессов. Это происходит из-за нарушенного иммунитета. В таких случаях чашечно-лоханочная система расширяется из-за воспалительных экссудатов. Лечить патологический процесс можно с помощью антибактериальных лекарственных препаратов.
Существует такое понятие, как врожденный порок чашечно-лоханочной системы. Чаще, врачи диагностируют при рождении удвоение в области одной из почек.
Расширение чашечно-лоханочной системы
По другому такой патологический процесс называют дилатацией чашечно-лоханочной системы почек. В основном дилатация — приобретенная патология, но иногда может быть и врожденной.
Причиной врожденной патологии выступает стриктура. Стриктура — значительное сужение или полное перекрытие просвета мочеточника, которое происходит во время внутриутробного развития. Иногда мочеточник настолько сужается, что моча практически не может пройти через него.
Если чашечно-лоханочная система почек расширяется вследствие других заболеваний, то в конечном результате врачи диагностируют гидронефроз.
Одной из главных причин развития гидронефроза выступает нарушенный отток мочи на хроническом уровне. Это может привести к застою урины в почках. В таких случаях у мочи нет возможности полностью выйти за пределы почечных лоханок в мочевой пузырь. Это может происходить из-за:
- закупоривания камнями одного из звеньев чашечно-лоханочной системы;
- онкологического процесса;
- изменений в структуре тканей, в которых был длительный воспалительный процесс;
- травматического почечного повреждения.
Когда в человеческом организме нарушено нормальное движение урины, то ее частицы всегда остаются в почечных лоханках. Из-за этого повышается давление в чашечно-лоханочной системе.
Это происходит из-за того, что структура данной системы состоит из нескольких слоев мышц, которые могут растягиваться. Поэтому, происходит компенсация переполнения и повышения давления.
Если долго не лечить патологический процесс, то чашечка и лоханка не может вернуться к нормальному размеру. Первый этап патологии называется каликоэктазией.
Без своевременного лечения патологический процесс распространяется на почечные паренхимы и вызывает деформацию чашечно-лоханочной системы. При постоянном высоком давлении почечные стенки теряют свою плотность и становятся гораздо тоньше.
Это приводит к неправильному и недостаточному кровоснабжению. Гидронефроз запущенной формы приводит к полной дисфункции тканей почек. В результате чего, начинает развиваться почечная недостаточность.
Когда в организме человека начинается расширение чашечно-лоханочной системы, то у пациента наблюдается:
- болевой синдром ноющего характера в области поясницы и живота;
- кровяные выделения в урине;
- повышение артериального давления;
- отечность нижних конечностей и лица.
Чашечно-лоханочная система может расширяться в результате:
- аномального развития чашечек и лоханок;
- травмирование стенок и внутренней оболочки почек;
- мочекаменных патологий.
Новообразования в чашечно-лоханочной системе
В последние годы, все чаще патологии члс почек спровоцированы опухолевыми процессами. Как правило, такое явление диагностируется в правой почке. Когда происходит поражение железистого компонента эпителиального слоя лоханки, то появляются различного вида аденокарциномы. При стремительном развитии опухолевого процесса чашечно-лоханочная система резко деформируется и расширяется.
Появляется первая симптоматика в виде гематурии и болевого синдрома в области поясницы. Диагностикой и лечением данной проблемы занимается специалист нефролог, который должен внимательно изучить все проявляющиеся признаки. Серьезным сигналом выступают тошнота, рвотные рефлексы, потеря аппетита и общая слабость организма.
Легко диагностировать доброкачественную и злокачественную опухоль можно с помощью ультразвукового исследования и компьютерной томографии. Опытный специалист может определить наличие новообразования проведя простое объективное исследование. Если у уролога появились подозрения, то он может глубоко надавить на брюшную полость и нащупать новообразование большого размера.
Перед тем, как начать лечение необходимо точно определить размер аденокарциномы в области чашечно-лоханочной системы и насколько сильно она поразила остальную почечную структуру.
Лечение
Лечение расширения члс почек напрямую зависит от провоцирующих факторов. Если чашечно-лоханочная система расширилась из-за развития мочекаменных патологий или пиелонефрита, то можно остановиться на медикаментозной терапии.
Если ткани почек сильно повреждены в результате врожденных аномалий ,то лечение проводится только с целью устранить неприятную симптоматику. Если у пациента тяжелая ситуация, то лечение проводится гемодиализом или хирургической операцией.
Источник: https://wmedik.ru/zabolevaniya/urologiya/chashechno-loxanochnaya-sistema-rasshirena-chto-eto.html
Пороки мочевыводящих путей у детей
Главная > Детская клиника Рут Раппапорт > Пороки мочевыводящих путей
Мочевыводящие пути — это система внутренних органов, в функции которых входит формирование мочи, её накопление и выведение из организма. К ним относятся: две почки, лоханки, мочеточники, мочевой пузырь и уретра. Любые врождённые аномалии данных органов, называют пороками развития мочевыводящих путей.
Наиболее часто встречающиеся аномалии
Аномалии развития мочевыводящих путей диагностируются у 20-40% младенцев. Их можно разделить на две основные группы:
Структурные патологии
- Гипоплазия (уменьшение размеров) или полное отсутствие одной или обеих почек. В последнем случае новорожденный нежизнеспособен.
- Дистопия почек — аномальное расположение почек. Аномальное врождённое расположение почки следует отличать от нефроптоза — приобретённое опущение.
- Аномалии взаимоотношения почек. В зависимости от образовавшейся формы при сращении различают L-образную, S-образную, галетообразную и подковообразную почку. Наиболее часто развивается подковообразная почка.
- Удвоение или реже утроение почек, почечных лоханок или мочеточников.
- Гидронефротическая трансформация почки — расширение чашечно-лоханочной области из-за избытка накопления мочи. Гидронефроз может развиваться вследствие нарушения оттока мочи при обструкции мочеточнико-тазового сочленения или везикоуретеральном рефлюксе. А также при наличии дополнительной системы кровообращения в почке.
Функциональные аномалии
- Везикоуретеральный рефлюкс — патология, при которой в мочеточники из мочевого пузыря происходит обратный ток мочи вследствие недоразвития или полного отсутствия клапанного аппарата между мочевым пузырём и мочеточником или ненормальным расположением устья мочеточника.
- Истинный дивертикул мочевого пузыря — патология развития, приводящая к образованию мешковидного выпячивания пузыря и, как следствие, неполному его опорожнению от мочи.
Основные симптомы
Клиническая картина может варьировать от острой и яркой до вялотекущей и скрытой. При незначительных или односторонних патологиях у детей никаких симптомов нет, и аномалия становится случайной находкой при осмотре по каким-то другим причинам.
При серьёзных патологиях появляются признаки плохого оттока мочи и связанные с этим состояния. Могут быть какие-то из симптомов:
- Отёки разной степени
- Скудное порциональное мочеиспускания, в редких случаях отсутствие мочи
- Иногда может быть беспрерывное вытекание мочи
- Боли при мочеиспускании, проявляющиеся у детей плачем и криком
- Выход уретры в аномальном месте
- Сердечно-сосудистые проявления (гипертензия, тахикардия, изменение тонов сердца)
- Гастроинтестинальный синдром (рвота, снижение аппетита вплоть до анорексии, диспепсия)
- Общая интоксикация организма
- Присоединение вторичной инфекции
Аномалии развития почек у детей
Среди всех патологий мочевыводящих органов, аномалии развития почек у детей встречаются чаще всего. При этом могут быть изменения в количестве почек, размерах, положении, форме и их структуре, а также двухстороннее и одностороннее изменения.
Своевременная диагностика и раннее назначение лечения ряда патологий почек может предотвратить развитие серьёзных осложнений, а порой и смерти ребёнка.
В отделении детской нефрологии клиники Рамбам после врачебного осмотра и сбора анамнеза, могут быть назначены следующие исследования:
- УЗИ
- Компьютерная и/или магнитно-резонансная томография
- Внутривенная пиелограмма
- Радиоизотопное сканирование почек
- Все виды лабораторных исследований мочи и крови
При односторонней патологии, когда вторая почка компенсирует функции аномальной, и нет нарушения фильтрации и оттока мочи, основным видом лечения является наблюдение за ребёнком и предотвращение развития вторичных инфекций. При наличии серьёзных аномалий с нарушением функций, показано хирургическое лечение. В особо тяжёлых случаях необходима трансплантация почки. До операции пациента могут подключить к аппарату искусственной почки.
Аномалии мочеточников и мочевого пузыря
Практически все аномалии мочеточников у детей приводят к нарушению вывода из организма мочи и, как следствие, снижению функций почек вплоть до развития почечной недостаточности. Именно поэтому израильские специалисты предают особое значение ранней и максимально информативной диагностике.
В клинике Рамбам могут предложить пройти следующие исследования:
- УЗИ — позволяет определить структуру органов
- Радиоизотопное сканирование почек — даёт возможность определить функциональные возможности почек
- Внутривенная пиелограмма — используется в основном для обследования структуры почек. Позволяет определить фильтрующие возможности почек, что не показывает УЗИ
- Цистоуретрография— позволяет исследовать функциональные возможности уретры и мочевого пузыря, а главное определить наличие рефлюкса
- КТ и/или МТР позволяют более точно, чем УЗИ исследовать структуру мочевыводящих путей. КТ не требует седации ребёнка в отличие от МРТ, однако последнее намного более информативное и позволяет детально изучить кровеносную систему необходимого органа
- Лабораторные исследования крови и мочи. Грудничкам мочу берут катетером, чтобы получить чистую порцию исследуемого материала. Мочу на посев назначают при подозрении на наличие инфекции
Лечение
Как правило, лечение хирургическое, направленное на формирование аномального органа и восстановление его функций.
При раннем обнаружении патологии, в большинстве случаев в Израиле выполняют мини-инвазивные операции с использованием высокоточной новейшей аппаратуры, к которой относится хирургический робот «da Vinci», используемый в клиники Рамбам.
Делая всю операцию полностью роботизированной, он максимально повышает точность вмешательства, позволяя выполнять ранее недоступные манипуляции. На сегодня это лучшая в мире медицинская техника.
Источник: https://www.rambam-health.org.il/children-hospital-lechenie-anomalij-pochek-u-detej-v-izraile.aspx
Что такое ЧЛС почек
Чашечно-лоханочная система почки, или ЧЛС, – это функциональная единица органа, отвечающая за накопление и выведение мочи. Его паренхима состоит из коркового и мозгового вещества, т. е. внутренней части почки.
В ней и располагаются чашечки, делящиеся на 6–12 малых, которые сливаются между собой по 2–3 штуки и образуют большие чашечки (до 4 в каждой почке), открывающиеся в лоханки. В месте перехода имеется специальная анатомическая структура, называющаяся шейкой.
Это самая узкая часть, поэтому при мочекаменной болезни даже незначительный конкремент может закупорить чашечку и привести к ее расширению или каликоэктазии.
Лоханка – воронкообразная полость, в которой накапливается моча, образованная в почках. Изнутри она выстлана слизистой оболочкой, непроницаемой для мочи и ее агрессивного воздействия. Под слизистой располагается несколько слоев гладкой мускулатуры, за счет которой совершаются волнообразные перистальтические движения, способствующие продвижению жидкости дальше в мочеточники.
Получается, что ЧЛС – это единая коллекторная система, работающая бесперебойно, когда человек здоров. Если одно звено по каким-либо причинам перестает нормально функционировать, проблемы одновременно возникают и в другой части, что приводит к различным патологиям почек и всего мочевыделительного аппарата.
Патология чашечно-лоханочной системы
Как это происходит и в любом другом органе, все заболевания ЧЛС могут быть врожденными и приобретенными. Если речь идет о врожденных аномалиях, то обычно говорят о пороках лоханок и мочеточников, т. к. эти две анатомические структуры взаимосвязаны. Итак, к врожденной патологии относятся:
Сужение канала мочеточника
- гидронефроз, представляющий собой расширение чашечек и лоханок с атрофией паренхимы обеих почек. Обычно это вторичный порок, развившийся в связи со стриктурами (сужениями) мочеточника или уретры, реже его причиной является мегауретер и врожденный пузырно-мочеточниковый рефлюкс, когда моча забрасывается обратно;
- стриктуры (сужение и полное заращение), возникающие вследствие нарушения или отсутствия канализации растущего мочеточникового ростка во внутриутробном периоде развития. Процесс бывает одно- и двусторонним, сопровождается гидронефрозом. Мочеточник заканчивается слепо;
- удвоение ЧЛС, также возникающее в процессе внутриутробного развития и характеризующееся увеличенным числом лоханок, чашечек и мочеточников. Существует два варианта болезни, когда из каждой лоханки выходит отдельный мочеточник, и когда несколько мочеточников соединяются в один общий проток, впадающий в мочевой пузырь. Данный порок не влияет на здоровье человека, и можно прожить всю жизнь, даже не догадываться об аномалии.
Гидронефроз
Это заболевание считается самой распространенной патологией ЧЛС. Оно развивается в результате хронического нарушения оттока мочи, возникшего вследствие:
- закупорки камнем на уровне чашечки или лоханки;
- онкологического процесса в чашечно-лоханочной системе, когда рост опухоли мешает нормальному оттоку мочи либо вообще перекрывает отверстие мочеточника;
- различных структур, обычно развивающихся после затяжного запущенного воспалительного процесса;
- травмы почки.
Что же происходит в ЧЛС при нарушении оттока мочи? Сначала повышается давление в чашечках и лоханках. За счет гладкомышечного слоя эти структуры могут незначительно растягиваться, в первое время компенсируя переполнение жидкостью.
Но в дальнейшем постоянное перерастяжение приводит к расширению чашечек и дилатации лоханок.
Если на данном этапе начать соответствующее лечение, то такое состояние будет называться каликоэктазией и еще не приведет к развитию гидронефроза.
Если же патологический процесс пойдет дальше, то в него вовлечется и паренхима почки.
Канальца и клубочки из-за постоянного переполнения ЧЛС мочой подвергаются деформации и вскоре атрофируются, переставая выполнять свои функции. Ткань органа начинает как бы «усыхать» и уменьшаться.
Одновременно с атрофией продолжает нарастать дилатация чашечно-лоханочной системы, что приводит к полной деформации органа.
Наиболее характерными признаками данной патологии являются боль в пояснице различной интенсивности и гематурия. В начале болезни почечные колики могут быть единственным симптомом, беспокоящим больного. Как правило, они очень сильные и требуют медикаментозной анальгезии. Пациенты связывают их появление с мочекаменной болезнью и могут не догадываться о развитии гидронефроза обеих почек.
На более поздних этапах, когда расширение ЧЛС уже значительно, к боли присоединяется гематурия, возникающая из-за микротравм слизистой оболочки камнями или ее разрывов вследствие повышенного давления.
Из-за особенностей анатомического строения гидронефроз чаще развивается в правой почке, однако не исключено двустороннее поражение, которое затем приводит к хронической почечной недостаточности и инвалидности.
Гидронефроз выявляется на УЗИ, когда врач видит уменьшение мозгового слоя почки и сильную дилатацию чашечно-лоханочной системы. Лечить его необходимо только в стационаре, устраняя причину, вызвавшую нарушение оттока мочи.
Опухолевые процессы в ЧЛС
В последнее время опухоль также является частой патологией чашечно-лоханочной системы. Она возникает в основном в правой почке, однако такое разделение не существенно. Обычно встречаются различные аденокарциномы, когда поражается железистый компонент эпителия лоханки.
При быстром росте опухоли вся ЧЛС подвергается резкой деформации и расширению, поэтому характерными симптомами, как и при гидронефрозе, будут гематурия и боль в поясничной области.
Нефролога должны насторожить общие интоксикационные признаки (тошнота, рвота, слабость, снижение аппетита), а также резкое исхудание больного.
Рак лоханки также хорошо визуализируется при ультразвуковом исследовании и компьютерной томографии, но его можно обнаружить и при простом объективном исследовании. Уролог при подозрении на онкологический процесс проводит глубокую пальпацию брюшной полости, при которой может быть выявлено объемное образование в области почки или увеличение ее размеров.
Лечение аденокарциномы чашечно-лоханочной системы зависит от стадии заболевания и вовлечения в процесс остальных структур органа.
ЧЛС – важная составляющая почки, поэтому при появлении тупых болей или крови в моче следует сразу обратиться к специалисту.
Источник: https://upraznenia.ru/chto-takoe-chls-pochek.html
Электронный научный журнал Современные проблемы науки и образования ISSN 2070-7428 "Перечень" ВАК ИФ РИНЦ = 0,791
1
Аверьянова Н.И. 1
Долотказина Е.В. 1
Ширинкин А.В. 2
Балуева Л.Г. 2
1 ФГБОУ ВО «Пермский государственный медицинский университет им. академика Е.А. Вагнера Минздрава России»2 Государственное бюджетное учреждение Пермского края «Детская краевая больница им. Пичугина П.
И»
В работе приведены результаты анализа постнатального ультразвукового скрининга мочевой системы новорожденных детей. У 774 доношенных детей средний возраст которых составил 35±2,45 дней проанализированы размеры почек и чашечно-лоханочной системы.
Выполнен мониторинг распространённости врожденных пороков мочевой системы у детей по результатам постнатального УЗИ-скрининга, проведённого 4943 детям в 2011-2016 годах. Сделано заключение о нормальных размерах чашечно-лоханочной системы почек у детей первых месяцев жизни и распространённости врождённых пороков мочевой системы.
Согласно полученным результатам, размер почечных лоханок, начиная с 4,5 мм у доношенного ребёнка первых двух месяцев жизни, следует считать пиелоэктазией. Среди выявленных патологий мочевой системы преобладали односторонние пиелоэктазии, достоверно чаще слева. Только у 1,6% обследованных выявлена двусторонняя пиелоэктазия.
Грубые пороки развития (агенезия, аплазия, гипоплазия почки, гидронефроз и уретерогидронефроз, подковообразная почка, удвоение почки, дистопия левой почки) были выявлены у 1,05% детей.
ультразвуковое исследованиечашечно-лоханочная система
1. Адаменко О.Б.
Ультразвуковой мониторинг в пренатальной диагностике аномалий мочевой системы и определении тактики ведения детей / О.Б Адаменко, З.А. Халепа, Л.Ю. Котова // Педиатрия. – 2008. – Т. 87, № 3. – С. 13-17.
2. Никитина Н.А. Врождённые аномалии количества почек: частота, этиопатогенез, пренатальная диагностика, клиника, диагностика, лечение и профилактика / Н.А.
Никитина [и др.] // Здоровье ребёнка. – 2013. – № 7 (50). – С. 85-87.
3. Трефилов А.А. Результаты ультразвукового скрининга почек у детей в рамках национального проекта «здоровье» / А.А. Трефилов, И.Е. Иванова // Вестник чувашского университета. – 2010. – №3. – С. 162-165. 4. Минков И.П.
Опыт применения ультразвукового исследования для выявления пороков мочевой системы у детей при массовых обследованиях / И.П. Минков,
О.Ю. Малютенко, С.А. Крестина // Педиатрия. – 1991. – №5. – С. 84-88.
5. Tsuchiya M. Ultrasoundscreeningforrenalandurinarytractanomaliesinhealthyinfants / M. Tsuchiya, M. Hayshida, T. Yanagihara // Pediatricsinternational. – 2003.
– Vol. 45. – Р.617-623.
6. Иванова И.Е. Эколого-биохимические аспекты распространенности врожденных пороков развития почек у детей по данным массового ультразвукового скрининга / И.Е. Иванова, А.А. Трефилов, В.А. Родионов // Ульразвуковая и функциональная диагностики.
Сборник тезисов V съезда Российской ассоциации специалистов ультразвуковой диагностики в медицине. – М., 2007. – С. 25-31.
7. Шмид Г. Ультразвуковая диагностика. Практическое руководство / Г. Шмид. – М.: МЕДпресс-информ, 2014. – 548 с.
8. Адаменко О.Б. Пренатальная диагностика нарушений уродинамики / О.Б. Адаменко, К.К. Фёдоров, З.А. Халепа // Детская хирургия. – 2013. – № 13. – С. 11-15.
Актуальность проблемы врожденных аномалий и пороков развития мочевой системы (МС) сохраняется на протяжении многих лет в связи с их высокой распространённостью.
Пороки и аномалии развития мочевой системы могут формироваться в любой фазе развития при воздействии неблагоприятных факторов.
Чем раньше подействовал фактор, тем грубее порок: от двухсторонней агенезии почек, несовместимой с жизнью (если неблагоприятное воздействие произошло на 3–5 неделе) до медуллярной кистозной болезни и аномалий чашечно-лоханочной системы, формирующихся на последних неделях внутриутробного развития.
Пороки мочевой системы, формирующиеся в процессе эмбриогенеза, проявляются аномалиями расположения, взаимоотношения, формы, количества, аномалиями почечной паренхимы, чашечно-лоханочной системы и сосудов.
Аномалии расположения: торакальная, поясничная, подвздошная тазовая дистопия одной или обеих почек.
Аномалии взаимоотношения и формы (сращенные почки) симметричные (подковообразная и галетообразная почки) и асимметричные (S-, L- и I-образные почки) формы сращения. Форма подковы образуется при сращении почек нижними (90 %) или верхними (10 %) полюсами.
Аномалии количества в форме полного или неполного удвоения почек. Для полного удвоения характерно наличие двух собирательных систем. Мочеточники, отходящие от почечных лоханок удвоенной почки, впадают в мочевой пузырь раздельно или одним стволом.
Аномалии почечной паренхимы: агенезия, аплазия, гипоплазия и кистозные аномалии. Агенезия почки – результат отсутствия закладки органа в процессе эмбриогенеза. Аплазия – тяжелая степень недоразвития почечной паренхимы, нередко сочетающаяся с отсутствием мочеточника. Гипоплазия почки характеризуется уменьшением числа нефронов. Эти пороки могут быть двусторонними и односторонними.
Кистозные аномалии паренхимы: поликистозная болезнь, нередко сочетается с кистозными изменениями других органов: печени, селезенки, легких, поджелудочной железы. Кисты могут быть гломерулярными, тубулярными и экскреторными.
Аномалии чашечно-лоханочной системы: дисплазия, дистопия, дивертикулы чашечек, гидронефроз, пиелоэктазии, каликоэктазии, каликопиелоэктазии.
Аномалии почечных сосудов разделяют на аномалии артерий, вен и артериовенозные свищи.
Предупредить рождение детей с роковым прогнозом, снизить риск развития хронической патологии и инвалидизации в детской популяции возможно посредством пренатальной диагностики.
Доминирующее место среди всех методов пренатальной диагностики врожденных аномалий и пороков развития МС получило ультразвуковое исследование (УЗИ), как наиболее безопасный, неинвазивный и высокоинформативный метод, точность которого достигает 70–88 % [1].
Введение скринингового ультразвукового обследования беременных способствовало уменьшению рождаемости детей с тяжёлыми пороками, в том числе мочевой системы, однако распространённость малых пороков и аномалий развития МС в настоящее время не имеет выраженной тенденции к снижению, при этом сами они, зачастую не имея клинических проявлений, являются предрасполагающим фактором для развития тех или иных заболеваний, прежде всего инфекций мочевой системы [2,3].
Помимо ультразвукового обследования беременных, с 2007 года в России стало обязательным проведение скринингового постнатального ультразвукового исследования органов брюшной полости и почек новорожденных детей согласно Приказу Минздравсоцразвития РФ №307 от 28.04.2007 «О стандарте наблюдения за детьми первого года жизни», что способствовало раннему выявлению аномалий и пороков развития органов пищеварительной и мочевой систем, не выявленных на этапе пренатальной диагностики [4].
По данным исследования И.П. Минкова с соавт. (1991 г.), анализ данных эхографии почек у 10396 детей выявил грубые врождённые пороки (гидронефроз, удвоение почек, дистопии, поликистоз, аплазии и др.) у 197 (1,89 %) детей.
M. Tsuchiya с соавт. (2001 г.) проанализировали результаты эхографии 5700 детей в возрасте 1 месяца и выявили аномалии почек и мочевыводящего тракта у 3,47 % обследованных детей [5].
В период с 2001 по 2004 год в Чувашии был проведен массовый ультразвуковой скрининг почек у детей 0–18 лет, который выявил врожденные пороки развития у 57,7 ‰, и малые аномалии развития у 14,6 % обследованных [4, 6].
Помимо ранней диагностики врождённых пороков развития актуальной проблемой детской нефрологии является отсутствие единого подхода к оценке результатов постнатального УЗИ скрининга почек ребёнка в отношении размеров чашечно-лоханочной системы. Так, по данным Г. Шмид. (2014 г.), пиелоэктазиями следует считать передне-задний размер лоханки более 5 мм [7], при этом существует и такое мнение, что диагноз ПЭ следует ставить при размерах лоханок, начиная только с 7 мм [8].
Анализ результатов ультразвукового скрининга актуален для неонатологов, нефрологов, урологов, он необходим как для знания характера и структуры врожденных аномалий развития почек, так и для проведения своевременного лечения детей с целью предупреждения осложнений.
Цель исследования. В условиях отделения ультразвуковой диагностики по результатам постнатального ультразвукового скрининга проведён анализ размеров чашечно-лоханочной системы у новорожденных доношенных детей и проанализирована частота и характер врожденной патологии почек.
Материалы и методы исследования. Исследование проведено на базе кабинета ультразвуковой диагностики детской клинической больницы им. П.И. Пичугина города Перми. Дети обследовались на аппарате «Sonoscape 8000Pro».
С целью оценки размеров чашечно-лоханочной системы изучено 787 протоколов ультразвукового исследования мочевой системы детей в возрасте от 28 до 60 дней (средний возраст 35±2,45 дней), 13 детей из этого количества были недоношенными и не включены в исследование.
Вторым этапом работы был анализ частоты выявления и характера врожденных пороков мочевой системы у 4943 детей по результатам постнатального УЗ-скрининга, проведённого в 2011–2016 гг.
Результаты исследования и их обсуждение. Анализ результатов ультразвукового исследования линейных размеров почек показал, что длина правой почки достаточно стабильна, составляет 46,0±2,55 мм.
Длина левой почки более вариабельна и колеблется от 44 мм до 50 мм, преобладающей является длина 45–47 мм (46,5±3,15 мм), р>0,05. Ширина почек практически одинакова, у 95,5 % детей она составляет 23 мм.
Средняя ширина правой почки составила 22,9±0,49 мм, ширины левой почки – 22,9 ±0,95 мм (р>0,05).
Размеры лоханок почек находились в пределах от 2 мм до 9 мм. Лоханка правой почки у 85 % детей была 2 мм, у 10,4 % – 3 мм. Лоханка левой почки имела размер 2 мм у 32,8 % детей, 3 мм – у 56,5 % детей, т.е. преобладающим размером лоханки правой почки является 2 мм, а левой – 3 мм. В целом, размер правой лоханки 2–3 мм имеют 95,4 % детей, а левой – 89,3 % (р
Источник: https://science-education.ru/ru/article/view?id=27306
Чашечно лоханочная система деформирована
Оставьте комментарий 12,227
За регулярное накопление, хранение и своевременное выведение мочи из организма отвечает отдельная система. Часто ее обозначают аббревиатурой — ЧЛС почек. Такое сокращение можно встретить в заключении УЗИ, в инструкции к почечным препаратам, в назначениях врача. Расшифровывается она как чашечно-лоханочная система. Сбалансированность структуры важна для правильной работы почек.
Строение и функции
Почечная ткань, паренхима, находится в фиброзной капсуле, окруженной жировым слоем. В ткани фильтруется кровь и образуется моча. Через систему канальцев и пирамид она поступает непосредственно в ЧЛС. С пирамидами соединяются до 12-ти маленьких чашечек. Сливаясь, они образуют до 3—4-х чаш. Через узкую шейку жидкость попадает в лоханку.
Ее полость выстлана слизистой оболочкой, что защищает организм от воздействия токсинов и вредных компонентов, находящихся в моче. По форме лоханка похожа на воронку. Она накапливает жидкость, и при помощи оболочки из гладкой мускулатуры продвигает к мочеточникам.
Закупорка тонкой шейки или прохода к мочеточнику, например, при мочекаменной болезни, вызывает расширение чашечек и нарушает выход жидкости.
На функцию и состояние ЧЛС в значительной степени влияет здоровье почек и мочеполовой системы.
В свою очередь, болезни ЧЛС негативно отражаются на других органах и могут быть опасны, из-за чего не стоит игнорировать болевые ощущения и функциональные изменения.
Своевременная диагностика способствует выявлению и благополучному лечению серьезных заболеваний. Рассмотрим наиболее частые заболевания и нарушения функции ЧЛС.
Патологические состояния
Воспалительные процессы
Воспаление почек, пиелонефрит, протекает в системе чашечек и лоханок, и влияет на работу всего органа. Причиной чаще служит восходящая инфекция, попадающая из мочеполовых путей. Реже бактерии попадают через кровь из других воспаленных очагов. Течение пиелонефрита может быть острым и хроническим. Обе эти формы опасны.
Острое течение характеризуется стремительным развитием серозно-гнойного воспаления, сильной интоксикацией всего организма. Среди основных симптомов:
- сильное повышение температуры;
- резкая боль в области поясницы;
- вздутие живота;
- тошнота и сухость во рту;
- слабость.
Появление на фоне этих признаков тахикардии, резкое снижение давления, потеря сознания требует экстренного вмешательства. Через почку проходит около 25% крови и попадание бактерий из воспаленного органа в кровь может привести к генерализации процесса в организме. При отсутствии надлежащего лечения заболевание грозит летальным исходом, или тяжелыми последствиями для всего организма.
Хронический пиелонефрит протекает вяло, без проявления специфических симптомов. Фазы обострения сменяются длительными периодами ремиссии.
Могут наблюдаться слабые проявления симптомов, таких как небольшое повышение температуры, сухость во рту, учащенное мочеиспускание, дискомфорт или тупая боль в пояснице. Каждое обострение сопровождается образованием рубца.
Со временем рубцовая ткань полностью замещает весь орган, что приводит к потере его функциональности. Кроме этого, повышается риск развития почечной недостаточности.
Деформация чашечно-лоханочной системы почки
Возникает при длительном воспалительном процессе — пиелонефрите. Отсутствие лечения приводит к гибели паренхимы, ретракции почечных сосочков, сплющиванию и стриктурам почечных канальцев.
В результате чашечная система деформирована, а в тканях развиваются склеротические процессы.
Нарушение более характерно для взрослых, чем для детей, и в любом возрасте требует обстоятельного исследования почек и грамотного лечения.
Гидронефроз
Бывает врожденный и приобретенный. Наиболее распространен односторонний, и лишь до 9% случаев — двусторонний. Причины разнообразны и условно делятся на 2 группы:
- нарушения в работе клапанов мочевого пузыря и обратный ток мочи;
- нарушение вывода мочи из-за препятствий или обструкций.
При хроническом гидронефрозе наблюдаются невыраженные общие симптомы, такие как быстрая утомляемость, дискомфорт в пояснице, или периодические боли после нагрузок, артериальная гипертензия, гематурия. Это осложняет своевременную диагностику и может привести к необратимым нарушениям тканей почки. При остром гидронефрозе наблюдаются ярко выраженные симптомы:
- приступы острой боли в пояснице, отдающие в область промежности и бедра;
- учащение и болезненность мочеиспускания;
- примесь крови в моче;
- тошнота;
- рвота.
Игнорирование признаков хронического гидронефроза и промедление в лечении острой формы могут привести к осложнениям или полной потере органа.
Осложнения могут привести к летальному исходу, например, при развитии почечной недостаточности или в результате разрыва гидронефротического мешка. При наличии инфекции может развиться сепсис.
Для благоприятного исхода необходимо своевременное лечение, направленное на устранение причин нарушений.
Удвоение ЧЛС
Это нарушение чаще наблюдается у женщин после родов, новорожденных детей и дошкольников. Опасность патологии кроется в отсутствии симптомов. Она не нарушает функции системы напрямую, но может стать причиной мочекаменной болезни, пиелонифрита, гидронефроза.
При полном удвоении почка разделяется на дольки, в каждой из которых имеется своя артерия, лоханка, мочеточник с устьем.
Устье впадает в мочевой пузырь или второй мочеточник, но встречается и эктопия, когда устье впадает в другой орган мочеполовой системы или кишечник.
При неполном удвоении наблюдается одна сильно увеличенная чашечно-лоханочная система. Ее расширение приводит к сдавливанию паренхимы, нарушается кровообращение и возникают болезненные процессы. Для лечения применяют хирургические методы, направленные на устранение причины, но в некоторых случаях может потребоваться удаление части почки или всего органа.
Новообразования
Опухоли ЧЛС составляют до 7% рака почек, пик заболевания наблюдается в возрастной группе 60—70-ти лет и крайне редко встречается у детей. Основными причинами новообразований считаются:
- эндемическая балканская нефропатия;
- длительный прием препаратов, содержащих фенацетин;
- воздействие анилиновых красителей, выхлопных газов;
- систематический контакт с нефтепродуктами, растворителями, бета-нафтиламином;
- хронические воспаления мочевыводящих органов.
Источник: https://successmed.ru/raznoe/chashechno-lohanochnaya-sistema-deformirovana.html
Чашечно лоханочная система деформирована
Те, кто хоть раз делал УЗИ, могли обратить внимание на строчку в заключении врача: параметры ЧЛС. Чашечно-лоханочная система является функциональной частью почки. У данной системы сложное строение и в здоровом состоянии она работает беспрестанно. Но проблемы с чашечно-лоханочной системой почек могут привести к серьезным заболеваниям.
Строение ЧЛС почек
Ткани, из которых состоит ЧЛС, представляют собой корковый слой и мозговое вещество. А структура ЧЛС состоит из чашечки и лоханки, которые соединены специальной довольно узкой шейкой.
В каждой из двух почек присутствует по 6-12 маленьких чаш, которые соединяются по 2-3 и сливаются в чашечки побольше. В итоге получается 4 больших чашки, которые открываются в лоханке, представляющей собой воронкообразную полость.
Внутренняя часть лоханки состоит из ткани, которая имеет способность противостоять губительному воздействию мочи. А перистальтику и выход мочи обеспечивают ткани гладкой мышцы, расположенные под слизистой. Таким образом жидкость в лоханке не скапливается и проходит дальше в мочеточник.
Весь путь мочевой жидкости
Мочевая жидкость образовывается в почечных клубочках после фильтрации кровяной плазмы. Оттуда моча попадает в структуру канальцев, которые приводят ее в пирамиды. Далее она поступает сначала в чашечки, а затем и в лоханки чашечно-лоханочной системы.
Функции, которые выполняет ЧЛС
В организме человека почки выполняют целый ряд очень важных функций, к которым относится и выделительная функция. И именно в чашечно-лоханочной системе мочевая жидкость сначала накапливается, а затем и выводится. Наличие патологий ЧЛС приводят к нарушению работы не только почек, но и всего организма в целом.
Нормальные размеры ЧЛС у взрослых
Размер чашечно-лоханочной системы почки у взрослого человека не должен превышать 10 мм. Эта норма одинакова как для мужчин, так и для женщин.
Но стоит отметить, что эти параметры могут быть другими в период беременности женщины. Чашечно-лоханочная система в первый триместр беременности может достигать 18 мм, а к концу беременности – 27 мм.
Но иногда увеличение ЧЛС говорит о развитии патологий.
Чашечно-лоханочная система норма у детей
Логично, что у детей лоханочки имеют меньший размер. У полностью здорового ребенка размер ЧЛС составляет 4-5 мм, в редких случаях – до 8 мм, у новорожденных младенцев – в пределах 7-10 мм.
Проследить за развитием мочевыводящей структуры возможно уже на 17 неделе срока. Так, в пределах 17-32 недели беременности размеры лоханок должны составлять около 4 мм, а на 33-38 неделях – 7 мм.
Факторы, влияющие на размер ЧЛС
Размер лоханок не всегда увеличивается из-за патологий. Но все-таки стоит держать под контролем состояние будущей мамы и регулярно проходить диагностику. Но также на размер ЧЛС способны влиять следующие факторы:
- Новообразование в мочевыводящей системе.
- Образование почечных камней.
- Патологии в строение. Например, различные перегибы и перекручивания.
Возможные патологические процессы
Любой воспалительный процесс способен привести к проблемам в выведении мочи и к различным серьезным заболеваниям. Но также данные болезни могут быть врожденными:
- Расширение чашечно-лоханочной системы почек.
- Удвоение ЧЛС.
- Уплотнение чашечно-лоханочной системы.
Удвоение системы почек
Другое название данной патологии – неполное удвоение почки. Этот недуг не считается заболеванием, так как в большем количестве случаев у человека нет никаких жалоб, и очень часто он даже не знает о своей патологии. Хотя при наличии данной аномалии почка становится более беззащитной перед воспалительными процессами.
Удвоение почки может начаться еще в процессе внутриутробного формирования ребенка. Может удвоиться и только одна из систем, и число чашечек, и почечных лоханок, и мочеточников. Может быть такое, что дополнительная лоханка имеет не один мочеточник, которые в дальнейшем сливаются воедино и образуют единый канал, впадающий в мочевой пузырь.
Проблемы начинаются тогда, когда происходит застой жидкости, то есть моча не полностью выходит из лоханок. Это в скором времени может привести к появлению болезней. Но также застой жидкости создает хорошие условия для жизни и размножения различных микроорганизмов, что увеличивает возможность начала воспалительного процесса.
Данную аномалию можно распознать по следующим признакам:
- Боли в области почек.
- Отеки.
- Затруднения в мочеиспускании.
- Скачки давление.
- Слабость.
Лечения для такой аномалии нет, но при начале образования воспаления врач назначает соответствующую терапию и препараты.
Чашечно –лоханочная система расширена – что это?
Расширенная ЧЛС может быть как врожденной аномалией, так и приобретенной вследствие определенных причин. К частым причинам относятся стриктуры, что характеризуется сужением или значительным заращением мочеточника, которые происходят во время беременности. Вследствие этого моча с трудом проходит по мочеточнику или же он вообще заканчивается слепо.
В случае если расширенная чашечно-лоханочная система образовалась вследствие других патологий, то с большей вероятностью врач поставит диагноз гидронефроз.
Уплотненная ЧЛС
Уплотнение чашечно-лоханочной системы происходит вследствие различных воспалительных процессов. Одним из самых частых таких процессов является пиелонефрит. В этом случае чашечно-лоханочная система уплотнена из-за постоянного процесса повреждения тканей и изменения строения ЧЛС, что приводит к появлению многочисленных симптомов и неблагоприятных последствий.
Выделяют три этапа изменения в строении ЧЛС при воспалительном процессе:
- Альтерация. Этот этап начинается, когда микроорганизмы попадают в организм, который не может им противостоять, то есть когда начинает гибнуть эпителий вследствие появления на нем различных дефектов.
- Экссудация. На этой стадии лейкоциты и иммунокомплексы начинают двигаться в область поражения, которая пытается бороться с неблагоприятным воздействием микроорганизмов. Из-за этого процесса приток крови к воспаленной зоне увеличивается, а стенки ЧЛС отекают.
- Пролиферация. На данном этапе стенки ЧЛС еще больше уплотняются из-за того, что эпителиальная ткань начинает ускоренное деление и еще больше разрастается, разделяя пораженную зону и здоровую.
Причиной пиелонефрита является попадание в организм патогенных бактерий. Ослабленный иммунитет, переохлаждение и гиповитаминоз также может послужить развитию заболевания. Симптомами острого пиелонефрита являются ярко выраженная боль, повышенная температура, слабость. Но в случае хронической болезни признаки более стерты.
Гидронефроз
Причиной данного заболевания является нарушения в выведении мочи и застой жидкости в почках. К препятствиям на пути жидкости относятся:
- Почечный камень.
- Онкологическое новообразование.
- Изменение структуры тканей из-за воспаления.
- Механическая травма почечной системы.
Из-за застоя мочи в лоханках давление в ЧЛС увеличивается. Но в первое время повышенное давление компенсируется тем, что почки состоят из нескольких мышечных слоев и мышцы растягиваются. Но по истечении некоторого времени лоханки становятся такими, что уже не могут прийти в свое нормальное состояние. Аномалия на ранних сроках носит название каликоэктазия и еще не считается гидронефрозом.
Если развитие патологии продолжается, то далее начинает страдать паренхима почки, а это, в свою очередь, является причиной изменений в структуре ЧЛС. Из-за непрекращающегося давления ткани почек становятся тоньше и меньше снабжаются кровью. Как результат, воспаленные ткани не могут правильно функционировать, что может привести к почечной недостаточности.
Раннюю стадию гидронефроза может выявить по следующим признакам:
- Болевые ощущения в области поясницы.
- Гематурия.
- Повышение давления.
- Отеки.
А к причинам развития гидронефроза относятся:
- Патологии ЧЛС.
- Механические повреждения почки.
- Почечные камни.
Пониженный тонус
Данная патология носит название гипотония лоханки правой почки. При этом моча выводится как обычно и без каких-либо трудностей.
В большем количестве случаев данная патология является врожденной и возникает у плода во время беременности женщины, если у нее случился гормональный сбой или при регулярном нервном напряжении.
На дальнейшее развитие гипотонии благоприятно воздействуют дисфункция работы нервной системы и механические повреждения мочевыводящих каналов.
Новообразования в виде камней
В обеих почках могут образовываться конкременты из накопленных организмов питательных веществ. Некоторые типы камней никак не влияют на работу мочевыводящей системы, так как растут медленно, но некоторые из них не могут утилизироваться в компании с уриной и закупоривают лоханку. Игнорирование лечения заболевания может привести к разрыву поврежденной почки.
Злокачественная опухоль
В довольно редких случаях больному могут поставить диагноз онкологической опухоли или кисты лоханки почки. При этом наблюдается увеличение в размерах эпителия, который является наружной оболочкой органа.
В медицинской сфере данное заболевание носит название аденокарцинома. В течение продолжительного времени новообразование проявляет себя как воспаление.
А яркие признаки проявляются только когда новообразование прорастает внутрь лоханки почки.
Новообразования ЧЛС представляют собой до 7% рака почечной системы. При этом стоит обратить внимание, что чаще всего опухоли встречаются у той части населения, которой около 70 лет.
К главным причинам, которые благоприятно влияют на развитие опухоли, относятся:
- Эндемическая балканская нефропатия.
- Продолжительный прием препаратов, в которых содержится фенацетин.
- Контакт с анилиновыми красителями и попадание в организм выхлопных газов.
- Регулярный контакт с веществами, содержащими нефть, растворителями.
- Хронические патологии мочевыводящей системы.
Диагностика и лечение
В большинстве случаев патологии, связанные с ЧЛС, диагностируют с помощью ультразвуковой проверки почек. Процедура УЗИ позволит врачу увидеть расположение почек, размеры органа. Доктор сможет выявить уплотнение наружных стенок, а также присутствие песка либо же камней. К тому же пациент должен пройти анализ мочи, а при необходимости и другие дополнительные проверки, назначенные врачом.
Лечение подбирается исключительно лечащим врачом в зависимости от диагноза. При наличии камней и пиелонефрите назначаются консервативные меры, при повреждениях тканей и врожденных аномалиях – симптоматическое лечение, а при особо тяжелых заболеваниях – гемодиализ либо же хирургическое вмешательство.
Профилактика болезни
Болезни, связанные с ЧЛС, могут появиться как у взрослого, так и у ребенка. Поэтому даже при наличии отличного здоровья не повредит проведение профилактики, которое не только предотвратит болезнь, но и поддержит ЧЛС в хорошем состоянии.
В первую очередь следует регулярно проводить УЗИ и сдавать анализы. А чтобы сохранить мочевыводящую систему в норме, нужно своевременно опорожнять мочевой пузырь и предотвращать застой жидкости.
Также специалисты советуют людям, которые большую часть дня сидят, делать разминки. К тому же можно опробовать фитотерапию, но перед этим нужна обязательная консультация с врачом.
Также на здоровье хорошо влияют сон, физические нагрузки, правильное питание и отсутствие стресса.
Стоит помнить о том, что в состав большинства камней входят ионы натрия. Зная это, можно осуществить ряд профилактических мероприятий, которые направлены на минимизацию риска образования камней в почках.
Самое главное, что может помочь снизить уровень натрия в организме, – это не употреблять соль. И принимать препараты, которые выводят соль из организма. Некоторые доктора рекомендуют в качестве профилактики употреблять мочегонные чаи и отвары.
Но перед принятием любого препарата необходима консультация специалиста!
За регулярное накопление, хранение и своевременное выведение мочи из организма отвечает отдельная система. Часто ее обозначают аббревиатурой — ЧЛС почек. Такое сокращение можно встретить в заключении УЗИ, в инструкции к почечным препаратам, в назначениях врача. Расшифровывается она как чашечно-лоханочная система. Сбалансированность структуры важна для правильной работы почек.
Почечная ткань, паренхима, находится в фиброзной капсуле, окруженной жировым слоем. В ткани фильтруется кровь и образуется моча. Через систему канальцев и пирамид она поступает непосредственно в ЧЛС. С пирамидами соединяются до 12-ти маленьких чашечек. Сливаясь, они образуют до 3—4-х чаш. Через узкую шейку жидкость попадает в лоханку.
Ее полость выстлана слизистой оболочкой, что защищает организм от воздействия токсинов и вредных компонентов, находящихся в моче. По форме лоханка похожа на воронку. Она накапливает жидкость, и при помощи оболочки из гладкой мускулатуры продвигает к мочеточникам.
Закупорка тонкой шейки или прохода к мочеточнику, например, при мочекаменной болезни, вызывает расширение чашечек и нарушает выход жидкости.
На функцию и состояние ЧЛС в значительной степени влияет здоровье почек и мочеполовой системы.
В свою очередь, болезни ЧЛС негативно отражаются на других органах и могут быть опасны, из-за чего не стоит игнорировать болевые ощущения и функциональные изменения.
Своевременная диагностика способствует выявлению и благополучному лечению серьезных заболеваний. Рассмотрим наиболее частые заболевания и нарушения функции ЧЛС.
Источник: https://lechusebjasam.ru/raznoe/chashechno-lohanochnaya-sistema-deformirovana.html