Нефротический и нефритический синдромы носят схожие названия, однако причины их возникновения различаются.
Это сложные заболевания, которые можно дифференцировать только после лабораторной и аппаратной диагностики. Оба состояния являются почечными патологиями и требуют своевременного начала терапии.
Основная информация о нефротическом синдроме
Нефротическим синдромом называют состояние, при котором наблюдаются выраженные отеки по всему телу или только в конечностях, а также значительные изменения в анализах крови и мочи. К показателям, характеризующим синдром, относят:
- Моча – белок в урине (протеинурия) более 3,5 г/сут.
- Кровь – понижение белка в крови (гипопротеинемия), повышение свертываемости, понижение содержание альбумина (гипоальбуминемия).
Состояние может быть врожденным или развиться в результате болезней. Эти показатели означают значительные нарушения обменных процессов – белкового, липидного и водно-солевого. Заболевание ранее носило название нефроз. Шифр по МКБ 10 – N04.
Причины возникновения
К нарушениям обмена приводит целая группа заболеваний и состояний, как системных, так и почечных. Можно выделить следующие причины развития:
- системные заболевания – гранулематозы, ревматоидный артрит и другие;
- патологии печени;
- инфекционные поражения – ВИЧ, туберкулез, незатухающие долгое время очаги инфекции в разных органах;
- эндокринные расстройства, в том числе сахарный диабет;
- проблемы со снабжением кровью почек.
- Также состояние может спровоцировать прием некоторых медицинских препаратов, интоксикация организма, аллергические реакции.
- К развитию заболевания приводит нарушения клубочковой фильтрации в почках, в результате чего происходит выброс в мочу большого количества белка.
- Именно он приводит к другим проблемам – нарушению водно-солевого обмена и скоплению жидкости в разных тканях.
Клиническая картина
Признаками состояния являются:
- одутловатость и бледность кожных покровов, отеки век, лица;
- присутствие жидкости в разных полостях тела – брюшной, в сердечной сумке;
- накопление жидкости в подкожном жировом слое, выраженная характерная отечность всей поверхности тела;
- сухость во рту, жажда;
- снижение вывода мочи;
- тошнота, понос.
Скопление воды в органах приводит к сухости кожи, шелушению, ломкости волос и ногтей. У пациентов наблюдается одышка, по ночам возможны судороги.
Особенности нефритического признака
К появлению нефритического синдрома приводит воспаление почек. Нефрит — это воспалительный процесс, захватывающий клубочки, сосуды и чашечно-лоханочную область. Чаще всего диагностируется пиелонефрит (около 80%), поражающий чашки и лоханки, а также паренхиму – почечную ткань.
Нефритический синдром – состояние, сопровождающее воспаление почки. Оно характеризуется эритроцитами и белками в урине, постоянным подъемом давления и отечностью.
Процесс запускается размножением болезнетворных микроорганизмов. Патологические изменения паренхимы и других частей органа не позволяет фильтровать кровь, а также нарушает очистку и вывод урины.
Этиология и патогенез
Фактором, провоцирующим развитие нефритического синдрома, является нефрит в любой форме – воспаление почки. К нему приводят:
- бактериальные, обычно стрептококковые, поражения;
- вирусные инфекции – часто воспаление возникает, как следствие вирусного заражения других органов (ветрянки, гепатита);
- аутоиммунные болезни (ревматоидный артрит, васкулиты);
- другие заболевания почек.
Наиболее частой причиной развития нефритического синдрома становится гломерулонефрит.
Проявление симптомов
Характерными признаками наличия синдрома являются:
- постоянная жажда;
- кровь в моче – гематурия;
- сгустки крови в урине;
- значительное снижение образования мочи;
- постоянно повышенное давление;
- боли в области поясницы;
- отеки лица и конечностей.
Если вовремя не начать лечение присоединяются признаки интоксикации организма, вызванного нарушениями работы почек. Это головная боль, тошнота, слабость. Боли могут локализоваться в нижней части живота и спины. Гипертензия приводит к нарушению работы сердца.
Иногда появляются кожные высыпания, похожие на сыпь при скарлатине, и повышается температура.
Шифр по МКБ 10 острый нефритический синдром – N00, хронический – N03.
Сравнительная характеристика обоих видов
Различать два вида синдромов необходимо, потому что у них разные причины, течение и последствия. Многие симптомы (например, отечность) сопровождают оба состояния, но имеют отличия, которые заметны опытному врачу.
Дифференцировать состояния можно по некоторым жалобам, а также анализу мочи (общему). Для точной картины назначают полный набор тестов, который, кроме анализов, включает аппаратные исследования.
Дифференциальная диагностика
Точная идентификация вида синдрома необходима для выбора средств лечения.
Проводимые исследования и их результаты:
| Показатель | Нефритический | Нефротический |
| Моча | ||
| Кровь в моче (гематурия) | Да | Нет |
| Жировые элементы (липидурия) | Нет | Да |
| Белок в моче (протеинурия) | От + до +++ | От +++ (более 3,5 гр./сутки) |
| Малое количество выделяемой мочи (олигурия) | Да | НЕТ |
| Кровь | ||
| Липиды, липопротеины (гиперлипидемия) | Нет | Да |
| Альбумин (гипоальбуминемия) | + | ++ |
| Понижение гемоглобина | Да | Да |
| Состояние | ||
| Отеки | Да | Да |
| Гипертензия | Да | Нет |
| УЗИ почек | Увеличение размера почки (небольшое), изменение структуры ткани, уменьшение скорости клубочковой фильтрации | Уменьшение скорости клубочковой фильтрации |
При нефротическом синдроме отсутствуют признаки воспаления клубочков, изменения паренхимы, не наблюдается кровь в моче и сгустки. Белок в моче выше 3,5 гр./сутки.
В качестве дополнительных средств диагностики применяются иммунологические анализы, МРТ, ангиография, проводится биопсия почки.
Методы терапии
Обращаться следует к нефрологу. Лечение состояний проводят в стационаре. Это необходимо для неукоснительного соблюдения постельного режима, диеты и корректировки лечения. Обязательным условием является соблюдение рекомендованного режима питания.
Диета и образ жизни
Соблюдение диеты – один из непременных элементов лечения. При заболеваниях показан стол № 7. Выбор продуктов позволяет уменьшить нагрузку на почки, нормализовать состав мочи, удалить отеки и понизить давление.
Прием пищи – 5-6 раз, небольшими порциями. Требуется значительное уменьшение потребления соли.
Запрещенные продукты:
- жирные виды мяса, рыбы, птицы;
- консервы и маринованные продукты;
- газированные напитки, фастфуд;
- жирные виды молочных продуктов, сыр, животные жиры;
- бобовые, лук, чеснок, редька.
Допустимыми видами питания являются:
- овощные бульоны, овощи и фрукты, кроме не рекомендованных;
- постные сорта рыбы и мяса;
- каши и макаронные изделия;
- молочные продукты с невысоким содержанием жира;
- фруктовые и травяные отвары, морсы;
- хлебобулочные изделия.
Необходимо избегать излишних физических нагрузок, стрессов. Следует регулярно опорожнять мочевой пузырь.
Медикаментозный подход
Лечение нефритического синдрома требует терапии против нефрита. Лечение основного заболевания включает прием эффективных антибиотиков против возбудителя инфекции.
Для этого делается обязательный анализ мочи на бакпосев. Начальный антибиотик обычно назначают против наиболее распространенных инфекций, в дальнейшем препарат корректируют по результатам анализов.
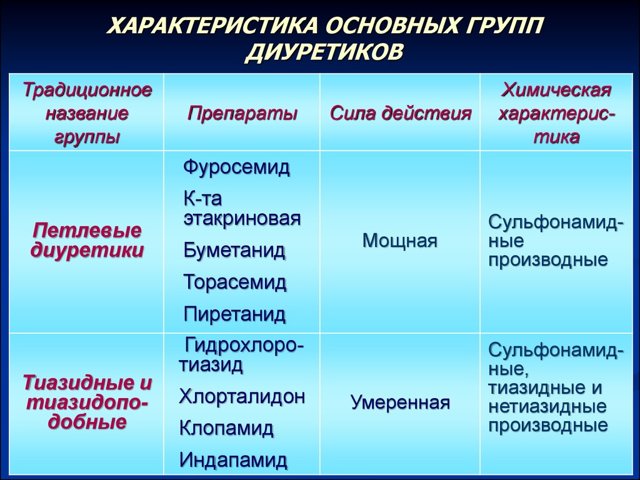
Также назначают диуретики (Фуросемид), которые помогают снизить давление. Чтобы уменьшить свертываемость крови, используют антикоагулянты.
Соблюдение диеты помогает значительно улучшить состояние. Также применяются:
- Диуретики (Фуросемид). Препараты назначают коротким курсом, чтобы не допустить вымывание натрия, калия и снижения объема циркулирующей крови.
- Инфузионная терапия – ввод альбумина и других веществ по результатам анализов.
- Цитостатики (Хлорамбуцил) для ограничения деления поврежденных клеток и лечения аутоиммунных заболеваний.
- Антибактериальные средства.
- Антикоагулянты (Гепарин) – предотвращают повышенную свертываемость крови.
- Глюкокортикоиды восполняют недостаток гормонов.
После снятия острого состояния рекомендовано санаторно-курортное лечение.
Народная медицина
Лечение нефротического синдрома народными средствами эффекта не дает. Травяные сборы могут применяться при лечении нефрита. Можно использовать следующие средства:
- Молодые листья березы (2 ст. ложки) заливают 300 мл кипятка, настаивают 4 часа. Принимают по 1/3 стакана перед едой.
- Сбор – ромашка, спорыш, почечный чай, календула. Все в равных частях. 20 гр. сбора залить 0,5 л воды, кипятить 15 минут. Слить. Прием по 0,5 стакана перед едой.
Народные средства помогают уменьшить воспаление и улучшить отток мочи. Применять их следует после консультации врача.
Возможные осложнения
- развитие гипертонии;
- повышение тромбообразования из-за нарушений свертываемости крови;
- отек головного мозга и легких из-за избытка жидкости;
- развитие атеросклероза – потеря эластичности сосудов и образование бляшек на стенках.
При нефротическом синдроме при отсутствии должной поддерживающей терапии может наступить нефротический криз – резкое уменьшение циркулирующей крови, подъем давления, падение количества белка в крови.
Оба синдрома грозят анемией из-за падения количества гемоглобина в крови и инфарктом миокарда вследствие повышения уровня холестерина. У взрослых в 10% случаев синдромы переходят в хроническую форму и сопровождаются гломерулонефритом и почечной недостаточностью.
Профилактика и прогноз
К мерам профилактики можно отнести внимательное отношение к здоровью, в том числе почкам. Нельзя заниматься самолечением, при первых симптомах заболеваний почек, следует обращаться к врачу.
Почечных патологий много, каждая требует приема специфических препаратов, назначить которые может только врач после диагностики. Симптомы многих заболеваний похожи, отличить их может только специалист.
Полезные советы:
- следует регулярно мочиться, не вызывать застой мочи;
- нельзя принимать без контроля лекарственные препараты, именно они часто провоцируют проблемы с почками;
- при тяжелых заболеваниях (сахарном диабете и других) следует строго контролировать состояние, удерживая необходимые показатели в норме, иначе и без того опасную болезнь можно осложнить почечной патологией.
Хорошим способом профилактики является отказ от курения и спиртного, пешие прогулки, хорошее настроение и позитивный взгляд на мир.
Своевременное начало лечения дает благоприятный прогноз в лечении заболеваний
Рекомендуем другие статьи по теме
Источник: https://UroHelp.guru/pochki/glomerulonefrit/otlichiya-nefroticheskij-i-nefriticheskij.html
Нефротический и нефритический синдромы: таблица отличий
Несмотря на то, что оба синдрома присутствуют в международной номенклатуре, полноценными болезнями они не являются, так как не соответствуют критериям и лишены специфики. Это значительно усложняет постановку диагноза.
Для того, чтобы понять особенности подхода к данным патологиям, обратимся к терминологии. Синдром – это состояние вызванное комплексом симптомов, влияющее негативно на здоровье человека. Болезнь же понятие более широкое. Оно включает в себя уникальную этиологию и патогенетическую цепь, в которой все взаимосвязано, – факторы, позволяющие установить дифференциальный диагноз.
Статья поможет разобраться, в чем отличие нефротического синдрома от нефритического, каковы их особенности, методы лечения и каким будет прогноз. Разберем также некоторые нюансы и детские случаи болезни.
Нефротический и нефритический синдромы: отличительная характеристика
Схожесть названий синдромов является частой причиной путаницы у пациентов, получивших соответствующую запись в больничной карте, но, кроме наименования, общего между ними мало. Отличия же присутствуют во всем: начиная от патогенеза, заканчивая прогнозами. Разобраться в медицинской терминологии неподготовленному человеку крайне сложно.
Нефротический синдром
Для того, чтобы понять особенности подхода к данным патологиям, обратимся к терминологии. Синдром – это состояние вызванное комплексом симптомов, влияющее негативно на здоровье человека. Болезнь же понятие более широкое. Оно включает в себя уникальную этиологию и патогенетическую цепь, в которой все взаимосвязано, – факторы, позволяющие установить дифференциальный диагноз.
Этиология
- Нефротический синдром берет свое название от слова «нефроз», что означает поражение канальцев, патологическое всасывание, нарушение обмена веществ.
- Для установления диагноза требуется подробный анамнез пациента, так как нефротический синдром возникает в качестве вторичного осложнения, имеющего нечеткие клинические признаки. Наиболее частыми случаями появления патологии являются:
- Включают в себя в основном нарушения метаболизма, такие как амилоидоз, сахарный диабет, и аутоиммунные заболевания – ревматизм, красная волчанка.
- Поражение почек ксенобиотиками
Может быть вызвано отравлением тяжелыми металлами – золотом, литием, ртутью и лекарственными средствами – антибиотиками, вакцинами, противотуберкулезными препаратами.
Длительные инфекции вызывают аутоиммунные реакции вследствие долгого нахождения чужеродного антигена в крови (сифилис, гепатиты, паразиты, туберкулез).
Заболевание характеризуется ярко выраженной клиникой:
- протеинурия;
- заметная отечность суставов, кожных покровов;
- анасарка или гипергидратация тканей
- долго восстанавливающиеся ямки после надавливания;
- сухость во рту, жажда;
- потеря аппетита, анорексия;
- метеоризм, вздутия, рвота;
- головная боль;
- парестезии.
Патогенез
Основную роль в патогенезе играют антитела, которые вырабатывает иммунитет к тканям собственного организма – патологическая реакция, направленная на структуры почечных клубочков или канальцев.
В результате возникает воспаление небактериологической природы, из-за чего повышается выделение белков с мочой. Организм начинает испытывать острую гипопротеинемию, гипоальбуминемию.
Это в свою очередь снижает онкотическое давление, что позволяет жидкостям беспрепятственно попадать в ткани.
В пользу этой теории говорит обязательное обнаружение антител в крови и положительная реакция на иммуносупрессивную терапию при наличие этой патологии. В особенности это видно на примере таких инфекций, как туберкулез и сифилис.
Бактерии, в процессе жизнедеятельности продуцируют антигены, длительное их пребывание даже в скрытой форме вызывает нарушение иммунной системы, в результате которого организм создает лейкоциты и лимфоциты агрессивные к собственным тканям.
Не до конца известен механизм гиперлипидемии, развивающийся на фоне болезни. Выдвигается теория о разрушении собственных клеток почек, из-за чего жиры могут попадать в кровяное русло.
Нефритический синдром
Нефротический и нефритический синдром имеют некоторую разницу, хоть оба развиваются в качестве осложнения основного заболевания и их причиной является воспаление, но механизмы возникновения отличаются. Патогенез включает в себя не отдельные очаги, а генерализованное поражение почки. Клиническая картина нефритического синдрома и гломерулонефрита очень схожа, в том числе и при лабораторном исследовании.
Причины развития
Заболевание способно имитировать другие патологии, поэтому диагностировать его легче всего путем исключения.
Для этого нужно знать основные причины возникновения:
- Недавно перенесенные воспаления почек. Часто болезнь возникает на фоне гломерулонефрита и пиелонефрита.
- Очаги инфекции в других органах. В особенности гнойные ангины, циститы, эндокардит. Это связано со способностью бактерий перемещаться с током крови или лимфы.
- Аутоиммунные заболевания, такие как болезнь Шенлайна-Геноха, волчанка, легочно-почечный синдром.
Нефритический синдром имеет специфические и неспецифические проявления, манифестация которых может происходить спустя 4 недели после перенесенного заболевания.
Обязательными симптомами являются:
- гематурия и протеинурия;
- артериальная гипертензия;
- отечность;
- гипокомплементия.
Неспецифическими симптомами являются:
- анорексия;
- тошнота, слабость, рвота;
- возможно повышение температуры.
Механизмы возникновения
Основное патогенетическое звено – воспаление. Находясь в организме, бактерии продуцируют антигены, их накопление приводит к нарушению деятельности иммунной системы. В норме ее реакция заключается в выделении антител, которые могут связываться с антигенами микроорганизмов, образуя макромолекулы.
В таких условиях повышается проницаемость мочевых канальцев, чем и объясняется гематурия. Процесс возникновения отеков аналогичен у обоих синдромов.
Главные отличия синдромов: таблица
В данной таблице собраны основные сравнительные отличия нефротического и нефритического синдромов. Эти пункты, подкрепленные лабораторными исследованиями, позволяют установить дифференциальный диагноз.
| Манифестация | Острая, быстро развивающийся | Медленное |
| Патогенетические факторы | Бактериальные инфекции, в особенности стрептококковые | Системные и аутоиммунные заболевания |
| Гематурия | Присутствует, интенсивная, вплоть до макрогематурии | Отсутствует |
| Протеинурия | До 3 г в сутки | Более 3 г в сутки |
| Характер отеков | Умеренный | Обширный, вплоть до асцита |
| Артериальная гипертензия | Нерегулярный характер | Возможны повышения и понижения давления |
Осложнения патологий
Разрушение клеточных структур ведет к снижению эффективной фильтрации, развивается почечная недостаточность. Возможны критические состояния, опасные для здоровья: гиповолемический шок, возникающий вследствие снижения объема циркулирующей жидкости, сердечная недостаточность, отек мозга, асцит.
Потеря важных компонентов крови может привести к изменению ее кислотности. В свою очередь, это вызывает инактивацию ферментов, снижение концентрации питательных веществ и энергетических запасов в организме, нарушается работа сердца и других органов.
Диагностика разных состояний
В первую очередь, необходим анализ мочи на наличие эритроцитов, белков, цилиндров канальцев, мочевину, креатинин, электролиты и трансаминазы. Они являются показателями функционального состояния органа.
Следующим этапом будет УЗИ, которое позволит определить контуры почек, размеры, плотность. Возможно, потребуется ЭКГ, так как потеря натрия, кальция, калия может вызывать нарушения сердечного ритма.
Для получения наиболее точных данных используется биопсия тканей. Это исследование проводится индивидуально, в частности при подозрении на люпус-нефрит.
Методы лечения
Целью лечения является снижение выраженности симптомов, улучшение общего самочувствия и удаление из кровотока патологического антигена. В обоих случаях для этого применяются разные способы.
Нефротический синдром
В основе лечения используются глюкокортикоидные и иногда цитостатические препараты. Они позволяют снизить активность иммунной системы в отношении антигена, подавить патогенную деятельность лейкоцитов и уменьшить их пролиферацию, миграцию в паренхиму почек.
Данная схема показывает высокую эффективность, но встречаются формы заболеваний, при которых иммуносупрессоры не дают результатов. В таких случаях врач корректирует лечение, возможен курс плазмофереза для удаления из крови иммуноактивных веществ.
Нефритический синдром
Основной целью лечения при нефритическом синдроме является выведение пациента из острого состояния и уничтожение возбудителя. Для этого применяются антибиотики из группы макролидов и глюкокортикоиды.
В качестве вспомогательной терапии используются антиагреганты, антигипертензивные средства, диуретики. Если наблюдается гиперкалиемия или азотемия, возможен гемодиализ.
Для обоих синдромов показано также немедикаментозное лечение. Оно заключается в соблюдении диеты №7 и постельном режиме. Ограничения в питании предусматривают снижение белка и поваренной соли в пище.
Профилактика почечных патологий
В качестве советов по профилактике верными будут такие меры: предупреждение инфекций, в особенности почечных, поддержание электролитного и витаминного баланса, снижение общего уровня стресса, избегание переохлаждения.
Прогнозы лечения
Нефритический и нефротический синдромы имеют очень благоприятный прогноз и высокую эффективность лечения. Это зависит, в первую очередь, от раннего визита к врачу.
Если пациентом будет ребенок в возрасте 7-10 лет, то, чаще всего, речь идет о генетической болезни. В таких случаях возможно только симптоматическое лечение.
Заключение
Знания о нефротическом и нефритическом синдроме могут оказаться полезными. Каждому по силам предотвратить развитие, прогрессирование заболевания и его осложнения. Превентивные меры и бережное отношение к себе помогут сохранить здоровье, нервы и деньги.
Источник: https://UroMir.ru/nefrologija/porazhenie/nefroticheskij-i-nefriticheskij-sindrom.html
Нефротический и нефритический синдром: симптомы, отличие, лечение нефротического и нефритического синдрома
Общие сведения
Синдромы используются для сокращенного обозначения комплекса общих признаков. Болезни почек нередко сопровождаются похожими симптомами.
Патологический процесс протекает по типу нефроза или нефрита, отличается скоростью развития и типичными проявлениями.
Главное отличие нефротического от нефритического синдрома состоит в том, что в первом случае заболевание развивается с преобладанием нефроза с отсутствием признаков воспаления, а во втором — нефрита, при котором основой патологии становится очаг инфекции.
Нефротический синдром
Основой является нефроз, который сам по себе считается обобщенным диагнозом для любой почечной патологии, за исключением острых и обширных воспалительных процессов.
Причины развития нефротического синдрома:
- Острый или хронический гломерулонефрит, протекающий со слабыми симптомами воспаления или с преобладанием скрытого инфекционного поражения. Длительное воздействие патогена на почечные нефроны при несвоевременном лечении приводит к изменению структуры фильтрационной системы и нарушает нормальную работу почек.
- Системные нарушения аутоиммунного характера, связанные с нарушенным производством клеток и преобладанием в структуре органов соединительной ткани.
- Доброкачественные опухоли, гиперплазии, из-за которых происходит замещение нормальных нефронов другими видами клеток или тканей.
- Онкологические заболевания почек или метастазирование рака из других органов приводит к перерождению клубочковой системы, сопровождается чрезмерным разрастанием ткани с потерей функциональности.
- Наличие хронического инфекционного процесса, который с течением времени распространяется на почки.
- Отравление химическими веществами с тяжелой молекулярной структурой.
- Прием медикаментов, обладающих повышенной нефротоксичностью. Некоторые группы антибиотиков, гормоны, цитостатики, лекарства на основе солей тяжелых металлов провоцируют изменение строения нефронов, тем самым снижая эффективность работы, приводя к нарушению работы почек.
- Основным пусковым механизмом развития нефротического синдрома является повреждение клубочковой системы фильтрации, а нарастающие симптомы развиваются как результат пониженной активности мочевыделения.
Симптомы нефроза проявляются остро, когда глобальные изменения затронули большие объемы органа. Развитие происходит быстро, а клиническая картина напоминает течение острой почечной недостаточности:
Частые причины воспаления почек:
- Гломерулонефрит – поражение клубочковой системы патогенной бактериальной флорой. Возбудителями чаще всего становятся стрептококки и стафилококки, попадают в почки непосредственно от расположенных ниже органов мочевыделения или через кровь.
- Очаг инфекции в организме – кариес, ОРЗ, воспалительные заболевания сердца, печени, кожи, легких. С током крови и лимфы болезнетворные бактерии проникают в нефроны, образуют вторичный очаг воспаления, постепенно затрагивающий большую часть почки.
- Вирусная инфекция, также может циркулировать в организме и при ослаблении защитных сил иммунной системы формировать новые области размножения вирусов.
- Врожденная патология, болезнь Берже, связанная с патологическим отложением иммунных комплексов глобулина в клубочковой системе почек. Нередко выявляется при плановом обследовании ребенка или оценке показателей при рождении.
- Аутоиммунные заболевания с пониженной активностью защитных сил организма или чрезмерной их активацией, при которой уничтожаются собственные здоровые структуры.
- Перечисленные виды патологии при неблагоприятных условиях приводят к развитию нефритического синдрома, в котором задействуется одна или две почки.
Симптомы нефрита проявляются в виде остронефритического синдрома, главным критерием которого является скорость нарастания типичных признаков болезни. Второй вариант характеризуется постепенным началом, нередко приобретает скрытое течение и приводит к переходу заболевания в хроническую форму.
Проявления нефритического синдрома:
- Симптомы интоксикации – тошнота, рвота, слабость, головные боли, подъем температуры.
- Почечные отеки, в формировании которых четко прослеживается последовательное распространение снизу вверх. Сначала отекают ноги, а при развитии патологического процесса происходит задержка жидкости в верхних отделах.
- Уменьшение суточного диуреза до полной задержки мочи.
- Подъем артериального давления, связанного с нарастанием объема циркулирующей крови, а также с нарушением выделительной функции почек.
- Изменение цвета мочи, появление примесей крови, мутность.
- Болезненность при мочеиспускании, неприятная тяжесть в области мочевого пузыря, пояснице.
Часть признаков нефрита может быть сглажена или отсутствовать. Точный диагноз устанавливается на основании данных обследования при дальнейшей диагностике. Острый нефрит развивается в течение 2–3 дней, опасность представляет острая задержка мочи. Замедленное течение проявляется типичными симптомами через 10–14 дней от начала инфекционного процесса.
В чем различия
Для удобства в таблице приведены основные параметры оценки, которыми врачи пользуются при дифференциальной диагностике.
| Параметры оценки | Нефротический синдром | Нефритический синдром |
| Анализ крови |
|
|
| Анализ мочи |
|
|
| УЗИ почек | Снижение скорости клубочковой фильтрации. |
|
| Данные анамнеза | Гиперпластические изменения или хронические болезни. | Недавно перенесенная или хроническая инфекция. |
Нередко разница между нефротическим и нефритическим синдромом становится очевидной только при оценке уровня артериального давления.
Дополнительные методы диагностики помогают установить точный характер патологии и назначить правильное лечение.
Терапия нефритов и нефрозов проводится в условиях стационара, назначаются препараты для коррекции основных симптомов, а также для устранения основной патологии.
Источник: https://mfarma.ru/mochepolovaya-sistema/bolezni-pochek/nefroticheskij-i-nefriticheskij-sindrom
Нефритический синдром – что сделать, чтобы избежать осложнений?
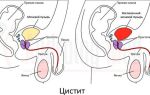
Нефритический синдром – это целый комплекс специфических симптомов и признаков, указывающих на воспалительный процесс в почках. Он чаще диагностируется у пациентов с гломерулонефритом. Вовремя выявленная патология позволяет своевременно начать медикаментозную терапию и избежать серьезных последствий.
Чем отличается нефротический синдром от нефритического?
Некоторые пациенты не видят принципиального различия между этими двумя симптомокомплексами, однако отличия все же есть. Нефрит – это воспаление почек, а нефроз – их поражение.
Последний имеет более обширное проявление. Нефроз может включать в себя как легкое воспаление, протекающее в почках, так и их отмирание. Эти синдромы существенно отличаются между собой.
Разница проявляется в причинах и механизмах развития недугов.
Нефритический и нефротический синдром отличия имеют такие:
- Область поражения. При нефрите патологические явления сконцентрированы в почечных клубочках. Эти участки воспаляются, в результате в организме задерживается жидкость. При нефрозе наблюдается увеличение белково-липидных соединений в клетках эпителия. В результате происходит нарушение обменных процессов.
- Изменение состава крови. При нефротическом синдроме уменьшается концентрация альбумина в жизненно важной жидкости. К тому же усиливается свертываемость крови.
- Гематурия. Нефритический синдром сопровождается наличием красных кровяных телец в моче. Это, по сути, основной признак данного патологического состояния.
Если рассматривать, чем отличаются нефротический синдром и нефритический синдром, разница между ними проявляется и в интенсивности развития недуга. В первом случае болезнь имеет стремительный ход, быстро набирает обороты и может вскоре привести к почечному кризу. При втором варианте симптомы недуга проявляются лишь через 1-2 недели после воздействия на организм причинного фактора.
Нефритический синдром – патогенез его основных проявлений
Причины возникновения данного патологического состояния самые разнообразные. С учетом патогенеза различают такие типы синдрома:
- первичный – связан с патологическим процессом, протекающим в почках;
- вторичный – поражение возникает в рядом расположенных органах, а потом переходит на клубочковый аппарат.
Нефритический синдром патогенез имеет такой:
- вирусные инфекции (гепатиты, мононуклеоз, герпес);
- аутоиммунные болезни (склеродермия, красная волчанка, васкулиты);
- бактериальные инфекции (менингит, тиф брюшной, эндокардит);
- стрептококковое поражение почек;
- реакция на вакцинацию;
- облучение организма;
- тромбоз почечных вен;
- сахарный диабет;
- воздействие на организм токсических веществ и ядов.
К тому же данный синдром имеет такие формы:
Острый нефритический синдром
Эта форма недуга проявляется сильной деформацией тканей клубочкового аппарата. К тому же острый нефритический синдром характеризуется стремительными темпами развития. Все его симптомы условно можно разделить на классические и неспецифические. К первой группе признаков, которые острый нефритический синдром характеризуют, отнести можно:
- наличие красных кровяных телец в моче;
- отечность лица с утра и ног ближе к вечеру;
- учащение пульса и подъем артериального давления;
- сильное чувство жажды и олигоанурия;
- ухудшение работы кровеносных сосудов.
Для острого нефритического синдрома характерны такие неспецифические симптомы:
- поясничные боли;
- небольшое увеличение температуры тела;
- общее недомогание, сопровождающееся сильной головной болью;
- прибавление в весе;
- уменьшение работоспособности.
По сути, это результат халатного отношения к своему здоровью. Если при острой нефритической патологии не обратиться за врачебной помощью, недуг перейдет в хроническую форму. Бороться с болезнью на этой стадии значительно сложнее, чем на начальной.
При хронической форме недуга доктору придется не только устранять это патологическое состояние, но и «убирать» его последствия.
По этой причине, когда только начинает проявляться первый ярко выраженный признак, который характеризует нефритический синдром, – это мочевой осадок, нужно идти к врачу. Промедление опасно для жизни!
Нефритический синдром – диагностика
Перед выбором метода лечения доктор назначит пациенту лабораторное и инструментальное обследование. Нефротический и нефритический синдром дифференциальная диагностика может подтвердить. Она включает в себя такие манипуляции:
- биохимический анализ крови;
- КТ;
- УЗИ;
- мазок из зева;
- ангиографию;
- анализ мочи;
- коагулограмму;
- биопсию клеток почек.
Нефритический синдром – анализ мочи
Из-за уменьшения фильтрации почек отмечается олигурия (количество выводимой жидкости сокращается до 0,5 л в сутки). Одновременно увеличивается плотность мочи. К тому же при подозрении на нефротический и нефритический синдром в выводимой из организма жидкости наблюдается высокое содержание белка. В первые дни недуга этот показатель может составлять 40-90 г/л.
Также чтобы подтвердить нефротический нефритический мочевой синдромы, пациенту могут назначаться такие лабораторные исследования мочи:
- анализ по Нечипоренко;
- микроскопическое исследование осадка;
- проба Реберга;
- бактериологический посев;
- проба по Зимницкому.
Нефритический синдром – лечение
Терапия проводится в условиях стационара, поэтому доктор может контролировать ситуацию. Нефритический синдром излечим, и чем раньше пациент обратиться в больницу, тем легче и быстрее будет протекать процесс выздоровления. Медикаментозная коррекция одновременно проводится в следующих направлениях:
- нормализация показателя белка в крови;
- предупреждение прогрессирования болезни;
- стабилизация артериального давления;
- приведение в норму диуреза.
Нефритический мочевой синдром лечат такими медикаментозными средствами:
- В борьбе с возбудителями недуга используются антибиотики (Эритромицин, Цефалоспорин или Пенициллин).
- Чтобы улучшить микрофлору ЖКТ, назначают пробиотики (Хилак форте, Аципол, Бифидумбактерин).
- Для подавления аутоиммунного процесса используются глюкокортикостероиды (чаще Преднизолон).
- Увеличить сопротивляемость организма к инфекционным агентам помогают иммуностимуляторы (Цитовир, Иммунал).
- Для уменьшения отечности используются диуретики (Гипотиазид, Тригрим, Фуросемид).
- Укрепить организм помогают витаминные комплексы (Витрум, Селмевит).
Нефритический синдром при сахарном диабете
Вовремя обнаруженная патология легче поддается лечению. Если после проведения диагностических процедур подтвердился мочевой синдром при сахарном диабете, терапия проводится по особой схеме. Лечение в таком случае включает в себя следующие аспекты:
- Нормализация показателя глюкозы в крови.
- Взятие под контроль артериальной гипертензии.
- Нормализация уровня холестерина.
- Терапия с назначением Сулодексида (проводится дважды в год).
Нефритический синдром при гломерулонефрите
При борьбе с этой болезнью медикаментозную терапию совмещают с немедикаментозным лечением. Последнее включает в себя соблюдение режима и специальной программы питания. Мочевой синдром при гломерулонефрите можно победить, если придерживаться такой диеты:
- Уменьшить количество потребляемой жидкости.
- Исключить из рациона острые блюда, специи, спиртное, кофе и крепкий чай.
- Минимизировать потребление соли.
Источник: https://womanadvice.ru/nefriticheskiy-sindrom-chto-sdelat-chtoby-izbezhat-oslozhneniy
16 Вопрос нефротический и нефритический синдром
- Нефритический
синдром - Нефритический
синдром – это симптомокомплекс, вызванный
обширным воспалительным процессом,
затрагивающим почки, и проявляющийся
гематурией, протеинурией, повышением
артериального давления и периферическими
отёками. - В
основе этого синдрома всегда лежит
нефрит, который может быть вызван: - гломерулонефритом
стрептококковой этиологии; - бактериальной
инфекцией, которая с током крови
распространяется на почки (менингит,
пневмония, эндокардит, брюшной тиф,
сепсис); - вирусными
инфекциями: герпес, вирус ECHO, инфекционный
мононуклеоз, гепатиты, вирус Корсаки и
др.; - первичным
поражением почек при болезни Берже; - аутоиммунными
заболеваниями – системной красной
волчанкой (СКВ), болезнью Шенлайна-Геноха,
системными васкулитами; - реакцией
гиперчувствительности на введение
вакцин, облучение и пр.
Нефритический
синдром развивается спустя 8–16 суток
после воздействия причинного фактора.
Как правило, он имеет медленно
прогрессирующее течение. К симптомам
заболевания относятся:
- микро-
и макрогематурия (выделение крови с
мочой вследствие воспалительного
повреждения сосудистый стенок) – иногда
гематурия настолько массивная, что моча
приобретает цвет «мясных помоев»; - отеки
– для «почечных» отёков характерна их
локализация в верхней половине тела и
лице, к вечеру могут отекать ноги; - артериальная
гипертензия, вызванная нарушением
выделительной функции и увеличением
объёма циркулирующей крови; в поздних
стадиях нефритического синдрома может
развиться острая сердечная недостаточность; - олигоанурия
– снижение объёма выделяемой мочи до
1/3 от ложного; - гипокомплементемия
– нарушение иммунной защиты, выражающееся
снижением белковых фракций системы
комплемента; - головные
боли; - слабость,
утомляемость; - тошнота
и рвота; - боли
при пальпации живота и в поясничной
области. - Нефротический
синдром - Нефротический
синдром – симптомокомплекс, сочетающий
в себе массивную протеинурию и онкотические
отеки. - Его
причины: - острый
и хронический гломерулонефрит,
гломерулосклероз; - системные
и аутоиммунные заболевания – СКВ,
узелковый периартериит, системная
склеродермия; - амилоидоз;
- некоторые
злокачественные новообразования (рак
молочной железы, рак желудка и толстой
кишки, бронхогенный рак); - длительный
приём препаратов висмута, золота, ртути,
антибактериальных средств и цитостатиков; - инфекционные
заболевания (эндокардиты, ВИЧ, вирусные
гепатиты, опоясывающий лишай). - Диагностика
нефритического и нефротического
синдромов
Важно
различать эти два симтомокомплекса,
так как они имеют разные причины и
механизмы развития. Дифференциальная
диагностика важна и для определения
тактики лечения. В
качестве основных методов диагностики
выступают правильный сбор жалоб и
анамнеза, а также общий анализ мочи.
| Нефритический синдром | Нефротический синдром |
|
|
| Биохимический анализ крови | |
| Возможна гипопротеинурия; | Гипопротеинемия (ниже 60 г/л);Гипоальбуминемия; |
| Общий анализ мочи | |
|
|
| Тест на стрептококковые антитела | |
| Увеличение титра АТ (антигиалуронидаза, антистрептокиназа, анти-стрептолизин О); | Увеличение титра АТ (антигиалуронидаза, антистрептокиназа, анти-стрептолизин О); |
| Иммунограмма | |
| Снижение активности системы комплемента (СН50, С3, С4); | Снижение всех белковых фракций иммунной защиты; |
| УЗИ почек | |
|
Снижение скорости клубочковой фильтрации; |
- Таким
образом, ключевые отличия нефротического
синдрома – отсутствие воспалительных
изменений клубочков почек и гематурии,
протеинурия свыше 3 г/л. Дополнительная
диагностика проводится при смазанной
клинической картине и включает: - углублённые
иммунологические исследования,
определяющие степень выраженности
аутоиммунного процесса; - ангиографические
исследования; - биопсия
почки с дальнейшим микроскопическим
исследованием биоптата.
Клинически
нефротический синдром характеризуется отеками,
протеинурией, гипопротеинемией,
гиперхолестеринемией, гипотензией. У
большинства больных в серозных полостях
образуется транссудат. Нефротические
отекн рыхлые, легко перемещаются, могут
быстро нарастать, при надавливании на
них пальцем остается углубление.
Ведущим
симптомом нефротического синдрома
является выраженная протеинурия. Нередко
она достигает 20—50 г в сутки.
Механизм
протеинурии окончательно не выяснен.
Дополнительными факторами в патогенезе
протеинурии считаются нарушения
канальцевой реабсорции белка вследствие
перенапряжения этого процесса.
Признаком
неселективности протеинурии считается
наличие в моче α2-макроглобулина,
что у большинства больных соответствует
тяжелому поражению нефронов и может
быть показателем рефрактерности к
стероидной терапии.
Неселективность
протеинурии может быть обратимой.
При
нефротическом синдроме наблюдается
выраженная ферментурия, т. е.
выделение
с мочой большого количества трансамидиназы,
лейцинаминопептидазы, кислой фосфатазы
АлАТ, АсАТ, ЛДГ и альдолазы, что,
по-видимому, отражает тяжесть поражения
канальцев нефронов, особенно их извитых
отделов, и высокую проницаемость
базальных мембран.
Для нефротического
синдрома характерно высокое содержание
гликопротеидов в α1 и.
особенно в α2-глобулиновых
фракциях. Из липопротеидов в моче у
больных с нефротическим синдромом
обнаруживаются две-три фракции,
соответствующие α1,
β- и γ-глобулинам.
Гипопротеинемия —
постоянный симптом нефротического
синдрома. Общий белок крови может
снижаться до 30 г/л и более. В связи с этим
онкотическое давление снижается с
29,4—39,8 кПа (220—290 мм рт. ст.) до 9,8—14,7 кПа
(70—100 мм рт. ст.
), развиваются гиповолемия
и отеки. Повышенное содержание альдостерона
(гиперальдостеронизм) способствует
усиленной реабсорбции натрия (а с ним
и воды) и повышенной экскреции калия.
Это приводит к нарушению электролитного
обмена и развитию в далеко зашедших
случаях алкалоза.
Гиперхолестеринемия может
достигать значительной степени (до 25,9
ммоль/л и более). Однако она является
хотя и частым, но не постоянным признаком
нефротического синдрома.
Таким
образом, при нефротическом синдроме
отмечается нарушение всех видов обмена:
белкового, липидного, углеводного,
минерального, водного.
Наиболее
постоянным симптомом нефротического
синдрома в периферической крови является
резко повышенная СОЭ (до 70—80 мм/ч), что
связывают с диспротеинемией. Может
развиться гипохромная анемия. Изменения
числа лейкоцитов не наблюдается.
Количество тромбоцитов может повышаться
и достигать у ряда больных 500—600 Г в 1 л.
В костном мозге наблюдается увеличение
количества миелокариоцитов.
Моча
нередко мутноватая, что, очевидно,
связано с примесью липидов. Наряду с
этим наблюдается олигурия с высокой
относительной плотностью (1,03—1,05).
Реакция мочи щелочная, что обусловлено
нарушением электролитного баланса,
ведущего к алкалозу крови и усиленному
выделению аммиака. Содержание белка
высокое, может достигать 50 г/л. Лейкоцитов
и эритроцитов в осадке мочи обычно
немного.
Эритроциты
малоизмененные Эпителиоциты почек
находятся преимущественно в стадии
жировой дистрофии — сплошь заполнены
мелкими и более крупными каплями липидов
могут достигать больших размеров!
Встречаются гиалиновые, зернистые
эпителиальные, жирно-зернистые,
восковидные, гиалиново-капельные и
вакуолизированные цилиндры в большом
количестве.
Источник: https://studfile.net/preview/6695923/page:8/