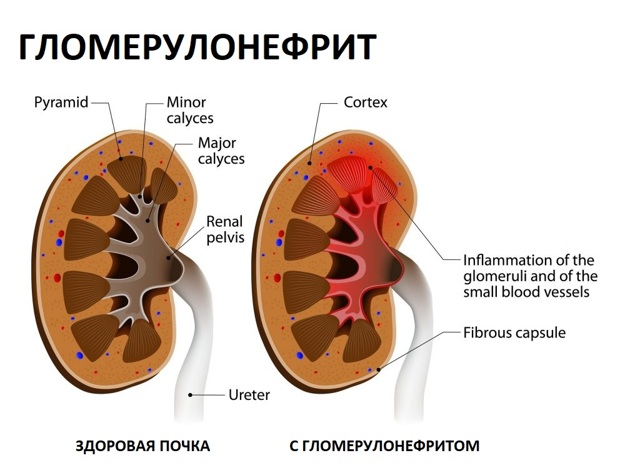
Данное заболевание относится к инфекционным. Кроме этого оно относится к приобретенным болезням, поражающим почки. Его влияние на организм и органы зависит от этиологии, развития болезни. Зачастую он выражается в воспалительных очагах в клубочках почек с последующим распространением на весь орган.
- Протокол лечения гломерулонефрита выбирается врачом нефрологом после полной диагностики организма пациента и установления формы заболевания.
Причины заболевания
К основным причинам появления гломерулонефрита относят:
- перенесенные инфекционные болезни;
- перенесенные бактериальные заболевания;
- волчанку;
- ревматизм;
- периартриты разной этологии;
- гепатиты группы В и С;
- иногда при цитомегаловирусной инфекции;
- сбои в проведении плановых прививок.
Назначения врача при гломерулонефрите
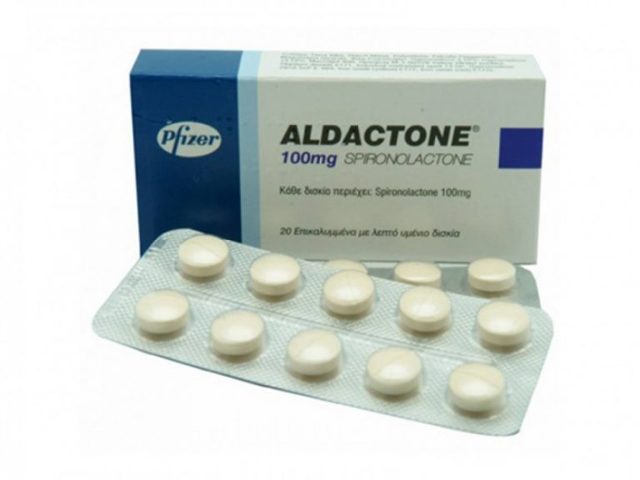
Для лечения гломерулонефрита используют такие препараты как:
- Альдакгон;
- Ампицилин;
- Лазикс;
- Трентал;
- Хлорбутин;
- Ацетилсалициловая кислота;
- Зофран.
Любые препараты употреблять можно только после посещения врача и получения рецепта.
Причины появления заболевания у детей
Зачастую гломерулонефрит у детей появляется с 2 до 9 лет с связи с аллергическими реакциями в организме. Если после установления диагноза не предпринять никаких действий, то заболевание может перерасти в почечную недостаточность или раннюю инвалидность.
Гломерулоневрит у детей может развиваться если ребенок болеет или переболел:
- геморрагическим воскулитом;
- ревматизмом;
- эндокардитом.
Диагностика болезни у детей
Чтобы диагностировать у ребенка гломерунефрит педиатр вместе с детским урологом должны изучить такие анализы:
- анализ крови;
- проба Реберга;
- анализ мочи по Нечипоренко;
- развернутый анализ мочи;
- УЗИ почек;
- проба Зимницкого.
Лечение гломерулонефрита у детей начинается с:
- без солевой и белковой диеты;
- антибиотикотерапии;
- глюкокостероидов;
- антикоугулянты;
- иногда гемодиализ.
Методы лечения у взрослых
Лечение начинается с консультации у нефролога. Он назначает необходимую терапию. Если болезнь носит острый характер, то больной отправляется в стационар.
- На базовом этапе гломерунефрит не требует хирургического вмешательства.
- В случае осложнений как:
- паренефрит;
- карбункула в одной или в двух почках;
- мочекаменная болезнь.
- Врач может настоять на операции аргументируя ее необходимость после изучения анализов.
- Для лечения гломерулонефрита у взрослых также используется физиотерапия.
- К ней относят:
- магнитотерапию;
- электрофорез;
- лечение грязями;
- массаж;
- процедуры с пиявками.
Важным элементом в лечении является соблюдение больным диеты. В ней преобладают овощи и фрукты, а также варенные или тушенные продукты без соли.
Народные способы
Некоторые врачи предоставляют в комплексном лечении и ряд народных средств. Это может быть сок с некоторых ягод или чай с трав.
К растениям, которые участвуют в народном лечении гломерулонефрита относят:
- листья брусники;
- спорыш;
- кора дуба;
- корень солодки;
- свежая клюква;
- плоды шиповника;
- листья черной смородины.
Не рекомендуется проводить самостоятельное лечение только народными средствами, так как может быть потеряно ценное время. Следствием становится госпитализация и борьба за жизнь пациента с помощью очень сильных медикаментов.
Санаторно-курортное лечение
Педиатр или врач специалист может направить больного в санатории, в которых лечат гломерулонефрит. В независимости от формы болезни будь то хроническая или острая. Лечение в таком санаторно-курортном учреждении явно пойдет на пользу.
Желательно выбирать места в приморских районах или с расположением в пустынных зонах. Данные территории способствуют правильной работе физиологических процессов и потоотделения. Вывод с организма азота и его исходных компонентов облегчает работу почек.
- Кроме стандартного набора процедур курортные санатории предлагают больным с гломерунефритом сдачу анализов в процессе лечения, соблюдение диеты под присмотром и многое другое в зависимости от самого санатория.
- Лечение в данных учреждениях помогут не только привести в порядок почки, но и улучшить работу кровообращения во всем организме, нормализовать давление и общие показатели пациента.
Фото лечения гломерулонефрита
- Также рекомендуем просмотреть:
Помогите проекту, раскажите друзьям:
Источник: https://doktoradvice.ru/lechenie-glomerulonefrita/
Диета при гломерулонефрите
Гломерулонефрит – это серьезное воспалительное заболевание почек, требующее срочного лечения с помощью диетического стола №7 (помимо лекарственной терапии).
Диета при гломерулонефрите – главная в процессе лечения заболевания, поэтому соблюдение правильного питания должно быть у больного на первом месте. Режим питания и характер продуктов, из которых состоит рацион, прямым образом будет оказывать воздействие на работу организма, способствуя устранению всевозможных разрушающих факторов.
Суть и принципы диеты
Суть диеты заключается в соблюдении лечебного питания, которое не будет негативным образом воздействовать на обменные процессы, облегчит состояние больного и ускорит выздоровление.
Важно на этапе лечения отказаться от жирных и жареных блюд, исключить различные специи, приправы, пряности, минимизировать пищевой контакт с жирными сортами мяса, рыбы и масел.
Исключение данных видов продуктов поможет нормализовать обменные процессы, выводя из организма вредные вещества и токсины, поражающие почки.
Главными принципами диеты является:
- Исключение из рациона соли;
- Диета с ограничением белка;
- Контроль количества жидкости в день.
Диета при хроническом гломерулонефрите тяжелой формы предусматривает полное изменение рациона, замену его исключительно на натуральные и свежие продукты. Питание дробное и происходит в одно время. Ни один прием пищи не пропускается, ни по каким причинам, также запрещено переедание, оказывающее давление на желудок. Работа пищеварительной системы происходит в одном темпе и непринужденно.
В период обострения и устранения воспалительных процессов в кишечнике, рекомендуется лечебная диета 4.
На таком питании в рацион разрешается включать кисломолочные продукты, обязательным является творог. Не запрещен прием нежирных сортов рыбы и мяса, легко переносятся морепродукты.
За счет кисломолочных продуктов происходит антиоксидантное и адсорбитивное воздействие, что хорошо помогает для лечения почечных заболеваний.
Обычное свежее молоко категорически запрещено, ведь оно только способствует размножению микробов в организме, что нежелательно при гломерулонефрите.
В рацион стоит включить и различные каши, их количество должно быть минимальным. Ограничить фрукты и овощи, в которых содержится большое количество калия, этот элемент и так находится в повышенном количестве во время гломерулонефрита. Любые ягоды разрешено принимать в пищу в неограниченном количестве.
Меню-таблица
Диета при гломерулонефрите создается индивидуально для каждого больного, она рассчитывается, учитывая интенсивность течения заболевания, наличие осложнений и сопутствующих заболеваний. Длительность терапии определяет лечащий врач, на каждой стадии заболевания все индивидуально.
Существует план рационального питания при гломерулонефрите, на который можно ориентироваться, соблюдая лечебное питание.
| День недели | Прием пищи | Меню |
| Понедельник | Завтрак | Котлеты из морковки и яблока, любая каша на молоке. |
| 2 завтрак | Фрукты или ягоды. | |
| Обед | Картофель с отварным мясом, вегетарианский суп. | |
| Полдник | Отвар из сухофруктов. | |
| Ужин | Плов с овощным салатом, чай. |
Питание изменяется в зависимости от личных предпочтений больного, учитывая правила запрещенных и разрешенных продуктов.
Лечебное питание занимает определенный отрезок времени, поэтому нельзя составить рацион только на неделю и все время его соблюдать.
Лечащий врач даст нужные рекомендации касательного того, из каких продуктов должен состоять рацион, что в него нужно добавлять, чтобы обеспечивать организму поступление всех необходимых компонентов.
Зная особенности лечебного питания при гломерулонефрите, можно в дальнейшем самостоятельно регулировать питание, делать акцент на любимых полезных продуктах. Для большинства заболеваний, питание — неотъемлемая часть на пути к выздоровлению, поэтому ему стоит уделить как можно больше внимания.
Как готовить блюда?
Все блюда, предназначенные для больного с гломерулонефритом, готовятся преимущественно на пару, в духовке или в мультиварке. Главное правило приготовления – полное исключение соли. Именно соль способствует задержке жидкости в организме, негативно влияя на работу почек.
Калорийность блюд в сутки составляет 2100-2300 ккал, этого количества будет достаточно, чтобы насытить организм и не спровоцировать осложнение ситуации. Количество потребляемых белков стоит ограничить до 20 г в сутки, а любую жидкость – 400 мл. Соль разрешено добавлять в количество 3 г в сутки только под самый конец лечения, в начале и в период основного течения она противопоказана.
Что можно на диете?
Гломерулонефрит заставляет соблюдать диету, которая способствует быстрейшему выздоровлению и облегчению работы почек. Питание подразумевает наличие специального списка продуктов, которые будут оказывать только благоприятное воздействие на больного. Врачи рекомендуют на момент лечения заболевания формировать свое меню из перечня следующих продуктов:
- Бессолевой хлеб;
- Нежирное мясо и рыба;
- Кисломолочные продукты;
- Растительное и сливочное масло;
- Крупы и макаронные изделия;
- Овощи, фрукты, ягоды;
- Вегетарианский суп;
- Соки, компоты, отвары.
Из этих продуктов можно приготовить различные вкусные блюда, которые не заставят больного чувствовать себя ограниченным в питании. Большое количество ингредиентов позволяет экспериментировать с приготовлением, помня все правила лечебного питания.
Что нельзя есть на диете?
Чтобы предотвратить любые осложнения и образование сопутствующих заболеваний в период лечения, стоит подробно изучить список запрещенных продуктов, которые даже в минимальном количестве смогут нанести вред организму. Ускорить процесс выздоровление поможет отказ от:
- Консервы;
- Копченые блюда;
- Редис, зеленый лук;
- Супы на мясном бульоне;
- Шпинат, щавель;
- Жирная рыба;
- Бобовые.
Ограничений много, но если их не соблюдать, можно только ухудшить самочувствие и минимизировать действие дополнительных медикаментозных средств, направленных на скорейшее выздоровление.
На время лечения, а также в период восстановления все вышеперечисленные продукты являются строго запрещенными и нежелательными в использовании.
Также не рекомендуется готовить блюда на сковороде и жарить в большом количестве масла.
Рецепты блюд
Приготовление блюд при гломерулонефрите должно быть разнообразным, простым и полезным. Желательно использовать пароварку или духовку в процессе приготовления, ведь именно там можно приготовить действительно вкусные блюда, способствующие выздоровлению. Рассмотрим самые популярные варианты.
Морковный пудинг
Ингредиенты:
-
- Молоко;
- Манная крупа;
- Морковь;
- Яйца;
- Сливочное масло;
- Пшеничные сухари.
В процессе приготовления нужно натереть морковку на крупной терке, добавить в нее кипяченое молоко, тушить под крышкой до готовности. Далее добавляется манная крупа, все тщательно помешивается и оставляется на 10 минут до готовности.
Затем нужно отделить белки от желтков. В желтки добавить сахар и размешать, белки хорошо сбить блендером. Смешать все приготовленные ингредиенты между собой.
Берется форма для запекания, смазывается маслом, в нее выкладывается готовая морковная масса, смазывается сверху сметаной. Подается к столу в теплом виде.
Куриные кнели
Ингредиенты:
- Куриное филе;
- Молоко;
- Сливочное масло;
- Яйцо.
Сначала промывается мясо, перемалывается в мясорубке или блендере, чтобы получился фарш. К нему добавляется немного хлеба, яйцо и масло. Все перемешивается, можно добавить немного зелени. Формируются кнели, отправляются в духовку или в пароварку. Жарить их категорически запрещено.
Суп-пюре из цветной капусты
Ингредиенты:
- Цветная капуста;
- Овощной бульон;
- Кабачок;
- Сливочное масло;
- Отварное яйцо.
Сначала нужно пропарить кипятком цветную капусту. Кабачок промывается, снимается кожица и нарезается кубиками. Далее кабачки вместе с капустой отправляются в кастрюлю и ставятся на слабый огонь, добавляя половину стакана воды. Помещается в бульон немного сливочного масла и оставляется еще на 10 минут для варки. После приготовления суп должен настояться в течение 10-15 минут.
Все эти рецепты будут полезными во время диеты при гломерулонефрите, потому что они готовятся из свежих полезных продуктов, не содержат соли, не обжариваются на растительном масле. Экспериментировать с приготовлением блюд можно и нужно, главное, чтобы они не состояли из запрещенных продуктов.
Профилактика гломерулонефрита
Заболевание почек – это проблема не только взрослых. Даже дети сталкиваются с таким недугом, и в данном случае избавиться от проблемы несколько сложнее, нежели в случае с взрослыми. Чтобы не допустить появление неприятных симптомов и заболеваний, стоит знать о профилактических мерах, способных уберечь ребенка и взрослого человека от такого заболевания, как гломерулонефрит.
Профилактика заболевания заключается в следующем:
- Приготовление блюд на пару и в духовом шкафу;
- Исключение из рациона соли;
- Регулярный осмотр у специалиста, сдача нужных анализов;
- Контроль самочувствия и повышенное внимание к симптомам;
- Исключение из рациона алкоголя;
- Здоровый образ жизни и физическая активность.
Чтобы не столкнуться с такими проблемами со здоровьем и не зависеть от лечебного питания, нужно заблаговременно подкорректировать рацион, посмотреть качество употребляемых продуктов и оставить в нем только полезное. Каким бы не было заболевание, его намного проще предупредить, нежели заниматься длительным лечением.
Выход из диеты
Гломерулонефрит – это острое или хроническое воспалительное заболевание почек, требующее повышенного внимания к питанию и приема медикаментозных средств. Пройдя назначенный курс лечения, больной должен знать правила выхода из диеты, чтобы не навредить своему организму. Лечение предполагает ограничения в питании, к которым за длительное время привыкает организм.
Чтобы не спровоцировать нарушения в работе пищеварительной системы, выход из диеты должен быть щадящим. Рассмотрим следующие правила выхода:
- Несколько недель после окончания диеты, питание приближено к лечебному;
- В день добавляется в рацион по одному продукту из запрещенного списка;
- Важно следить за самочувствием и реакцией организма;
- Продолжается дробное питание;
- В качестве профилактики в последующие годы не рекомендуется менять рацион.
С серьезными заболеваниями почек человек обретает еще массу других заболеваний при несоблюдении правил лечения. Чтобы не столкнуться с такими последствиями, в конце диеты питание также должно иметь щадящий характер, принося организму пользу, насыщая полезными компонентами и витаминами.
(1
Источник: https://fitnessdietu.ru/diety/dieta-pri-glomerulonefrite.html
Профилактика гломерулонефрита
Всем известно, что заболевание лучше предупредить, чем потом тратить кучу денег, нервов на лечение. Следует обращать большое внимание на анализ мочи в целях диагностирования вирусов, заниматься профилактикой гломерулонефрита, чтобы не допустить развитие болезни.
- Что делать при гломерулонефрите
- Профилактика гломерулонефрита
Что делать при гломерулонефрите
Признаки хронического гломерулонефрита (ХГН) обусловлены формой заболевания: гипертонической, нефротической, гематурической, латентной. Инфекция может появиться в любом возрасте. Для диагностики ХГН используют клиническое и биохимическое исследование мочи, УЗИ почек, биопсию, ренографию.
Вылечить хроническое заболевание очень тяжело. Терапия заключается в приёме следующих препаратов: гепарин, дипиридамол, фениндион. Во время ремиссии заболевания проводят профилактические процедуры, направляют на санаторно-курортное лечение.
Иногда встречается артериальная гипертензия – гипертоническая форма хронического гломерулонефрита. Основным признаком которой, кроме изменения мочи, является высокое давление, головные боли.
Во время беременности следует неукоснительно следовать советам профессора, занимающегося лечением, так как заболевание может нанести вред не только матери, но и малышу. Соблюдать диету, не переутомляться, исключить соль, употреблять поменьше воды.
Первичная
Очень важно устранить все обстоятельства, которые могут спровоцировать развитие заболевания. Совершенно очевидно, первичная профилактика гломерулонефрита направлена на укрепление и повышение защитных функций организма к действию вирусов, вызывающих заболевание
Используют следующие меры:
- Оперативное лечение инфекционных болезней.
Многие инфекционные заболевания, особенно воспаление дыхательных путей, при неправильной и несвоевременной терапии, приводит к повреждению почечных функций. Поэтому надлежит применять соответствующее лечение, чтобы предупредить болезнь.
- Наблюдение и контролирование источника хронической болезни.
В целях недопущения обострения болезни, следует придерживаться некоторых рекомендаций врачей:
- Укрепление защитных функций иммунитета. Рекомендуется почаще бывать на свежем воздухе, заниматься спортом, употреблять побольше сырых фруктов и овощей, избегать жирной и вредной пищи.
- Противорецидивная терапия. Пациенту назначаются лекарственные препараты, а также физиотерапевтические процедуры.
- Увеличение стойкости организма к холоду. С целью правильной реакции организма на холод, нужно закаляться. Закаливающие процедуры проводятся ежедневно, постепенно увеличивая время и количество действий. Это может быть контрастный душ, обливание холодной водой, ходьба босиком по земле.
Вторичная
Для недопущения перерастания инфекции в хроническое заболевание, применяется вторичная профилактика гломерулонефрита. Берутся на вооружение следующие методы:
- Следование определённому режиму в обиходе;
Отрицательно сказывается на функциях почек физическое и нервное перенапряжение. Нужно контролировать нагрузки, с учётом медицинских рекомендаций, соблюдать щадящий режим спортивных мероприятий, обеспечивать своевременный отдых организму.
- Специальные условия труда;
Пациентам, перенёсшим заболевание, запрещено работать в сырых помещениях, контактировать с вредными и ядовитыми субстанциями, отказаться от длительных командировок и ночных смен.
Рекомендуется употреблять поменьше пищи насыщенной белками, и наоборот, побольше углеводов. Это помогает снизить нагрузку на почки.
Люди, которые переболели тяжёлой стадией инфекции, в течение трёх лет находятся под наблюдением врача. Проходят обязательные обследования, посещают необходимых специалистов, регулярно сдают анализы.
Профилактика гломерулонефрита Ссылка на основную публикацию
Источник: https://moi-pochki.ru/profilaktika-glomerulonefrita/
Профилактика гломерулонефрита — коррекция питания и питьевого режима
Содержание
Рассказать ВКонтакте Поделиться в Одноклассниках Поделиться в Facebook
При воспалении гломерул (сосудистых клубочков почек) развивается гломерулонефрит. Поражены мелкие сосуды органа, нарушается фильтрация крови. В организме скапливаются токсины, самочувствие пациента ухудшается. Чтобы избежать острой формы заболевания или продлить ремиссию, требуется позаботиться о своевременной профилактике.
Цель профилактических мероприятий
Выбор профилактических мероприятий зависит от формы заболевания. Чтобы предупредить первичный гломерулонефрит, необходимо своевременное лечение бактериальных и вирусных инфекций, укрепление иммунитета. Цель профилактики вторичной формы – терапия основного заболевания и предупреждение его обострений. Виды:
- Первичная профилактика. Повышение защитных функций организма к воздействию патогенных вирусов – возбудителей гломерулонефрита.
- Вторичная. Предупреждение обострений хронического гломерулонефрита путем врачебного контроля, изменения питания, ограничения жидкости, коррекции привычного образа жизни и т.д.
Факторы риска гломерулонефрита
Болезнь прогрессирует по двум причинам: обострение инфекционных заболеваний, нарушения в работе иммунной системы (аутоиммунный фактор). При ослабленном иммунитете организм воспринимает собственные клетки, как чужеродные, и отторгает их. Возможные факторы риска гломерулонефрита:
- переохлаждение организма;
- гиповитаминоз;
- хроническая инфекция (золотистый стафилококк, стрептококк, токсоплазма, нейссерия);
- болезни ЛОР-органов;
- интоксикация (отравление) организма;
- длительное применение определенных медикаментов;
- генетическая предрасположенность.
Первичная профилактика поражения почек
Основные цели первичной профилактики гломерулонефрита– укрепить местный иммунитет, предотвратить провоцирующие факторы. Важно своевременно диагностировать и лечить инфекции внутренних органов, подавить воспалительные процессы. Иначе нарушаются функции почек с последующим воспалением гломерул.
Своевременное лечение
Имеется ряд заболеваний инфекционно-воспалительного характера, которые при отсутствии своевременной диагностики и лечения дают серьезные осложнения на почки. Прогрессирует острый гломерулонефрит. Среди таковых:
- ангина, тонзиллит, пневмония, синусит;
- хроническая стрептококковая инфекция;
- скарлатина, стрептодермия;
- туберкулез;
- брюшной тиф;
- вирусы герпеса, ветряная оспа, краснуха, ОРВИ, корь, грипп.
Правильное питание
Основная цель правильного питания – снизить нагрузку на почки, исключить токсическое воздействие. Для этого врачи рекомендуют:
- Не употребляйте алкоголь, пиво, полуфабрикаты, копчености, соления и остроты, пищу из фастфуда.
- Сократите потребление белков, увеличьте суточную дозу углеводов.
- Выбирайте сбалансированную, витаминизированную, полезную пищу.
- Исключите газированные напитки, сладкую выпечку, сладости, какао, чай.
- Обогатите суточный рацион продуктами с содержанием кальция, микроэлементов, аминокислот.
- Разнообразьте меню овощами и фруктами, ягодами, морсами и киселями, кисломолочными продуктами, нежирными бульонами, паровыми котлетами, отварной рыбой.
- Сократите порции блюд, увеличьте количество трапез до 5–6 за сутки.
- Поддерживайте водный баланс организма, следите за появлением отеков.
- Для укрепления иммунитета включите в суточное меню продукты питания, содержащие витамин С. При этом ограничьте потребление экзотических плодов, несезонных овощей, фруктов.
Коррекция образа жизни
Чтобы предупредить развитие гломерулонефрита:
- Откажитесь от вредных привычек. Запрещены курение, спиртные напитки, наркотические вещества.
- Чаще бывайте на свежем воздухе, совершайте пешие прогулки на дальние расстояния.
- При работе на вредном производстве соблюдайте меры безопасности, сократите риск интоксикации организма.
- Занимайтесь спортом, исключите тяжелые физические, эмоциональные нагрузки.
- Избегайте сквозняков, переохлаждения организма.
- Ежегодно посещайте специалиста даже при отсутствии тревожной симптоматики.
- Избегайте стрессов, эмоциональных потрясений.
- Обеспечьте организму полноценный 8-часовой сон.
Повышение устойчивости к холоду
Чтобы закаливание организма не вредило здоровью, требуется придерживаться таких рекомендаций:
- Не закаляйтесь при обострении основного заболевания.
- Первую процедуру проводите не дольше 1–2 минут.
- Постепенно увеличивайте время водного закаливания до 5–7 минут, воздушных процедур – до 30 минут.
- Закаливайтесь ежедневно или через день, чтобы в организме выработалась устойчивая привычка к перепаду температуры.
- При ухудшении самочувствия или симптомах заболевания срочно обратитесь к лечащему врачу.
Среди эффективных закаливающих процедур выделяют контрастный душ, обливания холодной водой, воздушные ванны, ходьба босиком. Выбор зависит от возраста и состояния здоровья пациента, оговаривается индивидуально с лечащим врачом.
Меры профилактики при диагностированном гломерулонефрите
При гломерулонефрите важно не допустить усугубления неприятной симптоматики, увеличения количества и интенсивности рецидивов. Цель вторичной профилактики – оптимизация образа жизни пациента, предотвращение рецидивов.
Регулярная сдача анализов
Для профилактики обострений пациент каждые 3 месяца должен проходить осмотр у нефролога и терапевта. Для оценки работы мочевыделительной системы дополнительно назначают анализы. Для больных хроническим гломерулонефритом обязательными являются лабораторные исследования мочи и крови. Первые 3 месяца после рецидива анализы положено выполнять ежемесячно, далее – 1 раз в 3 месяца.
Питьевой режим
Для профилактики обострений пациент должен снизить объем потребляемой жидкости до 1 000 мл в сутки. Для поддержания функций почек рекомендуется пить бруснично-клюквенный морс, цветочную пыльцу, брусничный чай, отвар из липовых цветков, плодов шиповника и черной смородины. Для нормальной работы мочевыделительной системы включают в питьевой рацион овсяный отвар, зеленый чай.
Соблюдение диеты
Основой правильного питания становится диетический стол №7в, рекомендованный при хроническом гломерулонефрите стадии ремиссии. Общие рекомендации:
- Сократите потребление поваренной соли до 3 г за сутки (не более 1 ч. л.).
- На 2 недели ограничьте потребление белка до 80 г в сутки (сократите вдвое).
- Употребляйте обезжиренное молоко, мягкий сыр, апельсиновый сок и другие продукты с содержанием кальция.
- Рыбу, прежде чем тушить, отварите в слабосоленой воде.
- Установите суточную калорийность блюд от 2 700 до 3 000 калорий.
- Пищу варите, тушите, готовьте на пару. Запрещена жарка, она повышает жирность приготавливаемых блюд.
Видео
Нашли в тексте ошибку?
Выделите её, нажмите Ctrl + Enter и мы всё исправим!
Внимание! Информация, представленная в статье, носит ознакомительный характер. Материалы статьи не призывают к самостоятельному лечению. Только квалифицированный врач может поставить диагноз и дать рекомендации по лечению, исходя из индивидуальных особенностей конкретного пациента.
Источник: https://vrachmedik.ru/3151-profilaktika-glomerulonefrita.html
Питание при гломерулонефрите
Я уже более пяти лет страдаю заболеванием почек — гломерулонефритом. Периодически приходится ложиться в больницу, проходить там курс лечения. Знаю, что надо соблюдать строгий режим, избегать переохлаждения. Хотелось бы узнать у врачей-специалистов, какой диеты лучше придерживаться при таком заболевании, существуют ли лекарственные растения, способные помочь при гломерулонефрите?
Маргарита Павловна Игнатенко, г. Липецк.
Отвечает профессор, доктор медицинских наук Владимир Ильич Силантьев:
— Диагноз «гломерулонефрит» в переводе на обычный язык означает воспаление почечных клубочков.
При этом заболевании нарушаются процессы фильтрации мочи, в результате чего из организма бесконтрольно выводятся многие ценные вещества (белки, минеральные соли и др.).
Чаще всего недуг является осложнением перенесенной вирусной или бактериальной инфекции (ангины, скарлатины, ЗППП), хронической интоксикации (алкоголем, свинцом, ртутью, лекарственными препаратами).
Современная медицина для борьбы с этим заболеванием использует широкий арсенал медикаментозных средств (антибиотики, кортикостероиды, диуретики, дезинтоксикационные растворы — гемодез, реополиглюкин и др.). При возникновении почечной недостаточности прибегают к помощи гемодиализа, аппарата искусственной почки.
Немаловажную роль в успешной терапии играют режим, который должен соблюдать пациент, диета, отказ от вредных привычек. В главной степени речь идет об исключении поваренной соли в пище, уже сам по себе этот факт приведет к усиленному выделению воды и уменьшению отеков, значительному снижению артериального давления.
Больным гломерулонефритом рекомендуется резко ограничить прием белков, а также жидкости. В результате такого питания почкам обеспечивается режим наибольшего благоприятствования, повышается мочеотделение, улучшается белковый обмен.
Питаться лучше дробно — четыре или пять раз в день, а объем выпитой жидкости не должен превышать двух литров в сутки. В число рекомендуемых продуктов включают: молоко, сливки, несоленое сливочное масло, сметану, различные блюда из круп и макарон без соли, фрукты, овощи, ягоды, сахар, бессолевой белый хлеб.
А вот жареное мясо и рыба должны быть исключены из рациона, хотя несколько раз в неделю можно приготовить на пару мясную котлету или кусок рыбы.
Из белковых продуктов лучше употреблять яичный белок, а также творог. Витамины получайте с овощами, зеленью, фруктами, настоем шиповника или фруктово-ягодных смесей.
Полезным эффектом обладают арбузы, тыква, апельсины, картофель. Однако необходимо пристально следить, чтобы в этих продуктах не содержались нитраты и другие вредные вещества.
Контроль можно осуществлять с помощью домашнего дозиметра этих опасных ядов.
Что касается лекарственных растений, то многие из них широко используются при болезнях почек, в том числе и при гломерулонефрите. Рецепты вам подскажет лечащий фитотерапевт.
Обратите внимание на ночной сон, он должен быть комфортным. Создадут такие условия наматрасники, с ассортиментом которых вы можете познакомиться на сайте www.matraslandia.ru
Источник: http://zhivem-zdorovo.com/zdorovyj-obraz-zhizni/dieta-i-reazepty/pitanie-pri-glomerulonefrite/
Гломерулонефриты — Клуб сторонников здорового образа жизни
Микробы могут поражать почки и другим, окольным путем, пробуждая аллергическую настроенность организма и отчасти заложенную наследственность. В результате многократного или длительного контакта с инфекционными факторами, в том числе вирусными, антитела, вырабатываемые в организме для борьбы с микробами, начинают действовать против клеток собственного организма, локализованных главным образом в стенках почечных клубочков (гломерул). В результате в почках развивается воспаление аллергической природы — гломерулонефрит, обостряющееся после каждого инфекционного заболевания любой другой локализации.
Различают острый и хронический гломерулонефриты, причем последний делится на несколько вариантов: нефротический (отечный), гипертонический (с повышенным артериальным давлением), латентный (с минимальными изменениями) и смешанные формы.
Клинически острый гломерулонефрит характеризуется отеками, повышением артериального давления, лихорадкой, симптомами сердечно-сосудистой недостаточности (одышка, сердцебиение), болями в поясничной области, снижением объема выделяемой мочи, изменениями в анализах мочи и крови.
Такой больной должен быть госпитализирован в специализированный стационар, где ему назначается строгий постельный режим в течение месяца, затем полупостельный режим, назначаются антибактериальные препараты, проводится симптоматическая терапия.
Длительность стационарного лечения должна составлять не менее 4-5 недель,затем 2-4 недели — на больничном листе,
а общий срок лечения достигает года.
Если в течение года изменения в анализах мочи сохраняются, то это является свидетельством перехода заболевания в хроническую форму. Хронический гломерулонефрит — длительно протекающий иммунно-воспалительный процесс — постепенно приводит к гибели клубочков почек и развитию хронической почечной недостаточности. Различают две фразы — обострения и ремиссии.
В период обострения клиническая картина напоминает острый гломерулонефрит с преобладанием того или иного клинического синдрома (отечного, гипертонического или мочевого).
Лечебная тактика в фазе обострения повторяет таковую при остром гломерулонефрите и включает строгий постельный режим, диетотерапию, длительный прием препаратов патогенетического действия, которые необходимы даже в фазе ремиссии. Хронический гломерулонефрит требует большого терпения.
Постельный режим предписывают на период активного процесса даже при легком течении болезни. Но практически всю жизнь надо щадить себя, оберегать от физических и нервных нагрузок, стараться полежать днем 1-1,5 ч, избегать переохлаждения и других неблагоприятных факторов.
Больным хроническим гломерулонефритом запрещаются длительные командировки, ночные дежурства, работа с токсическими и другими вредными веществами.
Высокий уровень артериального давления, признаки хронической почечной недостаточности требуют перевода больного на группу инвалидности с ограничением или запрещением трудовой деятельности.
В целях профилактики острого нефрита нужно своевременно лечить появляющиеся очаги воспаления, в особенности в миндалинах, придаточных полостях носа и органах дыхания. Необходимо тщательно следить за чистотой кожных покровов, соблюдать гигиену полости рта, органов пищеварительной и половой систем.
Профилактикой острого гломерулонефрита является также лечение кишечных инфекций, при этом важное значение имеет пищевой режим. Нельзя злоупотреблять каким-либо одним видом пищи, особенно углеводами, поскольку они повышают аллергическую настроенность организма и тем самым предрасполагают к развитию нефрита.
Источник: http://www.ozdorovis.ru/readarticle2.php?article_id=38
Острый гломерулонефрит: реабилитация, гигиена и профилактика
- Физиотерапия при остром гломерулонефрите назначается в период первых улучшений состояния больного и его анализов.
- — УВЧ в область почек обладает противовоспалительным эффектом, рекомендовано 20 процедур; — микроволны дециметрового и сантиметрового диапазона (ДМВ и СМВ терапия) также обладают противовоспалительным действием, улучшают кровообращение в почечных сосудах, рекомендовано 10 процедур; — ультразвук и лампа «Соллюкс» улучшают кровообращение в почечных канальцах;
- — электрофорез с глюконатом кальция, антигистаминными препаратами.
- Диета, питьевой режим (стол №7 и ограничение приема жидкости) и отказ от вредных привычек должны соблюдаться в течение 2-х лет после начала острого гломерулонефрита.
- Своевременное лечение всех вирусных и бактериальных инфекций препятствует развитию хронического гломерулонефрита.
Диспансерное наблюдение
После острого гломерулонефрита необходимо наблюдаться нефрологом на протяжении 2-х лет. И если не возникает никаких предпосылок для развития хронического гломерулонефрита, пациент считается полностью здоровым.
- План диспансеризации:
- — консультации терапевта, нефролога каждые 3 месяца; — ЛОР, стоматолог, уролог, окулист – каждые 6 месяцев;
- — анализы мочи и биохимическое исследование крови первые 3 месяца ежемесячно, далее 1 раз в три месяца;
— регулярный контроль артериального давления.
Профилактика гломерулонефрита
Любое заболевание легче предупредить, чем лечить. Хоть и не всегда выявляются причины развития гломерулонефрита, очень важно устранить факторы, которые могут привести к развитию заболевания.
- — своевременное лечение всех инфекционных заболеваний: ОРВИ, герпетических инфекций, бактериальных инфекций носовых пазух, миндалин, бронхов, легких и так далее, особенно если они вызваны стрептококком;
- — санация хронических очагов воспаления: своевременный поход к ЛОР-врачу, стоматологу и так далее;
- — адекватное лечение аллергии, уменьшение контактов с известными аллергенами;
- — отслеживать реакции на введение вакцин и при переливании компонентов крови;
- — лечение и контроль над различными хроническими соматическими заболеваниями;
Некроз почечных сосочков — некротический папиллит
- — отказ от курения, злоупотребления алкоголем и наркотиками;
- — ежедневная физическая активность, избегать тяжелых физических нагрузок или постепенно к ним готовиться (поэтапное увеличение физической активности и нагрузок);
- — правильное питание, ежедневный рацион здорового человека должен быть сбалансированным, содержать в себе достаточное количество микроэлементов, особенно кальция, витаминов, аминокислот, ненасыщенных жирных кислот, не употреблять «химическую» еду, питание должно быть частым небольшими порциями;
- — ограничение соли (не более 1 чайной ложки в сутки);
- — избегать переохлаждений, сквозняков;
- — своевременное обращение к врачу при повышении артериального давления и/или появлении отеков лица или конечностей;
- — закаливающие процедуры;
- — ежегодные профилактические медицинские осмотры, включая общий анализ мочи.
Лечебные ванны
— Для очищения почек хорошо делать теплые ванны. Во время приема ванны нужно одновременно есть арбуз. Ванны лучше принимать за полночь.
— Мелко порубить веточки сосны и шишки ели, смешать, поместить смесь в 10-литровую посуду, на одну треть объема залить водой, поставить на слабый огонь и варить 30 мин., настоять 1 час, процедить, вылить в ванну. Такая ванна полезна для почек и мочевого пузыря, хорошо действует на кожу, укрепляет сосуды.
— Взять в равных пропорциях сенную труху, сосновые веточки, овсяную солому, измельчить. Поместить смесь в 10-литровую посуду на половину ее объема. Долить кипятка. Варить на слабом огне 20 мин., настоять 1 час. Процедить и вылить в ванну.
— Для полной ванны взять 350 г хвоща, для сидячей и ножной ванн – 150 г. Хвощовые ванны применяются при почечной колике, циститах.
При хроническом цистите можно применять сидячие паровые ванны из отвара полевого хвоща продолжительностью по 30 мин.
, а при хроническом пиелонефрите туловище обертывать тканью, смоченной тем же отваром, но разведенным наполовину водой. Компресс должен быть теплым, согревающим. Продолжительность каждой процедуры – 1,5 часа.
— Листья березы, траву спорыша, листья шалфея смешать. 200 г смеси залить 3–5 л кипятка, настоять в течение 23 часов, процедить и вылить в ванну. Температура воды в ванне должна быть 32–34 °C. Процедуры принимать через день по 15–20 мин. Курс лечения – 7–9 ванн.
Источник: health info
Источник: https://health-medicine.info/ostryj-glomerulonefrit-reabilitaciya-gigiena-i-profilaktika/